Der frühe Ultraschall hat auch in Zeiten des NIPT nicht ausgedient
Autor:
Dr. Martin Metzenbauer, MSc
TwoCare – Praxis für Pränatalmedizin, Wien
E-Mail: martin.metzenbauer@twocare.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Beim Ersttrimesterscreening geht es bei Weitem nicht nur um Nackenfaltenmessung und die Wahrscheinlichkeitsberechnung für Trisomien. Auch rund 50% der schweren fetalen Fehlbildungen können dabei erkannt werden.
Geschätzt 2,5% der Kinder, die in der Europäischen Union geboren werden, kommen mit konnatalen Fehlbildungen auf die Welt.1 Der Prozentsatz während der Schwangerschaft ist naturgemäß noch höher, da viele Feten mit kongenitalen Anomalien die Geburt gar nicht erreichen. Früher war die Suche nach strukturellen Auffälligkeiten das Metier des Organultraschalls in der Mitte des zweiten Trimesters, mittlerweile hat sich dies teilweise zum Ersttrimesterscreening (ETS) hin verschoben.
Grenzen und Möglichkeiten
Ultraschallgeräte mit höherer Auflösung und ein deutlicher Wissenszuwachs ermöglichten in den letzten Jahren, bereits am Ende des ersten Schwangerschaftsdrittels wichtige fetale Strukturen verstärkt ins Visier zu nehmen: Neben der Messung der Nackentransparenz (NT) kamen Herz, Gehirn & Co zunehmend in den Fokus der Untersuchungen. So fanden die Autoren einer rezenten Metaanalyse heraus, dass rund zwei Drittel schwerer extrakardialer Fehlbildungen (hier wurden 16 vordefinierte fetale Anomalien berücksichtigt) erkannt werden konnten,2 bei den Herzfehlern waren es je nach Kollektiv etwa 55 bis 68%.3
Dabei gibt es allerdings große Unterschiede, welche Auffälligkeiten man so früh finden kann und welche nicht. So wurden laut der Metaanalyse sehr hohe Sensitivitäten etwa bei Akranie, Holoprosenzephalie, Encephalozele, Gastroschisis, Omphalozele oder auch der Body-Stalk-Anomalie erkannt. Mittelgute Erkennungsraten (50–80%) erzielte man bei offener Spina bifida, Gliedmaßenreduktionsdefekten, letalen Skelettdysplasien oder Obstruktionen des unteren Harntrakts. Weniger als die Hälfte der schweren Seitenventrikelerweiterungen, Gesichtsspalten, Zwerchfellhernien, beidseitigen Nierenagenesien, Klumpfüßen oder Polydaktylien wurden erkannt.
Beim Herzen gibt es Fehlbildungen, die kaum früh erkannt werden können – etwa Ventrikelseptumdefekte oder Pulmonalstenosen. Eher hoch (>60%) ist hingegen die Sensitivität laut der vorgenannten Studie unter anderem beim hypoplastischen Rechts- oder Linksherzsyndrom, bei der Trikuspidalatresie, beim Truncus arteriosus, beim Atrioventrikularkanal, beim Single Ventricle oder bei komplexen Vitien. Weniger oft (25–60%) werden die FallotTetralogie, die Transposition der großen Gefäße (TGA) oder die Aortenstenose entdeckt.
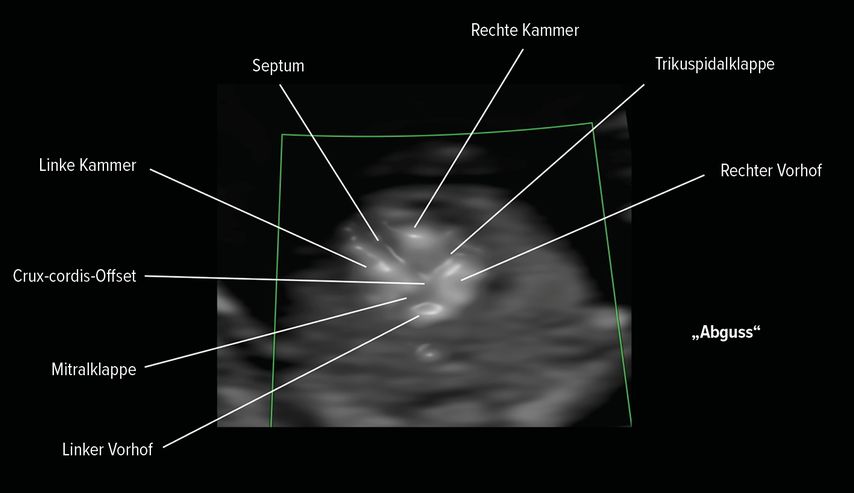
Gerade bei der frühen fetalen Echokardiografie stellt der Einsatz des Farbdopplers eine wichtige Ergänzung der Untersuchung dar, wie auch in der oben genannten Metaanalyse bestätigt wurde: Die gepoolte Sensitivität erreichte bei dessen Verwendung 78 im Vergleich zu 42%, wenn man nur das B-Bild im Ultraschall nutzte.Besonders interessant und noch relativ neu als Ergänzung ist auch der Slow-Flow-Doppler, der zwar keine Richtungsinformationen anzeigt, dafür aber einen „Abguss“ des Herzens darstellt. Damit kann die Basis-Anatomie (Kammern, Vorhöfe, große Gefäße) auch bei schwierigen Schallsituationen oft gut dargestellt werden (Abb. 1).4
Abb. 1: Mit einem Slow-Flow-Doppler kann man die Basisanatomie des Herzens darstellen
Leitlinien empfehlen systematisches Vorgehen
Um eine möglichst hohe Erkennungsraten zu erzielen, wird beim Ersttrimesterscreening ein streng systematisches Vorgehen empfohlen. Laut der aktuellen AWMF-Leitlinie5 sollten bei einer frühen strukturellen Fehlbildungsdiagnostik obligatorisch folgende Strukturen dargestellt werden: etwa beim Schädel Kalotte, Falx cerebri, Plexus choroidei, Gesichtsprofil und Nackentransparenz, im Herz-Thorax-Bereich Lage, Kontur, Vierkammerblick des Herzens und Lungen, beim Abdomen Magen und Bauchwand, beim Urogenitaltrakt die Harnblase sowie die Arme und Beine. Weiters sollte die Struktur der Plazenta sowie bei Mehrlingen die Chorionizität und Amnionizität festgestellt werden.
Die Leitlinien nennen zudem noch „optionale“ Einstellungen, darunter die intrakranielle Transparenz, Hirnstamm, Augen, Kiefer, Lippen, Nasenbein und die Gesichtskontur, beim Herz beispielsweise die Ausflusstrakte (mit Farbdoppler), der Drei-Gefäß-Trachea-Blick sowie der Trikuspidalklappenfluss. Zusätzlich sollten noch Zwerchfell, Ductus-venosus-Fluss (der bei Auffälligkeiten genauso wie ein Trikuspidalklappen-Rückfluss einen Hinweis auf Herzfehler geben kann), die Nieren, Nabelschnurarterien beidseits der Harnblase sowie Hände, Füße und die langen Röhrenknochen dargestellt werden. Darüber hinaus sollten die Lage der Plazenta, der Ansatz der Nabelschnur sowie der Blutfluss der Aa. uterinae beurteilt werden.
In der Hand von Expertinnen und Experten können also viele schwere strukturelle Auffälligkeiten früh erkannt werden – bei Weitem aber nicht alle. Daher soll auf jeden Fall auch bei einem unauffälligen ETS ein Organscreening und idealerweise eine Follow-up-Untersuchung im dritten Trimester durchgeführt werden.
Mögliche Nachteile
Wie alle Screening-Untersuchungen mussman aber auch das frühe strukturelle Screening kritisch hinterfragen: Welche Nachteile kann diese Untersuchung haben? Zum einen können manche Auffälligkeiten, die wir so früh erkennen können, noch nicht mit einer finalen Diagnose besetzt werden – gerade bei Herzvitien ist dies oft ein Thema: Man erkennt als Untersucherin oder Untersucher zwar einen Herzfehler, kann ihn aber oft noch nicht genau definieren (man bedenke, dass ein Herz in dieser Schwangerschaftsphase lediglich rund 8mm lang ist). Das kann werdende Eltern schwer belasten, die vor allem die Prognose wissen und nicht nur von einem Verdacht hören möchten.
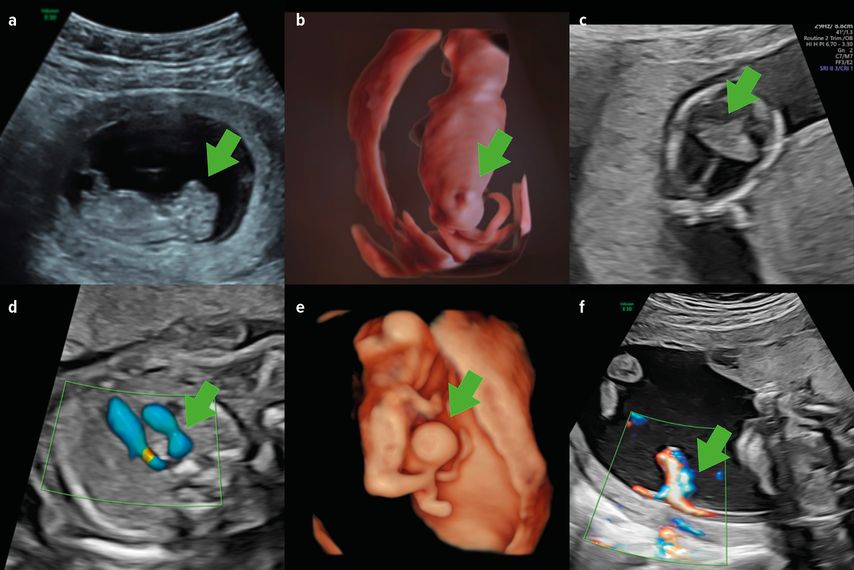
Abb. 2: Verschiedene Auffälligkeiten, die bereits im ersten Trimester erkannt werden können: a) Akranie, b) Spina bifida mit Zele, c) Holoprosenzephalie, d) rechtsseitiger Aortenbogen, e) Omphalozele, f) Insertio velamentosa
Zum anderen gibt es auch unter den Schwangeren eine hohe Erwartungshaltung, die mitunter nicht erfüllt werden kann. Manche Auffälligkeiten – vor allem beim Herzen oder bei den Nieren – können grundsätzlich oft erst später erkannt werden. Aber auch schlechte Schallbedingungen führen dazu, dass die Aussagekraft des ETS hinsichtlich Fehlbildungen suboptimal sein kann.
Dazu kommt für Ärztinnen und Ärzte aber auch noch der juristische Druck, wie man an einem kürzlichen höchstinstanzlichen Urteil (OGH 3Ob9/23d) gesehen hat: Einer Patientin, deren Kind eine nicht erkannte Anomalie aufwies, wurde „der gesamte Unterhaltsaufwand und nicht bloß der behinderungsbedingte Mehraufwand“ zugesprochen. Einer der Gründe dafür: Wäre die Auffälligkeit beim ETS erkannt worden, so hätte die Frau die Möglichkeit gehabt, einen „Schwangerschaftsabbruch bereits im Rahmen der Fristenlösung“ nach eigener Entscheidung durchführen zu lassen. Wer also eine schwere Fehlbildung wie ein Fehlen einer Extremität nicht beim frühen strukturellen Screening erkennt, kann theoretisch entsprechend belangt werden.
Vorteile überwiegen
Trotz dieser kritischen Betrachtung überwiegen wohl in den meisten Situationen die Vorteile des frühen strukturellen Fehlbildungsultraschalls. Dazu zählt unter anderem, dass die Diagnostik schneller vorangetrieben werden kann – beispielsweise mittels invasiver Eingriffe oder eines vorgezogenen Organscreenings. Was man auch nicht vergessen darf: Schwangere Frauen können durch ein unauffälliges ETS in vielen Fällen beruhigt werden, weil ja damit die Wahrscheinlichkeit, später eine schwere Fehlbildung zu finden, deutlich sinkt.
Es ist auch wichtig zu erwähnen, dass der mittlerweile weitverbreitete nichtinvasive Pränatal-Test (NIPT) das ETS keineswegs ersetzt, sondern nur ergänzt. Er ist zwar demCombined Test, der ja in der Regel gemeinsam mit dem Screening durchgeführt wird, bei der Detektion der Trisomie 21 überlegen.Strukturelle Fehlbildungen, die ja beim ETS einen sehr hohen Stellenwert einnehmen, bildet der NIPT naturgemäß nicht ab.
Der NIPT ersetzt übrigens nicht einmal die Nackentransparenzmessung, da die beim NIPT recht zuverlässig getesteten Trisomien 21, 18 und 13 nur bei rund der Hälfte der Fälle mit einer erweiterten NT als Ursache gefunden werden. Darüber hinaus können im Zuge des Ultraschallscreenings auch die Risiken für Präeklampsie und intrauterine Wachstumsretardierung (IUGR) berechnet werden. Da der NIPT auch im niedergelassenen Bereich und nicht nur von pränatalmedizinisch spezialisierten Kolleginnen und Kollegen angeboten und durchgeführt wird, liegt es auch in der Verantwortung der betreuenden Gynäkologinnen und Gynäkologen, die Patientinnen darauf hinzuweisen, dass der NIPT das ETS nicht ersetzt.
Leider kommt es immer wieder vor, dass Schwangere entsprechend falsch beraten werden und nach einem unauffälligen NIPT nicht zu dieser wichtigen Screeninguntersuchung überwiesen werden – oder ihnen davon sogar abgeraten wird.
Literatur:
1 Kinsner-Ovaskainen A et al.: JRC-EUROCAT Report on Statistical Monitoring of Congenital Anomalies (2009-2018). 20212 Karim JN et al.: ACCEPTS study. Detection of non-cardiac fetal abnormalities on ultrasound at 11-14 weeks: systematic review and meta-analysis. Ultrasound Obstet Gynecol 2024; 64(1): 15-27 3 Karim JN et al.: ACCEPTS study. First-trimester ultrasound detection of fetal heart anomalies: systematic review and meta-analysis. Ultrasound Obstet Gynecol 2022; 59(1): 11-25 4 Metzenbauer M et al.: Negative view slow-flow color Doppler: A potential improvement for first trimester cardiac screening. Eur J Obstet Gynecol Reprod Biol 2021; 260: 234-5 5 www.awmf.org/service/awmf-aktuell/ersttrimester-diagnostik-und-therapie-11-13-6-schwangerschaftswochen
Das könnte Sie auch interessieren:
Neue Erkenntnisse zur Kolporrhaphie
Die Kolporrhaphie ist eines der etabliertesten chirurgischen Verfahren in der Beckenbodenchirurgie, welches vorrangig zur Behandlung von Beckenorganprolaps (BOP) eingesetzt wird. Die ...
Die Kunst ärztlicher Kommunikation bei Breaking Bad News
Worte haben entscheidende Wirkungen. In Gesprächen mit Patient:innen und Angehörigen gibt es meist eine hohe Erwartungshaltung gegenüber der Ärztin, dem Arzt. Vor allem die Übermittlung ...
Was brauchen Mädchen für eine selbstbewusste Sexualität?
Die Entwicklung der eigenen Sexualität ist zentraler Bestandteil des Erwachsenwerdens. Manchen Mädchen fällt es jedoch nicht leicht, ihre Sexualität selbstbewusst und selbstbestimmt zu ...