Update Proktologie: Analfissuren, Hämorrhoiden und anorektale Fisteln
Autoren:
Dr. Christopher Dawoud
Assoc. Prof. Priv.-Doz. Dr. Stefan Riss, FRCS
Universitätsklinik für Allgemeinchirurgie
Medizinische Universität Wien
E-Mail: stefan.riss@meduniwien.ac.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Proktologie umfasst vielfältige Erkrankungen des Enddarms, deren gesamte Beschreibungen den Umfang dieses Artikels sprengen würden. Dieser Artikel widmet sich daher den drei häufigsten proktologischen Krankheitsbildern der Analfissuren, Hämorrhoiden und anorektalen Fisteln und beleuchtet die jüngsten Fortschritte in Diagnostik und Therapie.
Keypoints
-
Analfissuren, Hämorrhoiden und anorektale Fisteln zählen zu den häufigeren proktologischen Leiden.
-
Zu den häufigsten Beschwerden zählen Schmerz, Blutung und Diskomfort, diese Triade bildet die Grundlage für die Diagnostik und die Behandlung dieser Erkrankungen.
-
Anale Fissuren werden vorrangig konservativ behandelt.
-
Die Therapie des Hämorrhoidalleidens richtet sich prinzipiell nach dem Schweregrad der Erkrankung, die konservative Therapie kann in allen Stadien zur Symptomlinderung führen.
-
Die Behandlung von analen Fisteln ist komplex und erfordert eine individualisierte Herangehensweise.
Analfissuren
Symptomatik:
-
analer Schmerz
-
Sitzen nicht mehr möglich
-
Peak meist nach dem Stuhlgang
-
Stuhlgang oft auch nur unter starken Schmerzen möglich
-
Schmerzen länger anhaltend
-
Stuhlgang: Durchfall oder Verstopfung oder normal
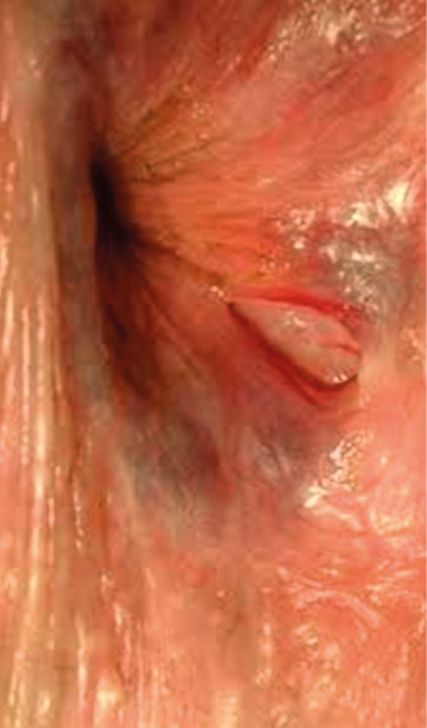
Analfissuren sind definiert als radiäre Läsionen im Anoderm vorwiegend bei 6 Uhr Steinschnittlage, die starke Schmerzen, insbesondere nach dem Stuhlgang, verursachen können (Abb. 1). Analfissuren sind keine seltene Erkrankung und haben ein Lebenszeitrisiko von 8 bis 11%.
Durch eine Dauer von über 6 Wochen wird eine akute von einer chronischen Analfissur unterschieden. Die Anamnese gibt bereits den ersten Hinweis auf die Diagnose, die durch eine klinische Untersuchung bestätigt wird. Ist eine anale Untersuchung aufgrund der ausgeprägten Schmerzen allerdings nicht möglich, sollte zur Diagnosefindung eine anale Inspektion in Narkose erfolgen.Es gibt sekundäre Ursachen wie traumatische, entzündliche, virale oder iatrogene Ereignisse und primäre Ursachen wie eine Hypertonie der Sphinktermuskulatur.
Eine anale Fissur wird hauptsächlich konservativ behandelt: Neben einer lokalen Schmerztherapie und der Stuhlregulation kommen Mischsalben mit Nitroglyzerin oder Kalziumkanalblocker zur Anwendung, die eine relaxierende Wirkung auf die Schließmuskulatur haben, um eine Heilung zu ermöglichen. Die lokale Injektion von Botulinumtoxin A kann ebenfalls hilfreich sein.
Ist die medikamentöse Therapie nicht erfolgreich, können chirurgische Verfahrenwie die Fissurektomie eingesetzt werden, dieeine Heilungsrate von bis zu 90% aufweisen.
Hämorrhoiden
Symptomatik:
-
anale Schwellung
-
helles Blut
-
analer Diskomfort
-
Juckreiz
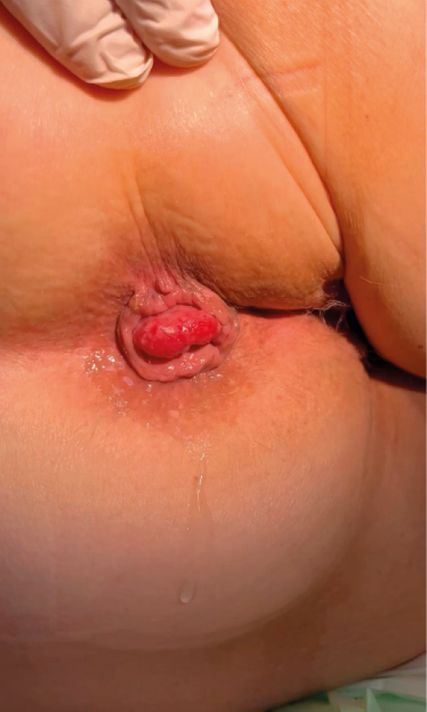
Hämorrhoiden haben alle Menschen, sie bestehen aus einem schwammartigen Gefäßpolster (Hämorrhoidalplexus bzw. Corpus cavernosum recti). Sie stellen einen Teil des Kontinenzorgans dar, indem sie für die Feinabdichtung des Afters zuständig sind. Sind sie vergrößert und verursachen Beschwerden, werden sie als Hämorrhoidalleiden bezeichnet (Abb. 2).
Es gibt unterschiedliche Theorien, wie Hämorrhoiden entstehen, wobei die „sliding anal lining theory“ aktuell am anerkanntesten ist. Elastische Fasern und Muskelfasern durchziehen das Hämorrhoidalgewebe und sind für dessen Stabilisierung verantwortlich. Werden diese Fasern zerstört (z.B. durch starkes Pressen), können sich Hämorrhoiden ausdehnen und nach distal wandern.
Die Prävalenz von Hämorrhoiden wurde in einer großen Studie 2008/2009 in Österreich untersucht und lag bei 38%. Allerdings hatten 71% der betroffenen Pati-ent:innen eine Erkrankung ersten Grades (Stadium nach Goligher) und 55% waren symptomfrei.
Die Therapie des Hämorrhoidalleidens richtet sich prinzipiell zumeist nach dem Schweregrad der Erkrankung, wobei die konservative Therapie in allen Stadien eine Symptomlinderung bewirken kann.
Die Gummibandligatur ist eine schmerzarme minimalinvasive Methode, die vor allem bei Hämorrhoiden Grad I und II angewendet wird. Dabei wird ein Gummiband um die Basis des Hämorrhoidalknotens gelegt, was zu einer Unterbindung der Blutzufuhr führt und das Absterben des Gewebes zur Folge hat. Die Rezidivrate nach einer Gummibandligatur variiert und liegt zwischen 5% und 50% innerhalb der ersten fünf Jahre nach der Behandlung.
Verbessern diese Verfahren die Beschwerden nicht, können invasivere Therapien angewendet werden. Empfohlen wird ein individualisiertes Vorgehen, welches sich vordergründig an der Ausdehnung des Hämorrhoidalleidens und den Patientenbedürfnissen orientiert. Es gilt: je invasiver die Therapie, umso geringer die Rezidivrate und je invasiver die Therapie, desto schmerzhafter der postoperative Verlauf.
Ein geringer Hämorrhoidalvorfall kann mittels Hämorrhoidenarterienligatur (HAL) versorgt werden. Mittels Doppler-Sonde wird die arterielle Blutzufuhr der Hämorrhoiden lokalisiert und unterbunden. Diese Methode kann durch einen „recto anal repair“ (RAR) im Sinne von Raffungsnähten erweitert werden. Die offene Hämorrhoidenexzision nach Milligan-Morgan ist eine der ältesten und am häufigsten praktizierten Methoden zur Behandlung von Hämorrhoiden Grad III und IV. Dabei werden die Hämorrhoidalknoten vollständig entfernt. Die Methode ist langfristig effektiver, allerdings im postoperativen Verlauf auch deutlich schmerzhafter.
Andere Verfahren wie die gestapelte Hämorrhoidenoperation (OP nach Longo) oder die Lasertherapie können in bestimmten Fällen zur Anwendung kommen.
Anorektale Fisteln
Symptomatik:
-
perianale Schmerzen
-
Schwellung
-
Sekretion
-
analer Diskomfort
Anale Fisteln können kryptoglandulären Ursprungs sein oder im Rahmen der chronisch-entzündlichen Darmerkrankung Morbus Crohn auftreten.
Die primäre Ursache für anale kryptoglanduläre Fisteln ist eine Infektion der Proktodealdrüsen, die wahrscheinlich durch eine Blockade der Drüsengänge, die in den Analkanal münden, zurückzuführen ist. Seltenere Ursachen umfassen Trauma, chirurgische Eingriffe, seltene Infektionen wie Tuberkulose oder HIV.
Anale Fisteln können nach unterschiedlichen Kriterien klassifiziert werden, die gängigste ist die Parks-Klassifikation, die Fisteln anhand ihrer Beziehung zum Schließmuskelapparat einordnet: Intersphinktäre (=simple) Fisteln durchbrechen den inneren Schließmuskel und verlaufen zwischen dem inneren und äußeren Schließmuskel. Transsphinktäre Fisteln wiederum ziehen durch den äußeren und inneren Schließmuskel und werden auch als komplex bezeichnet. Suprasphinktäre und extrasphinktäre Fisteln sind selten und sollten nur in Zentren behandelt werden.
Anale Fisteln können bereits durch eine klinische Untersuchung im Sinne einer perianalen Inspektion, Palpation und einer digitalen rektalen Untersuchung detektiert werden, wobei eine äußere und/oder innere Fistelöffnung erkannt werden können.Zu den wichtigsten radiologisch-diagnostischen Verfahren zählt die Magnetresonanztomografie (MRT). Dabei kann neben der Darstellung des Fistelverlaufes auch eine mögliche Abszesskollektion verifiziert werden. Der endoanale Ultraschall kann in geübten Händen ebenfalls als diagnostisches Hilfsmittel zur genauen Darstellung beitragen.
Die Behandlung von analen Fisteln ist komplex und erfordert eine individualisierte Herangehensweise. Die Auswahl der geeigneten Behandlung hängt von der Art der Fistel, der Präsenz zugrundeliegender Erkrankungen, der Sphinkterbeteiligung und der Patientenpräferenz ab. Das primäre Therapieziel stellt neben der Fistelsanierung die Erhaltung der Kontinenz durch Schonung der Schließmuskulatur dar.
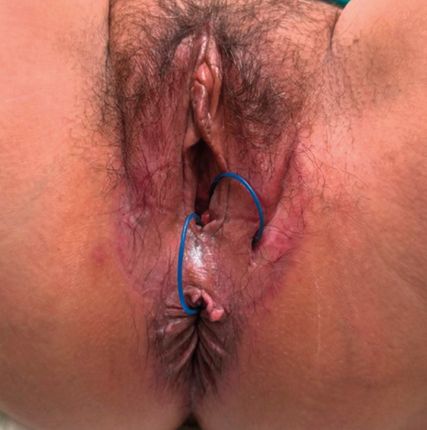
Die Endlosdrainage, oder auch Seton-Technik genannt, ist das einfachste Verfahren zur Behandlung einer Analfistel. Dabei wird ein elastischer Drain oder Faden durch den Fistelkanal gezogen. Das wesentliche Ziel dieses Vorgehens liegt in der Drainage und der Sepsiskontrolle. Es fördert auch die Epithelialisierung des Ganges und gilt als Vorbereitung für eine spätere definitive Fistelverschlussoperation. Auch die Wahl des richtigen Setons spielt eine wichtige Rolle für die Lebensqualität der Betroffenen, wobei „knotenfreie“ Comfort-Drainagen (Abb. 3) geringere Druckbeschwerden und in weiterer Folge einen verbesserten perianalen Komfort ermöglichen.
Die definitive chirurgische Therapie einer Analfistel stellt eine große Herausforderung für Betroffene und Behandler dar; eine klare Empfehlung hinsichtlich der optimalen chirurgischen Technik kann bis heute nicht gegeben werden. Trotz der vielen Therapieoptionen liegt die Heilungsrate bei ca. 70%, sodass viele Patient:innen mehrmals behandelt werden müssen, bis es zu einer endgültigen Fistelheilung kommt.
Simple Fisteln, die nur wenig Anteil des inneren Schließmuskels durchbrechen, können gespalten und somit einfach therapiert werden. Chirurgische Methoden zur Behandlung komplexer Fisteln reichen von wenig invasiven Verfahren, wie der Anwendung von Klebern oder dem Lasern, bis hin zu etwas aufwendigeren Eingriffen wie dem LIFT(„ligation of the intersphincteric fistula tract“)-Verfahren oder dem Advancement-Flap.
Die LIFT-Prozedur ist eine chirurgische Methode, die darauf abzielt, den Fistelkanal zu verschließen, ohne den analen Sphinkter zu beschädigen. Dabei wird der Fistelgang im intersphinktären Raum freigelegt und ligiert, wodurch der direkte Zugang zwischen dem inneren und äußeren Bereich des Analkanals unterbrochen wird. Die genaue Beschreibung aller Verfahren ist aus Platzgründen in diesem Rahmen nicht möglich.
Fazit
Die Proktologie deckt ein breites Spektrum von Erkrankungen des Enddarms ab, unter denen Analfissuren, Hämorrhoiden und anorektale Fisteln zu den häufigeren Leiden zählen. Die symptomatische Triade von Schmerz, Blutung und Diskomfort stehtim Zentrum der Patientenbeschwerden und bildet die Grundlage für die Diagnostik und Therapie dieser Erkrankungen.
Literatur:
● Stewart DB Sr et al.: Clinical practice guideline for the management of anal fissures. Dis Colon Rectum 2017; 60(1): 7-14 ● Nelson RL et al.: A systematic review and meta-analysis of the treatment of anal fissure. Tech Coloproctol 2017; 21(8): 605-25 ● Thomson WH: The nature of haemorrhoids. Br J Surg 1975; 62(7): 542-52 ● Riss S et al.: The prevalence of hemorrhoids in adults. Int J Colorectal Dis 2012; 27(2): 215-20 ● Lohsiriwat V: Treatment of hemorrhoids: A coloproctologist’s view. World J Gastroenterol 2015; 21(31): 9245-52 ● Riss S et al.: The comfort drain: a new device for treating complex anal fistula. Tech Coloproctol 2014; 18(11): 1133-5 ● Kristo I et al.: The type of loose seton for complex anal fistula is essential to improve perianal comfort and quality of life. Colorectal Dis 2016; 18(6): O194-8 ● Hoyuela C et al.: HAL-RAR (Doppler guided haemorrhoid artery ligation with recto-anal repair) is a safe and effective procedure for haemorrhoids. Results of a prospective study after two-years follow-up. Int J Surg 2016; 28: 39-44
Das könnte Sie auch interessieren:
Horror im Nachtdienst – Management von ösophagealen Notfällen
Um die Nachtdienste möglichst „horrorfrei“ zu halten, sind regelmäßige „Trockenübungen“, Leitlinienkenntnis und Wissen über endoskopische Hilfsmittel entscheidend. Drei Kasuistiken aus ...
Neuroimmunologische Aspekte bei chronisch-entzündlichen Darmerkrankungen
Psychische Belastungssituationen und chronisch-entzündliche Darmerkrankungen sind untrennbar miteinander verbunden, wobei Ursache und Wirkung oft schwer auseinanderzuhalten sind. Die ...
Fallbeispiel: retrograde cricopharyngeale Dysfunktion (R-CPD)
Ein 24-jähriger männlicher Patient stellte sich mit einer Unfähigkeit zu rülpsen sowie ausgeprägtem Meteorismus und anhaltendem abdominellem Spannungsgefühl vor. Die Symptomatik bestand ...