Mavacamten zeigt Langzeitwirksamkeit von bis zu 3,5 Jahren
Bericht: Reno Barth
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die hypertrophe obstruktive Kardiomyopathie (HOCM) konnte bis vor Kurzem nur symptomatisch behandelt werden. Mittels Myosin-Inhibition ist es nun möglich, regulierend in den Pathomechanismus der Erkrankung einzugreifen. Für Mavacamten (Camzyos®), den einzigen weltweit zugelassenen Vertreter dieser Klasse, liegen nun Langzeitdaten von bis zu 3,5 Jahren vor.
Am Beginn einer hypertrophen Kardiomyopathie (HCM) steht eine pathologische Sarkomervariante. Die HCM bleibt über viele Jahre asymptomatisch. Unbemerkt entwickelt sich jedoch eine subklinische Kardiomyopathie mit verkleinerter Kavität des linken Ventrikels, Hyperkontraktilität, diastolischen Auffälligkeiten und einem profibrotischen Milieu, so Prof. Dr. Carolyn Ho, Brigham and Women’s Hospital, Boston. Im Laufe von Jahren und begünstigt durch Komorbiditäten, Lebensstil sowie genetische Faktoren kann sich eine manifeste HCM entwickeln. In dieser Phase kommt es zu einem pathologischen Remodeling, wobei das Risiko kardialer Ereignisse steigt und sich Symptome einer Herzinsuffizienz entwickeln. Bis vor Kurzem gab es in dieser Phase der Erkrankung nur die Option, mit einer symptomatischen Therapie – vor allem mit Betablockern – zu beginnen, auf Arrhythmien zu untersuchen und die Herzinsuffizienz so gut wie möglich zu managen. Ho: „Diese Strategie war bei manchen, aber bei Weitem nicht allen, Betroffenen erfolgreich. Sie setzt spät im Krankheitsverlauf an und beeinflusst die zugrundeliegende Pathologie nicht. Darüber hinaus ist die Evidenz dafür begrenzt.“
Myosin-Inhibition erweitert die Behandlungsmöglichkeiten
Gefragt sind also innovative Therapien, die in den Pathomechanismus der HOCM eingreifen. Dieser wird charakterisiert durch verstärkte Interaktion innerhalb des Actomyosin-Komplexes, die zu Hyperkontraktilität, eingeschränkter Relaxation und einem veränderten Energiehaushalt des Myokards führt. Durch Myosin-Inhibition kann die exzessive Actomyosin-Interaktion reduziert werden, womit auch die Hyperkontraktilität abnimmt. Bislang wurden drei große klinische Studien zur kardialen Myosin-Inhibition veröffentlicht, erläutert Ho. In der Studie EXPLORER-HCM1 verbesserte Mavacamten in einer Population von Patienten mit obstruktiver HCM eine Reihe klinischer Parameter, darunter die Sauerstoffaufnahme, die NYHA(New York Heart Association)-Klasse, das NT-proBNP und den Druckgradienten im linksventrikulären Ausflusstrakt (LVOT). In VALOR-HCM2 wurden mit Mavacamten bei Patienten mit HOCM so deutliche Verbesserungen erzielt, dass eine invasive Septumreduktionstherapie in vielen Fällen vermieden werden konnte. In SEQUOIA-HCM3 bewirkte Aficamten – bei HOCM – auch Verbesserungen mehrerer kardialer Parameter.
Dies führte zu aktuellenLeitlinienempfehlungen dieser neuen Medikamentengruppe. Bei bestehender Symptomatik trotz Betablocker- oder Kalziumantagonisten-Therapie (Verapamil oder Diltiazem) wird Mavacamten 2023 seitens der ESC4 mit einer Klasse 2a und 2024 seitens AHA/ACC5 mit einer Klasse 1 empfohlen. Ho weist auch auf mehrere laufende oder geplante Studien hin, die zu einer Erweiterung des Einsatzgebiets der kardialen Myosin-Inhibition führen könnten. So wird in MAPLE-HCM der Einsatz von Aficamten als First-Line-Therapie bei HOCM im Vergleich zu Metoprolol untersucht. Die Studien SCOUT (Mavacamten) und CEDAR (Aficamten) untersuchen den Einsatz von Myosin-Inhibitoren bei jugendlichen Patienten (12–18 Jahre) mit HOCM. Auch Studien in der Indikation nichtobstruktive hypertrophe Kardiomyopathie sind aktuell im Gange.
Mavacamten über mehr als drei Jahre wirksam und gut verträglich
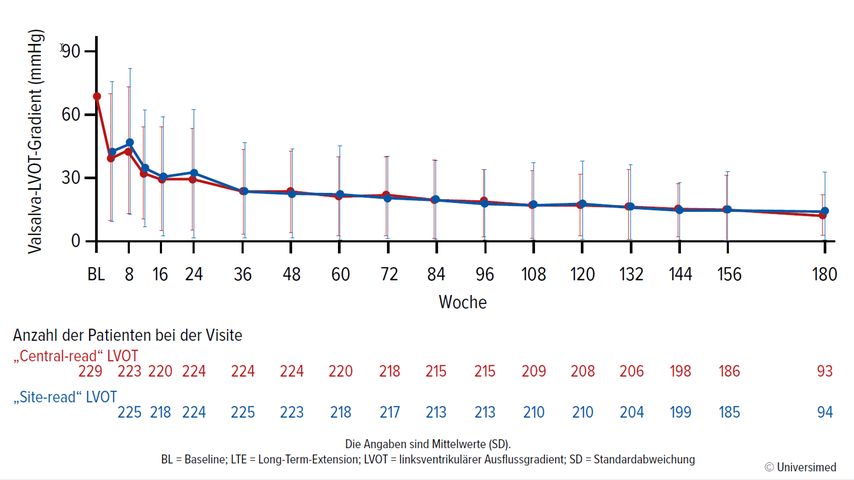
Im Rahmen des ESC 2024 wurden auch besonders spannende Langzeitdaten zu Mavacamten vorgestellt. Sie stammen aus der MAVA-Long-Term-Extension(LTE)-Studie6, in die Patienten aus EXPLORER-HCM nach dem Ende der verblindeten Behandlungsphase und einer achtwöchigen Auswaschphase aufgenommen werden konnten. Aus dieser Kohorte sind mittlerweile Daten von bis zu 180 Wochen Behandlung mit Mavacamten verfügbar. Auf die Auswaschphase folgte für alle Patienten von 5mg Mavacamten ausgehend eine neuerliche Titration anhand des Druckgradienten im linksventrikulären Ausflusstrakt (LVOT) und der linksventrikulären Auswurffraktion (LVEF) von ≥50% auf 2,5mg, 10mg oder 15mg Mavacamten. Die Beurteilung der Therapieergebnisse erfolgte bis Woche 156 in Intervallen von 12 Wochen und dann, nach weiteren 24 Wochen, zu Woche 180. Mavacamten wurde zeitweise abgesetzt, wenn die LVEF unter 50% abfiel. Wurden bei der folgenden Visite die 50% wieder überschritten, so wurde die Therapie in niedrigerer Dosierung erneut begonnen, so Prof. Dr. Pablo Garcia-Pavia vom Hospital Universitario Puerta de Hierro in Madrid, der die Ergebnisse der Studie im Rahmen des ESC 2024 präsentierte.6 Zum Zeitpunkt des Daten-Cut-offs standen 211 der 231 in MAVA-LTE aufgenommenen Patienten unter Behandlung mit Mavacamten und 185 bzw. 99 Patienten hatten die Behandlungswochen 156 bzw. 180 erreicht. Garcia-Pavia: „MAVA-LTE zeigt, dass die Behandlung mit Mavacamten bei Patienten mit HOCM zu anhaltenden Verbesserungen von echokardiografischen Parametern, Symptomen und Biomarkern führt und die Wirksamkeit nicht nachlässt.“ Konkret blieben die linksventrikulären Ausflussgradienten in Ruhe und unter Valsalvamanöver über die gesamte Beobachtungszeit auf den niedrigen Werten, die in EXPLORER-HCM erreicht wurden, oder verbesserten sich sogar weiter (Abb. 1).6 Das Gleiche galt für NT-proBNP und weitere kardiale Parameter.6 Garcia-Pavia: „Der Anteil der Patienten mit NT-proBNP-Werten im Normalbereich stieg von 9,6% bei Einschluss auf 43,2% zu Woche 156 und 53,8% zu Woche 180.“
In den Wochen 156 und 180 befanden sich 53,5% bzw. 66,3% der Patienten in NYHA-Klasse I, waren also asymptomatisch. Komplettes Ansprechen, definiert durch NYHA-Klasse I und einen LVOT-Gradienten von weniger als 30mmHg, erreichten 46,8% der Studienpopulation. Die Lebensqualität, gemessen mit dem HCMSQ-SoB-Score, besserte sich rasch innerhalb der ersten 12 Wochen und blieb dann anhaltend auf dem erreichten Wert.Über 180 Wochen kam es zwar zu einer Abnahme der LVEF um 11%, der Mittelwert blieb jedoch innerhalb des Normalbereichs, betont Garcia-Pavia. Bei 20 Patienten (8,7%) fiel die LVEF zeitweise unter 50% ab. Bei allen Betroffenen stieg die LVEF nach Pausieren von Mavacamten wieder über 50% an. 14 Patienten setzten die Therapie mit Mavacamten fort. Insgesamt 5 Patienten verstarben während der Studie, keiner der Todesfälle wurde mit der Studienmedikation in Zusammenhang gebracht.6 Garcia-Pavia: „Mavacamten wurde gut vertragen, es traten keine neuen Sicherheitssignale auf, nur 13 Patienten brachen die Therapie wegen Unverträglichkeit ab.“
Erfreuliche Real-World-Ergebnisse
Daten zu Wirksamkeit und Verträglichkeit von Mavacamten unter klinischen Alltagsbedingungen lieferte eine von Dr. Katharina Seuthe vorgestellte Studie, die am Herzzentrum der Universität Köln durchgeführt wurde.7 Zwischen März 2023 und Februar 2024 wurden 72 konsekutive Patienten mit HOCM in die Studie eingeschlossen und abhängig von der gewählten Behandlung analysiert. Von den Patienten, die Mavacamten erhielten, waren Daten von Visiten in vierwöchigen Abständen verfügbar, die eine Auswertung anhand von klinischen Parametern (NYHA-Klasse, LVOT-Gradient) und Biomarkern sowie der unerwünschten Effekte erlauben. Eine Therapie mit Mavacamten wurde bei 30 der 72 Patienten (41,7%) begonnen. Das Durchschnittsalter der Patienten, die mit Mavacamten behandelt wurden, lag bei 58±13 Jahren, 80% waren Männer, die durchschnittliche Dicke des Septums betrug 18,8±2,8mm. Die Mehrzahl dieser Patienten (22/30) hatten Betablocker als Hintergrundtherapie, drei hatten Kalziumkanalblocker-Monotherapie, zwei Beta- und Kalziumkanalblocker und vier Patienten wurden mit Disopyramid behandelt.7
Abb. 1: Veränderung des Valsalva-LVOT-Gradienten im Laufe der Zeit in MAVA-LTE (EXPLORER-Kohorte) (modifiziert nach Garcia-Pavia P et al. 2024)6
Die Erfahrungen mit Mavacamten in dieser Real-World-Population sind gut. Bereits vier Wochen nach Therapiebeginn zeigte sich eine signifikante Reduktion des LVOT-Gradienten unter Valsalvamanöver (p=0,006). Zugleich kam es zu einer ebenfalls signifikanten Abnahme des NT-pro-BNP-Spiegels (p<0,001). Im Gegensatz dazu benötigte der Abfall der Troponin-T-Spiegel mehr Zeit und wurde erst zu Woche 20 signifikant (p=0,02). Während zu Beginn der Behandlung 66,7% der Patienten als NYHA III/IV klassifiziert wurden, waren es nach 20 Wochen nur noch 12,5%. Zu diesem Zeitpunkt hatten sich 75% der Kohorte um mindestens eine NYHA-Klasse verbessert. Mavacamten wurde gut vertragen. Nur bei einem Patienten kam es zu einem transienten Abfall der LVEF unter 50%, der eine Unterbrechung der Therapie erforderte. Bei zwei Patienten trat Schwindel auf, es kam zu einer selbstlimitierenden und folgenlosen Synkope.7
Fazit
Mavacamten (Camzyos®) zeigt eine langanhaltende und für bis zu 3,5 Jahre nachgewiesene Wirksamkeit und gute Verträglichkeit in der Therapie der HOCM. Diese Studienresultate spiegeln sich auch im Real-World-Setting wider.
Quelle:
ESC 2024, Sessions „Novel therapies for hypertrophic cardiomyopathy: recent developments and future prospects“ und „Hypertrophic obstructive cardiomyopathy (HOCM): clearing the roadblock“, 30.8. und 1.9., London
Literatur:
1 Olivotto I et al.: Mavacamten for treatment of symptomatic obstructive hypertrophic cardiomyopathy (EXPLORER-HCM): a randomised, double-blind, placebo-controlled, phase 3 trial. Lancet 2020; 396(10253): 759-69 2 Desai MY et al.: Myosin inhibition in patients with obstructive hypertrophic cardiomyopathy referred for septal reduction therapy. J Am Coll Cardiol 2022; 80(2): 95-108 3 Maron MS et al.: Aficamten for symptomatic obstructive hypertrophic cardiomyopathy. N Engl J Med 2024; 390(20): 1849-61 4 Arbelo E et al.: 2023 ESC Guidelines for the management of cardiomyopathies. Eur Heart J 2023; 44(37): 3503-626 5 Ommen SR et al.: 2024 AHA/ACC/AMSSM/HRS/PACES/SCMR Guideline for the Management of Hypertrophic Cardiomyopathy: areport of the American Heart Association/American College of Cardiology Joint Committee on Clinical Practice Guidelines. Circulation 2024; 149(23): e1239-e1311 6 Garcia-Pavia P et al.: Long-term effect of mavacamten in obstructive hypertrophic cardiomyopathy. Eur Heart J 2024; ehae579 7 Seuthe K et al.: Evaluation of clinical need, effectiveness, and safety of the first myosin inhibitor mavacamten in real world patients. ESC 2024; Moderated ePoster-
Presentation, 30.8.2024