Sportassoziierter plötzlicher Herztod
Autoren:
Dr. Robin Willixhofer1
PD Dr. David Niederseer, PhD, BSc2
1Universitätsklinik für Innere Medizin II
Klinische Abteilung für Kardiologie
Medizinische Universität Wien
2Klinik für Kardiologie
Universitäres Herzzentrum
Universitätsspital & Universität Zürich
E-Mail: david.niederseer@usz.ch
Der plötzliche Herzstillstand, welcher zum plötzlichen Herztod führen kann, hat in den letzten Jahren vermehrt durch Hochleistungssportler wie Fußballspieler Christian Eriksen (Dänemark) und auch Footballspieler Damar Hamlin (USA) an Aufmerksamkeit gewonnen. Während der plötzliche Herztod im Spitzensport große mediale Aufmerksamkeit erhält, wird oft vergessen, dass der Großteil der Fälle von plötzlichem Herztod bei Freizeitsportlern bei einem Altersschnitt um die 60 Jahre liegt.
Keypoints
-
Der sportassoziierte SCD ist selten und tritt durch Trigger (Sport) bei bestehenden subklinisch-pathologischen elektrischen oder strukturellen Substraten auf.
-
Hauptsächliche SCD-Ursachen bei jüngeren Sportler:innen sind genetische Erkrankungen (angeborene Herzfehler, Ionenkanalerkrankungen, primäre Kardiomyopathien).
-
Die Hauptursache für sport-assoziierten SCD bei älteren Sportler:innen ist hingegen die koronare Herzerkrankung in verschiedenen Manifestationen.
-
Durch gezieltes Screening können Pathologien detektiert und das Risiko für den sportassoziierten SCD kann deutlich gesenkt werden.
Der plötzliche Herztod oder auch „sudden cardiac death“ (SCD) wird als ein prolongierter Herzstillstand („sudden cardiac arrest“, SCA), der unmittelbar mit einer damit verbundenen sportlichen Tätigkeit in Verbindung steht, definiert und kann durch verschiedene Pathomechanismen bedingt sein. Vorweg ist zu betonen, dass sportliche Aktivität von der Europäischen Gesellschaft für Kardiologie als prinzipiell fördernd für die kardiovaskuläre Fitness gesehen und für alle Altersgruppen empfohlen wird.1 Abseits der mannigfaltigen Vorteile gibt es jedoch gewisse Vorerkrankungen, die mit einem erhöhten Risiko für einen sportassoziierten SCD verbunden sind und von ärztlicher Seite berücksichtigt werden müssen.
Risikoprofil für SCD
Der SCA kommt oft ohne oder mit nur geringen Vorwarnzeichen und im Akutfall gibt es nur begrenzte Möglichkeiten, ihn zu verhindern. Daher ist es von großer Bedeutung, Risikosportler:innen bzw. Risikopatient:innen frühzeitig zu erkennen und mögliche Trigger zu vermeiden. Bei diesen Patient:innen, welche ein subklinisch-pathologisches elektrisches oder strukturelles Substrat aufweisen, kann – möglicherweise bereits durch die physiologischen Effekte intensiver sportlicher Betätigung – ein SCA ausgelöst werden. Zu diesen sportphysiologischen Veränderungen zählen beispielsweise die Dehydratation, adrenerge Schübe, Elektrolytungleichgewichte wie auch Störungen des Säure-Base-Haushalts. All diese Veränderungen können zu potenziell tödlichen Arrhythmien in diesem Kollektiv führen.2
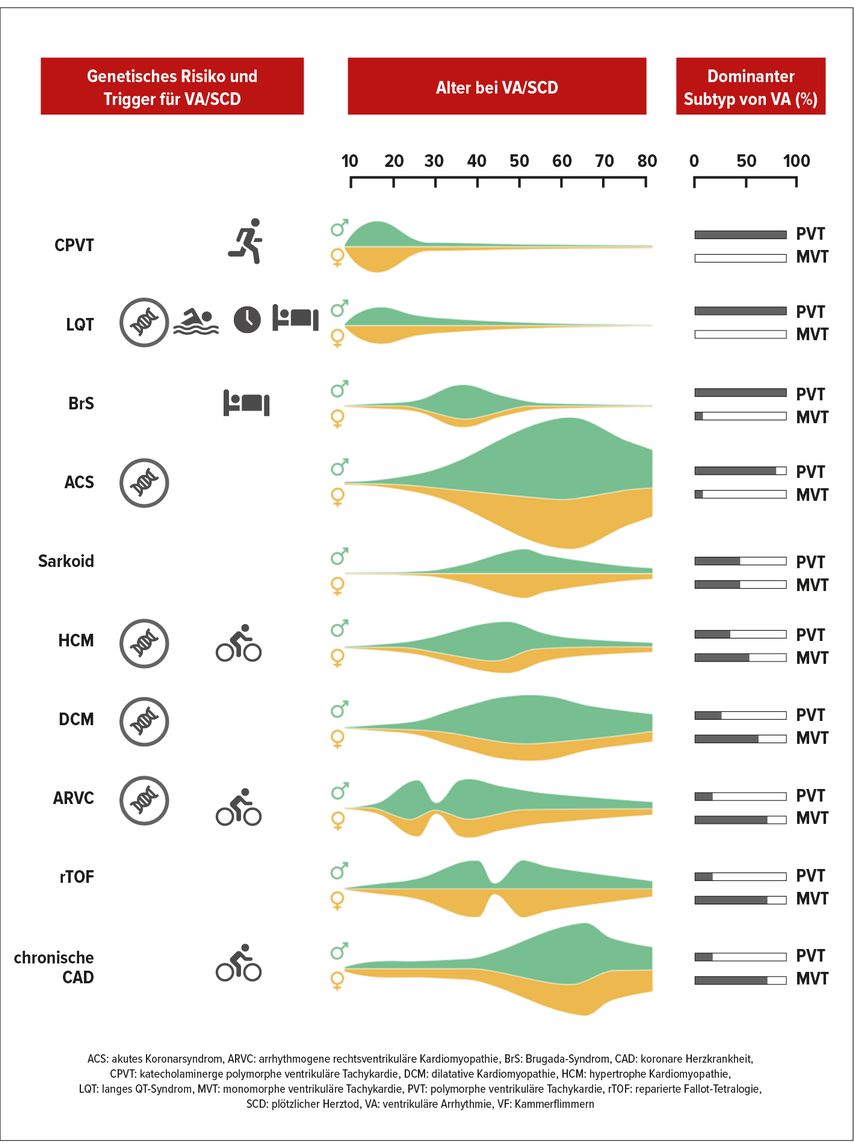
Die Ursachen eines SCD variieren bei jungen (<35 Jahren) und älteren Sportler:innen (>35 Jahre; Abb. 1). Bei jüngeren Patient:innen sind hauptsächlich genetische Erkrankungen, wie angeborene Herzfehler, Ionenkanalerkrankungen oder primäre Kardiomyopathien, als Ursachen für SCD zu nennen, wohingegen bei älteren Patient:innen die koronare Herzerkrankung in ihren verschiedenen Manifestationen die Hauptursache für den SCD darstellt.2,3 Neben den oben genannten häufigeren Ursachen für einen SCD sind auch verschiedene seltenere Erkrankungen beschrieben, wie beispielsweise Myokarditiden, valvuläre Pathologien (Mitralklappenprolaps, bikuspide Aortenklappen) oder sogar traumatische Ereignisse, wie die aktuell viel diskutierte Commotio cordis (Beispiel: Damar Hamlin, Footballspieler – NFL, Buffalo Bills).3–6#
Abb. 1: Genetisches Risiko für ventrikuläre Arrhythmie (VA) oder den plötzlichen Herztod (SCD), typische Auslöser für VA/SCD, Alter beim Auftreten von VA/SCD, vorherrschendes Geschlecht und typische VA (PVT/VF vs. MVT) bei verschiedenen mit VA/SCD assoziierten Erkrankungen (modifiziert nach Zeppenfeld et al. 2022)12
SCD-Inzidenz: Leistungs- vs. Freizeitsport
Trotz der niedrigen Inzidenz, einen sportassoziierten SCD zu erleiden, ist ohne präventive Maßnahmen, wie das im Folgenden beschriebene Preparticipation-Screening (PPS), im Hochleistungssport von einer höheren Inzidenz auszugehen als im Hobbysport (Beispiel Italien: 1 pro 100000 vs. 0,32 pro 100000).7 Diese italienischen Erkenntnisse wurden auch durch andere Studien in ähnlichen Kollektiven bestätigt.5,8 Die höhere Inzidenz des SCD bei Leistungssportlern ist vermutlich bedingt durch die körperliche Überanstrengung, die harten Trainingsregime wie auch durch die Wettkampfbedingungen, die ein zugrundeliegendes subklinisch-pathologisches elektrisches oder strukturelles Substrat eher zur klinischen Manifestation führen lassen. Daher ist es von grundlegender Bedeutung, Sportler:innen vor Teilnahme am Leistungssport eine sportkardiologische Untersuchung zu ermöglichen.
PPS: Screening vor Leistungssport
Praxistipp
Bei jungen und auch älteren Hobbysport-ler:innen oder Patient:innen kann es von Vorteil sein, Screeningmöglichkeit anzu-sprechen, da dies zu einer nachweislichen Minimierung des Risikos für SCD führen kann, auch wenn kein Leistungssport betrieben wird.PPS wird sowohl von der Europäischen Gesellschaft für Kardiologie (ESC), der American Heart Association als auch dem American College of Cardiology empfohlen.1,9 Das Ziel dieser Untersuchung ist die Identifikation von möglichen Risikofaktoren und Erkrankungen, welche zum SCD führen können, um dann die nötigen Schritte zur Prävention zu setzen. Eine vollständige Untersuchung, die sich aus einer Kombination der Screeningempfehlungen zusammensetzt, besteht nach ESC aus einer Anamnese inklusive der Familienanamnese, einer körperlichen Untersuchung und einer 12-Kanal-Elektrokardiografie (EKG). Zu beachten ist die Unterscheidung zwischen sportphysiologischen und pathologischen Veränderungen des Herz-Kreislauf-Systems. Normalerweise als pathologisch klassifizierte EKG-Veränderungen sind oft physiologische Veränderungen bei Hochleistungssportler:innen, wie beispielsweise eine ausgeprägte Sinusbradykardie, Sinusarrhythmien, AV-Blöcke ersten oder zweiten Grades (TypMobitz 1), Zeichen einer ventrikulären Hypertrophie, inkomplette Rechtsschenkelblöcke wie auch T-Wellen-Abnormalitäten und J-Punkt-Erhöhungen mit ansteigenden ST-Segmenten.10
Falls im Screening pathologische Auffälligkeiten und Hinweise auf ein elektrisches, strukturelles oder vaskuläres Problem gefunden worden sind, sollte unbedingt eine weitere gezielte diagnostische Abklärung (Echokardiografie, kardiale Magnetresonanztomografie, Ergometrie, Holter-EKG) … erfolgen.11
SCD-Prävention
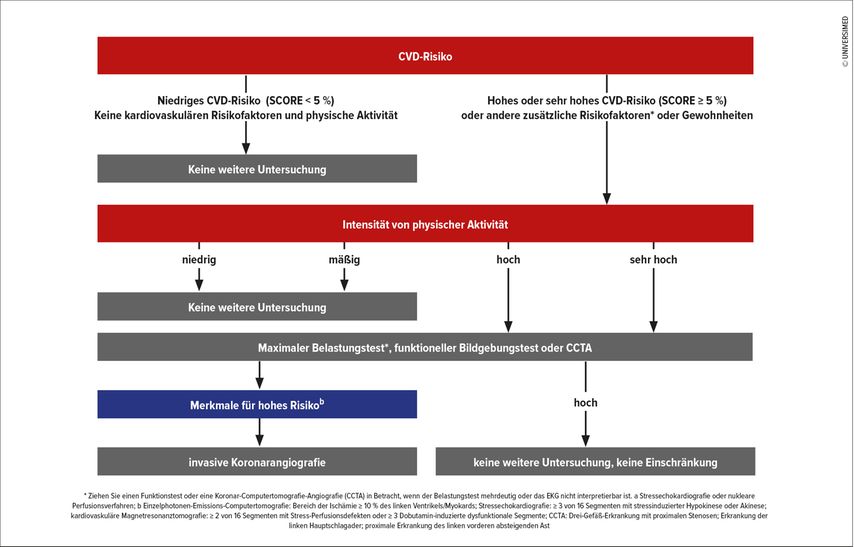
Neben der sportkardiologischen Untersuchung liegen wirksame Ansätze zur SCD-Prävention in der Aufklärung über das Krankheitsbild. Die Schaffung eines kardiologischen Bewusstseins bei Sportler:innen ist von zentraler Bedeutung, um die Eigeninitiative zu fördern und um sicher Sport treiben zu können. Typische kardiale Symptome wie Kurzatmigkeit, akuter Brustschmerz, Schwindel und ungewöhnliche Ermüdung können bereits erste Anzeichen für Sporttreibende sein, dass es angebracht ist, sich einer gründlichen kardiologischen Untersuchung zu unterziehen.Falls schon geschehen, ist möglicherweise eine Intensitätsreduktion beim Sport anzudenken (Abb. 2).
Abb. 2: Vorgeschlagener Algorithmus für die kardiovaskuläre Untersuchung von asymptomatischen Personen im Alter von > 35 Jahren mit Risikofaktoren für kardiovaskuläre Erkrankungen und einem möglichen subklinischen chronischen Koronarsyndrom vor der Ausübung von Sport
Neben den Präventionsstrategien muss für angemessene Notfallmaßnahmen durch Sportvereine und Sportveranstaltungen gesorgt sein. Diese beinhalten die Identifikation von gefährdeten Sportler:in-nen, geschultes Personal mit Erste-Hilfe-Ausbildung (sicherer Umgang mit automatisierten externen Defibrillatoren, AED) zur Verfügung zu stellen und flächendeckende Notfallnetze (gewährleistete Verfügbarkeit von AED).
Fazit
Abschließend ist zu sagen, dass sowohl Sportler:innen als auch Trainer:innen, medizinisches Personal und Organisationen zusammenarbeiten sollten, um das Risikobewusstsein zu schärfen, gezieltes Screening zu betreiben und potenzielle Risiken von SCA/SCD zu minimieren. Durch diese Herangehensweise kann der sportassoziierte plötzliche Herztod effektiv bekämpft und eine sichere Sportausübung ermöglicht werden.
Literatur:
1 Pelliccia A et al.: 2020 ESC Guidelines on sports cardiology and exercise in patients with cardiovascular disease. Eur Heart J 2020; 42(1): 17-96 2 Han J et al.: Sudden cardiac death in athletes: Facts and fallacies. J Cardiovasc Dev Dis 2023; 10(2): 68 3 Finocchiaro G et al.: Etiology of sudden death in sports: Insights from a United Kingdom regional registry. J Am Coll Cardiol 2016; 67(18): 2108-15 4 Corrado D et al.: Does sports activity enhance the risk of sudden death in adolescents and young adults? J Am Coll Cardiol 2003; 42(11): 1959-63 5 Maron BJ et al.: Sudden deaths in young competitive athletes: Analysis of 1866 deaths in the United States, 1980-2006. Circulation 2009; 119(8): 1085-92 6 Harmon KG et al.: Pathogeneses of sudden cardiac death in national collegiate athletic association athletes. Circ Arrhythm Electrophysiol 2014; 7(2): 198-204 7 Sollazzo F et al.: Sudden cardiac death in athletes in Italy during 2019: Internet-based epidemiological research. Medicina (Kaunas) 2021; 57(1): 61 8 Toresdahl BG et al.: Incidence of sudden cardiac arrest in high school student athletes on school campus. Heart Rhythm 2014; 11(7): 1190-4 9 Maron BJ et al.: Eligibility and disqualification recommendations for competitive athletes with cardiovascular abnormalities: Task force 2: Preparticipation screening for cardiovascular disease in competitive athletes: A scientific statement from the American Heart Association and American College of Cardiology. J Am Coll Cardiol 2015; 66(21): 2356-61 10 Fuentes AR et al.: The role of the electrocardiogram (ECG) in the screening and prevention of sudden cardiac death in sports. Praxis (Bern 1994) 2023; 112(7-8): 431-5 11 Niederseer D et al.: Role of echocardiography in screening and evaluation of athletes. Heart 2020; 317996 12 Zeppenfeld K et al.: 2022 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: Developed by the task force for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death of the European Society of Cardiology (ESC). Endorsed by the Association for European Paediatric and Congenital Cardiology (AEPC). Eur Heart J 2022; 43(40): 3997-4126
Das könnte Sie auch interessieren:
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...
Labormedizinische Fallstricke bei kardialen Markern
Bei Schädigung oder Stress des Herzmuskels werden kardiale Marker in den Blutkreislauf freigesetzt. Ihre labormedizinische Bestimmung spielt eine Schlüsselrolle in der Diagnostik, ...