Aktuelles aus den Tumorboards
Autorinnen:
Prof. Dr. Martin Schindl
Prof. Dr. Oliver Strobel
Prof. Dr. Gerald Prager
OA Dr. Kilian M. Gust, FEBU
Dr. Marlene Kranawetter
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
In dieser Ausgabe wird eine Patientin vorgestellt, deren Pankreaskarzinom nach neoadjuvanter Therapie operabel ist. Außerdem der spannende Fall einer Patientin mit muskelinvasivem Urothelkarzinom und der einer Patientin mit rezidiviertem Endometriumkarzinom.
Pankreaskarzinom
Patientin, 70 Jahre bei Diagnosestellung
Onkologische Anamnese
Die 70-jährige Patientin wird wegen Oberbauchbeschwerden, die in den Rücken ausstrahlen, vorstellig. Sie ist in gutem Allgemeinzustand und weist keine nennenswerten Vorerkrankungen auf. Es werden Abdomen-CT und die Bestimmung des Tumormarkers Ca 19-9 veranlasst.
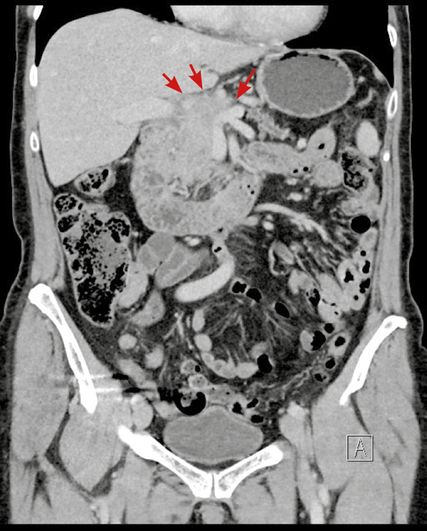
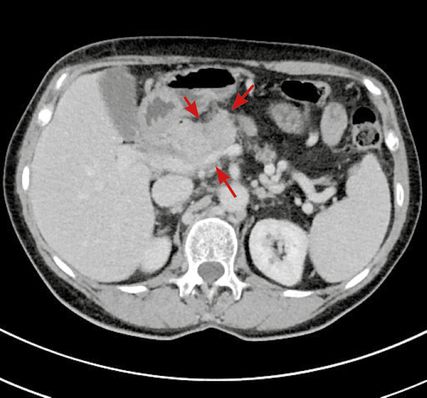
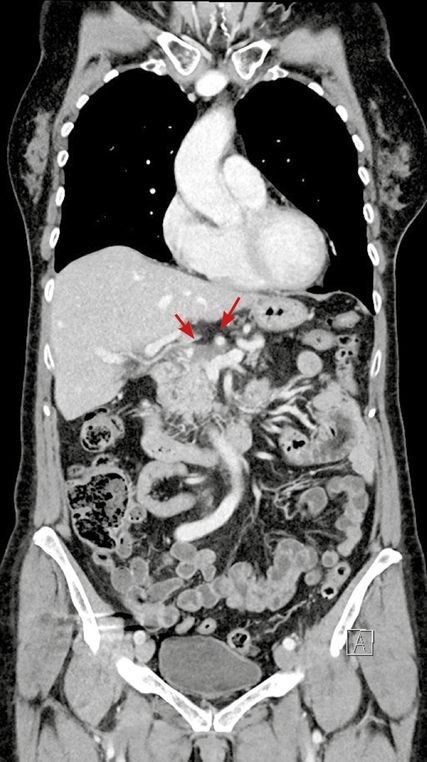
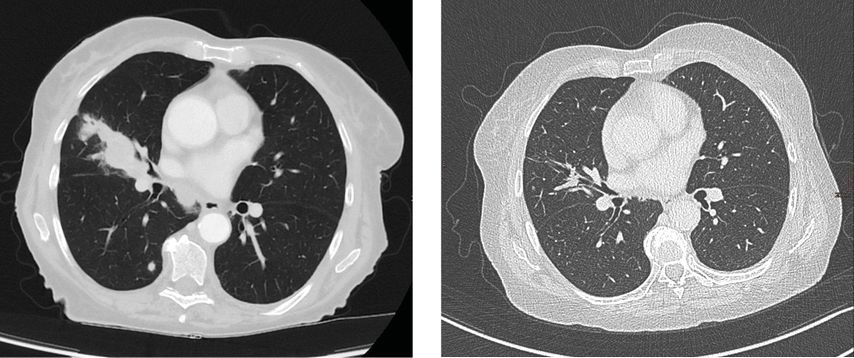
Im CT zeigt sich eine Karzinom-verdächtige Raumforderung im Pankreas am Übergang vom Caput zum Corpus mit fraglichem Kontakt zur Leberarterie (Abb. 1,2). Der Tumormarker ist stark erhöht:597U/ml (Norm <27U/ml).
Weitere Abklärung
Aufgrund des Verdachts auf Pankreaskarzinom mit teilweiser Umscheidung der Leberarterie empfiehlt das Tumorboard eine Endosonografie mit Biopsie zur histologischen Diagnosesicherung und eine neoadjuvante Chemotherapie. Die Wiedervorstellung zur Verlaufsbeurteilung in Bezug auf Konversion zur Resektabilität wird angeraten.
Die Endosonografie mit Biopsie zeigt Formationen eines höhergradig differenzierten, invasiven Adenokarzinoms.Es findet sich kein Hinweis auf Mikrosatelliteninstabilität (MSI). Es folgt eine neoadjuvante Chemotherapie mit FOLFIRINOX d1+15 q28 für drei Monate.
Re-Staging nach Chemotherapie
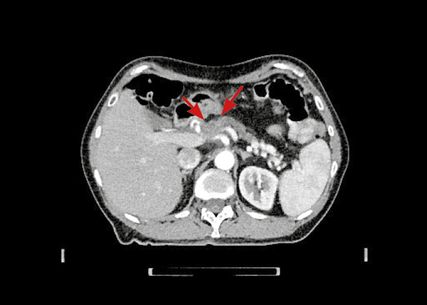
Es erfolgen ein CT des Abdomens (Abb. 3) sowie die erneute Bestimmung von Ca19-9. Der Wert ist zwar deutlich niedriger als bei der Eingangsuntersuchung, aber mit 94,5U/ml immer noch weit über dem Normwert. Da die Patientin ein partielles Ansprechen auf die bisherige Therapie zeigt, empfiehlt das Tumorboard den zweiten Teil der neodadjuvanten Therapie mit Radiochemotherapie im Rahmen einer klinischen Studie.
Neoadjuvante Radiochemotherapie
Über fünf Wochen wird bis 50,4Gy bei Einzeldosen von 1,8Gy in 18 Fraktionen bestrahlt und konkomitant Capecitabin 1650mg/m2 verabreicht. Anschließend erfolgt ein weiteres Re-Staging mit Abdomen-CT und Tumormarkerbestimmung.
Re-Staging nach Radiochemotherapie
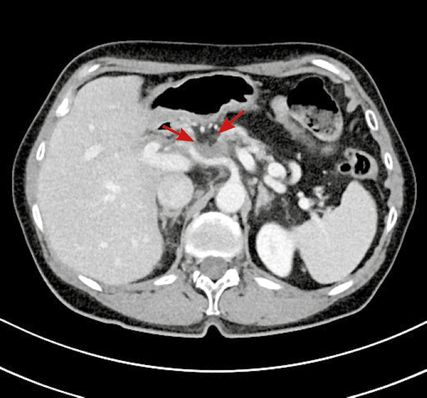
Die Behandlung mittels Radiochemotherapie (RCT) hat zur weiteren Rückbildung des Tumors im CT (Abb. 4,5) und zur Normalisierung des Tumormarkers (13,4U/ml) geführt. Aufgrund dessen wird die Operation empfohlen.
Operation
Es werden eine partielle Duodenopankreatektomie, arterielles Divestment und eine Pfortaderresektion mit direkter Anastomose vorgenommen. Histologisch finden sich vereinzelte verstreute residuale neoplastische Drüsenformationen eines invasiven Adenokarzinoms: ypT1a, yN0 (0/48), yL0, yV0, yPN0, R0; CAP Grad 1. Daher sollte mit der Patientin über eine adjuvante Chemotherapie gesprochen werden.
Autoren:
Prof. Dr. Martin Schindl
E-Mail:
martin.schindl@meduniwien.ac.at
Prof. Dr. Oliver Strobel
E-Mail:
oliver.strobel@meduniwien.ac.at
Prof. Dr. Gerald Prager
E-Mail:
gerald.prager@meduniwien.ac.at
Medizinische Universität Wien
Pancreatic Cancer Unit
Comprehensive Cancer Center Vienna
Universitätsklinikum AKH Wien
Urothelkarzinom
Patientin, 69 Jahre
Onkologische Anamnese
August 2023 DNG: Abflussstörung rechts mit protrahierter Antwort auf forcierte Diurese. Szintigrafisch zeigt sich eine nahezu stumme Niere links; rechts sind 76%, links 24% der Gesamtfunktion erhalten.
An Vorerkrankungen sind bekannt: arterielle Hypertonie, Hyperlipidämie, Prädiabetes (HbA1c 5,9%), Z.n. TIA im April 2022, Z.n. Covid-19-Infektion ebenfalls im April 2022 und Niereninsuffizienz.
Erstdiagnose: MIBC mind. pT2
23. August 2023: Mittels transurethraler Resektion der Harnblase (TURB) wird der Nachweis eines muskelinvasiven urothelialen Karzinoms (MIBC), plasmazytoider Subtyp, erbracht. Es besteht eine konsekutive Hydronephrose mit akutem Nierenversagen. Im Rahmen des Eingriffs wird eine DJ-Harnleiterschiene eingelegt.
Weitere Diagnostik
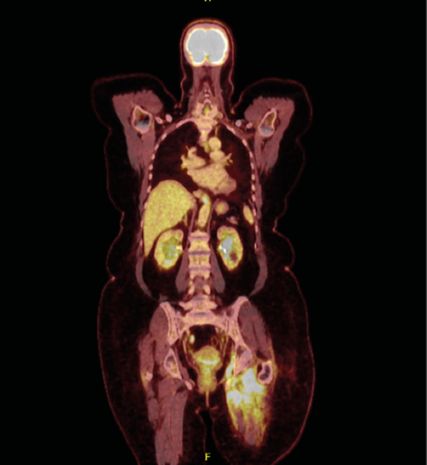
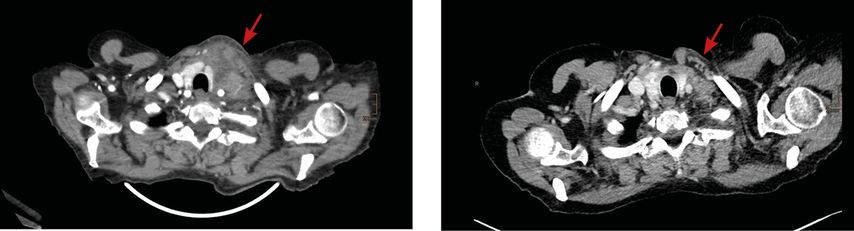
Abb. 1: FDG-PET/CT vom 23. September 2023 mit FDG-aviden Arealen in der dorsalen Harnblasenwand und der Adduktorenmuskulatur links
Die FDG-PET/CT vom 23. September 2023 (Abb. 1) zeigt an der dorsalen Harnblasenwand eine hypodense FDG-avide abgrenzbare Raumforderung, die vereinbar mit dem vorbekannten Blasenkarzinom ist. Es findet sich kein Nachweis suspekter FDG-avider Lymphknoten (LK). Allerdings ist eine längerstreckige erhöhte FDG-Avidität entlang der deutlich ödematös imponierenden Adduktorenmuskulatur links erkennbar. Außerdem findet sich ein Rundherd in der Lingula ohne erhöhte FDG-Avidität. Die Beobachtung im Rahmen der Nachsorge wird empfohlen. Aufgrund der erhobenen Befunde lautet die Diagnose: MIBC mind. pT2 (cT3) cN0 pM1b.
Infiltration weiterer Gewebe durchdas Urothelkarzinom
Im Oktober 2023 stellt sich die Patientin aufgrund von Schmerzen am inneren linken Oberschenkel vor, die seit einigen Wochen bestehen und vor allem bei Bewegung auftreten. Sie war deshalb schon bei einer Dermatologin, die eine topische Therapie verordnete. Diese habe aber nicht geholfen. Am 12. Oktober 2023 wird eine Biopsie aus dem linken Oberschenkel entnommen. Sie zeigt eine Infiltration durch das vorbekannte Blasenkarzinom.
Tumorboard vom 18.Oktober 2023
Im Sinne eines multimodalen Konzepts und bei deutlicher Einschränkung der Lebensqualität durch die vorliegende Blasenentleerungsstörung kann eine palliative Zystektomie mit anschließender Platin-haltiger Chemotherapie angeboten werden. Bei Ansprechen oder Stabilisierung der Erkrankung kann ggf. eine Avelumab-Erhaltungstherapie erwogen werden.
Zur lokalen Kontrolle wird eine Bestrahlung der Metastase der Adduktorenloge am linken Oberschenkel empfohlen. Zusätzlich sollten ein Next-Generation-Sequencing-Panel und eine Liquid Biopsy zur weiteren Abklärung erfolgen.
Therapie: radikale Zystektomie
Am 30. Oktober 2023 wird eine palliative radikale Zystektomie mit Anlage eines Ileum-Conduit vorgenommen. Der Eingriff erfolgt nach ausführlicher Diskussion mit der Patientin aufgrund der persistierenden pelvinen Beschwerden, vor allem einer tumorbedingten schmerzhaften, therapierefraktären Drangsymptomatik.
Histologisch zeigt sich ein plasmazytoides Urothelkarzinom mit transmuraler Infiltration der Harnblase sowie Infiltration in die Vaginalwand und Parametrien rechts. Urethraler Resektionsrand massiv positiv, Ureter-Resektionsrand links positiv. Peritoneal an mehreren Stellen Tumorzellverbände.
pTNM 2017: pT4a R+
PD-L1-Status
PD-L1 (BSR90): TPS=0%, CPS=0
PD-L1 (SP142): Immunoscore=0%
DNA- und RNA-Genpanelsequenzierung (Oncomine Focus Assay)
Es wurden keine Mutationen und Genfusionen detektiert.
Tumorboard vom 13. Dezember 2023
Bei bekannter und persistierender Niereninsuffizienz mit GFR<50ml/min wird die Einleitung einer Erstlinientherapie mit Enfortumab Vedotin (EV) und Pembrolizumab (P) empfohlen.
Weitere Therapie: systemisch
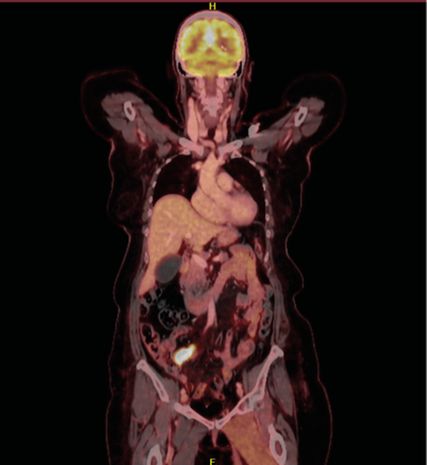
Abb. 2: FDG-PET vom Februar 2024 mit deutlich regredienter FDG-Avidität in der Oberschenkelmuskulatur
Am 18. Dezember 2023 wird die Erstlinientherapie mit Enfortumab Vedotin (1,25mg/kgKG i.v. Tag 1,8; 8q3w) und Pembrolizumab (200mg i.v.; q3w) begonnen. Nach wie vor besteht eine Niereninsuffizienz mit GFR <50ml/min (12/2023).
Nach drei Zyklen erfolgt im Februar 2024 ein Re-Staging mittels FDG-PET (Abb. 2). Diese bringt keinen Nachweis neu aufgetretener suspekter FDG-avider Läsionen. Besonders zeigen sich weiterhin keine FDG-aviden oder vergrößerten LK und keine Dynamik hinsichtlich des vorbeschriebenen kleinen Rundherds in der basalen Lingula. Auch thorakal gibt es weiterhin keine FDG-aviden Läsionen.
Deutlich regredient ist die FDG-Speicherung in der Adduktorenmuskulatur und den Hamstrings links.
Tumorboard vom 14. Februar 2024
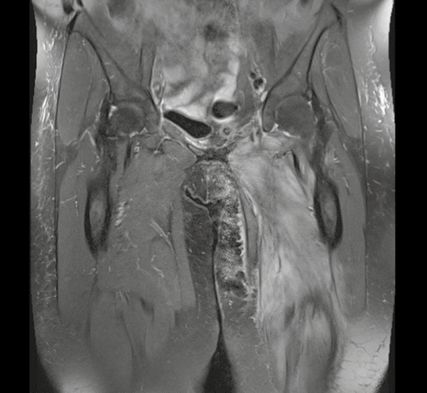
Bei bildgebend gutem Ansprechen auf die Kombinationstherapie sollte mit der Patientin eine Strahlentherapie der Oberschenkelmetastasen diskutiert werden. Zuvor wird eine Bildgebung der Oberschenkel und des Beckens mittels MRT empfohlen.
Rehabilitation im März 2024
Zum Zeitpunkt der Aufnahme in die Rehabilitationseinrichtung ist die Patientin in gutem Allgemeinzustand. Der gesamte Rehabilitationsaufenthalt gestaltet sich komplikationslos. (…) Von den physikalischen Therapiemaßnahmen sowie angebotenen Schulungen konnte die hochmotivierte Patientin ausgezeichnet profitieren.
Es zeigt sich ein sehr positiver Rehabilitationsverlauf, die Rehabilitationsziele wurden erreicht; Beweglichkeit und Kraft konnten verbessert werden.
Weitere Therapie
Die Radiotherapie (5x6Gy) der Metastase im Bereich des linken Oberschenkels wurde durchgeführt (Abb. 3). Es wird empfohlen, die EV+P-Therapie fortzusetzen.
Autor:
OA Dr. Kilian M. Gust, FEBU
E-Mail:
kilian.gust@meduniwien.ac.at
Medizinische Universität Wien
Universitätsklinik für Urologie
Universitätsklinikum AKH Wien
Endometriumkarzinom
Anamnese
Die 79-jährige Patientin stellte sich im März 2020 wegen postmenopausaler Blutungen in der gynäkologischen Praxis vor. Die Patientin mit exzellentem Performancestatus (ECOG 0) und BMI von 21 hatte als Grunderkrankung eine medikamentös gut eingestellte arterielle Hypertonie, im Übrigen eine unauffällige Anamnese.
Erstdiagnose: Adenokarzinom des Endometriums
Im März 2020 erfolgte eine Hysteroskopie und Kürettage. Die histologische Untersuchung ergab ein Adenokarzinom G2, p53wt; immunhistochemisch wurde eine Mismatch-Reparatur-Defizienz (MMRd) mit Ausfall von PMS2 und MLH1 nachgewiesen, eine POLE-Mutation wurde ausgeschlossen (extramuraler Befund, kein Next-Generation-Sequencing). In weiterer Folge wurden nach unauffälligem radiologischem Staging (CT Thorax/Abdomen und MRT Becken) eine ICG-Sentinellymphadenektomie pelvin beidseits und eine totale laparoskopische Hysterektomie (TLH) mit bilateraler Salpingo-Oophorektomie (BSO) durchgeführt. In der endgültigen Histologie wurde ein Adenokarzinom G2, pT1a, N0 beschrieben, daher erfolgte keine adjuvante Therapie.
Weiterer Verlauf
Drei Jahre nach Erstdiagnose zeigte sich ein vergrößerter Lymphknoten zervikal, dieser wurde im Juni 2023 biopsiert. Das Ergebnis zeigte diesmal ein Adenokarzinom mit immunhistochemisch p53-Mutation und Mismatch-Reparatur-Profizienz (MMRp). Das Staging mittels CT Thorax/Abdomen zeigte multifokale Metastasen im Bereich der Lunge rechts, der Lymphknoten zervikal, pelvin und paraaortal sowie ossäre Metastasen im Bereich der Brust- und Lendenwirbelsäule. Das Tumorboard empfahl daraufhin die Therapie mit Carboplatin + Paclitaxel + Dostarlimab 500mg alle drei Wochen, zusätzlich bei Schmerzen eine symptomatische Strahlentherapie sowie die Gabe von Denosumab.
Therapie des Rezidivs
Im Juli 2023 erfolgte die palliative Bestrahlung ossär von Th12 bis L4. Von Juli bis November erhielt die Patientin 6 Zyklen Carboplatin+Paclitaxel und von August 2023 bis Jänner 2024 6 Zyklen Dostarlimab.
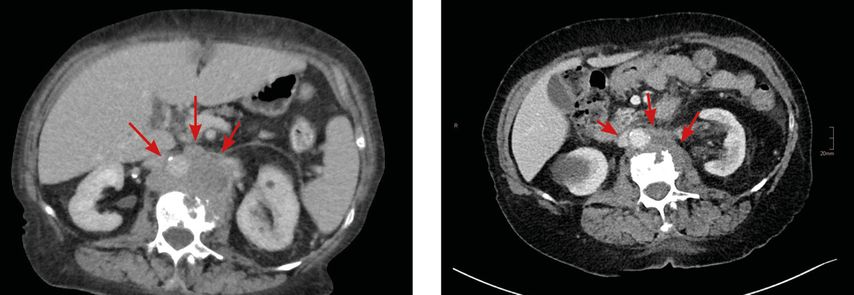
Das Re-Staging durch CT von Thorax und Abdomen nach sechs Zyklen Chemo-/Immuntherapie im Dezember 2023 ergab eine deutliche Regredienz aller Metastasen. Pulmonal war kaum Resttumor nachweisbar, auch zeigten sich keine neu aufgetretenen malignomsuspekten Raumforderungen (Abb. 1–3). Das Tumorboard hat eine weiterführende Therapie mit Dostarlimab empfohlen. Im März 2024 zeigte sich weiterhin eine stabile Erkrankung („stable disease“). Die Patientin erhält bei guter Verträglichkeit und sehr guter Lebensqualität weiterhin Dostarlimab (aktuell 12 Zyklen).
Abb. 1: Re-Staging Lunge: im Vergleich zum Ausgangszustand (links) kaum mehr Resttumor (rechts)
Hintergrund der Empfehlungen
-
Dostarlimab ist der neue Therapiestandard für das primär fortgeschrittene oder rezidivierte dMMR Endometriumkarzinom.1
-
Der MMR-Status aus Endometriumbiopsien oder nach Kürettage zeigt eine hohe Konkordanz mit dem MMR-Status aus definitiven Hysterektomiepräparaten. Eine Retestung innerhalb einer Therapielinie ist daher nicht indiziert.2
-
Eine Studie von Aird et al. zeigte bei 137 Rezidiven von gastrointestinalen und gynäkologischen Tumoren ebenfalls eine hohe Konkordanz der immunhistochemischen Charakteristika zwischen Primum und Rezidiv.3
-
Wie in dem beschriebenen Fall ersichtlich, ist dennoch eine Änderung der Immunhistochemie möglich (z.B. Epigenetik, Veränderung der Methylierung). Bei vorhandenen Ressourcen sollte daher eine Retestung erwogen werden.
Autorin:
Dr. Marlene Kranawetter
Medizinische Universität Wien
Universitätsklinik für Frauenheilkunde
Klinische Abteilung für Allgemeine Gynäkologie
und Gynäkologische Onkologie
Universitätsklinikum AKH Wien
E-Mail:
marlene.kranawetter@meduniwien.ac.at
Literatur:
1 Mirza MR et al.: Dostarlimab for primary advanced or recurrent endometrial cancer. N Engl J Med 2023; 388(23): 2145-58 2 Berg HF et al.: Mismatch repair markers in preoperative and operative endometrial cancer samples; expression concordance and prognostic value. Br J Cancer 2023; 128(4): 647-55 3 Aird JJ et al.: Should you repeat mismatch repair testing in cases of tumour recurrence? An evaluation of repeat mismatch repair testing by the use of immunohistochemistry in recurrent tumours of the gastrointestinal and gynaecological tracts. Histopathology 2020; 76(4): 521-30
Das könnte Sie auch interessieren:
Highlights zu Lymphomen
Assoc.Prof. Dr. Thomas Melchardt, PhD zu diesjährigen Highlights des ASCO und EHA im Bereich der Lymphome, darunter die Ergebnisse der Studien SHINE und ECHELON-1
ASH 2020 – Highlights zu den aggressiven Lymphomen
Highlight-Themen der virtuellen ASH-Jahrestagung im Dezember 2020 waren an erster Stelle die Immunonkologika in all ihren Variationen, aber auch Beispiele für innovative Sequenztherapien ...
Aktualisierte Ergebnisse für Blinatumomab bei neu diagnostizierten Patienten
Die Ergebnisse der D-ALBA-Studie bestätigen die Chemotherapie-freie Induktions- und Konsolidierungsstrategie bei erwachsenen Patienten mit Ph+ ALL. Mit einer 3-jährigen ...