Fälle aus dem Tumorboard
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Fälle in dieser Ausgabe drehen sich um eine Patientin mit hepatozellulärem Karzinom und eine Patientin mit Schilddrüsenkarzinom.
Hepatozelluläres Karzinom
Patientin, 66 Jahre bei Erstvorstellung
Onkologische Anamnese
Im April 2022 stellte sich eine 66-jährige Patientin erstmals an unserer Ambulanz vor. Anamnestisch waren bei der Patientin im August 2021 eine Zirrhose auf Basis einer ausgeheilten Hepatitis-C-Infektion sowie ein großes hepatozelluläres Karzinom (HCC) im Stadium T4N0M0 diagnostiziert worden. Die Patientin hatte in ihrem Heimatland zwei transarterielle Chemoembolisationen erhalten (zuletzt im Jänner 2022) und musste ihr Heimatland aufgrund eines Kriegsausbruches verlassen.
In der klinischen Erstuntersuchung präsentierte sich die Patientin deutlich symptomatisch mit täglich ausgeprägtem Nachtschweiß, einem Gewichtsverlust von 20kg seit August 2021 und starken Schmerzen im Bereich der Leber. In der ausführlichen Abklärung zeigte sich, dass die Patientin weiterhin Hepatitis-C-positiv war (Hepatitis-C-Virus-RNS quantitativ: 1,36x106IU/ml, Genotyp 1b), der initiale AFP-Wert lag bei 22,7IU/ml. Die Leberfunktion war zum Zeitpunkt der Erstvorstellung gut (Child-Pugh A5), es zeigten sich jedoch deutliche Zeichen einer portalen Hypertension (Splenomegalie, Thrombozytopenie, porto-systemische Kollateralen). An Vorerkrankungen bestand außerdem eine arterielle Hypertonie.
Weitere Abklärung
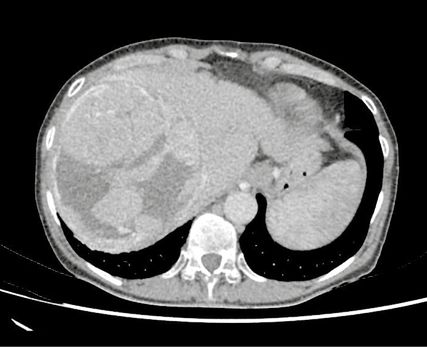
Zur weiteren Abklärung erfolgte einerseits eine Gastroskopie, wobei sich kleine Varizen sowie eine milde portal-hypertensive Gastropathie fanden, und andererseits ein Staging-CT des Thorax und Abdomens (Mai 2022). Dabei zeigte sich das histologisch verifizierte HCC im rechten Leberlappen mit einem maximalen Durchmesser von 13cm und einer Infiltration der Vena cava superior (Abb. 1). Zusätzlich wurde eine zweite kleinere Läsion im linken Leberlappen diagnostiziert.
Tumorboard-Besprechung zur Festlegung der initialen Strategie
Aufgrund der Infiltration der Vena cava superior bestand nach dem „Barcelona Clinic Liver Cancer (BCLC) Staging System“ ein BCLC-C-Stadium, sodass eine systemische Therapie mit dem Anti-PD-L1-Antikörper Atezolizumab in Kombination mit dem Anti-VEGF-Antikörper Bevacizumab empfohlen wurde. Bezüglich der kleinen Varizen wurde eine Therapie mit einem nichtselektiven Betablocker (Carvedilol) empfohlen. Zusätzlich sollte bei einer prognostizierten Lebenserwartung von >1 Jahr eine Therapie der chronischen Hepatitis C erfolgen. Alle Empfehlungen wurden umgesetzt.
Initialer Verlauf
Bereits nach vier Zyklen Immuntherapie verbesserte sich der Allgemeinzustand deutlich: Der Nachtschweiß sistierte komplett, die Schmerztherapie konnte bei Schmerzfreiheit beendet werden und die Patientin konnte ihr Körpergewicht stabilisieren bzw. in weiterer Folge langsam wieder 2kg zunehmen.
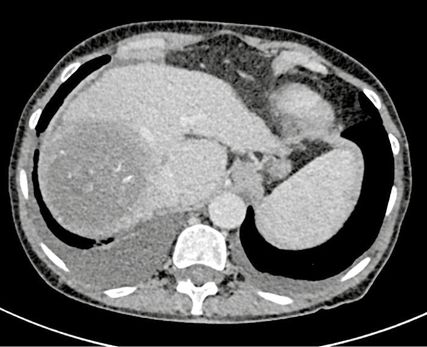
In den Re-Staging-Untersuchungen nach jeweils weiteren vier Therapiezyklen fanden sich eine deutliche Abnahme der Hypervaskularisation und eine deutliche Größenregredienz des Tumors. Eine intermittierende Covid-19-Infektion mit schwerer, hospitalisierungspflichtiger Pneumonie überstand die Patientin ohne weitere Komplikationen. Abbildung 2 zeigt die Re-Staging-Bildgebung nach zwölf Therapiezyklen – zum Zeitpunkt dieses Re-Stagings lag das AFP bei 15IU/ml. Die chronische Hepatitis-C-Infektion konnte nachhaltig ausheilen und die initial erhöhten Transaminasen waren im weiteren Verlauf normwertig.
Progression einer Metastase und erneute Tumorboardbesprechung
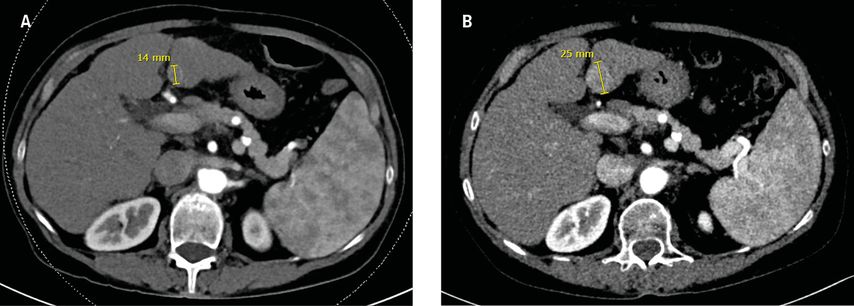
Bei weiterhin gutem Ansprechen der großen Läsion kam es ab April 2023 (nach 16 Zyklen Therapie) zu einer geringen, jedoch konstanten Größenzunahme der vorbekannten Läsion im Lebersegment III (Abb. 3). Es erfolgten erneute interdisziplinäre Besprechungen im Tumorboard. Dabei wurde bei oligometastatischer Progression und generell weiterhin guter Krankheitskontrolle eine zusätzliche Lokaltherapie der progredienten Metastase im Sinn einer additiven Strahlentherapie empfohlen. Die Patientin wünschte diese Behandlung erst nach einem ausgedehnten Urlaub, sodass die Bestrahlung schließlich ab Mitte September 2023 in elf Sitzungen durchgeführt werden konnte. Die Immuntherapie wurde weitergeführt.
Weiterer Verlauf
Im nächsten Re-Staging-CT zeigte sich die Erkrankung wieder gut kontrolliert, im CT von März 2024 fand sich jedoch eine progrediente Erkrankung mit zwei größenprogredienten, arteriell hypervaskularisierten Läsionen, sodass die Entscheidung für eine Therapieumstellung getroffen wurde. Die Leberfunktion der Patientin ist weiterhin hervorragend (Child-Pugh A5) und die Patientin verbleibt in einem exzellenten Allgemeinzustand (ECOG 0).
Fazit
Moderne Immuntherapiekombinationen haben die Therapie des HCC revolutioniert und führen oft zu einem sehr guten Ansprechen auch bei sehr ausgedehnten Befunden. Regelmäßige Tumorboard-Besprechungen auch unter systemischer Therapie sind wichtig, um individualisierte Therapiekonzepte zu entwickeln. Gerade bei oligometastatischer Progression und generell guter Krankheitskontrolle scheint eine additive Lokaltherapie einen hohen Stellenwert zu haben. Eine adäquate Therapie der zugrunde liegenden Lebererkrankung ist wichtig, da eine gute Leberfunktion entscheidend ist, um auch mehrere Therapielinien verabreichen zu können.
Autoren:
DDr. Bernhard Scheiner
E-Mail:
bernhard.scheiner@meduniwien.ac.at
Ap. Prof. Priv.-Doz. Dr. Matthias Pinter, PhD
E-Mail:
matthias.pinter@meduniwien.ac.at
Abteilung für Gastroenterologie und Hepatologie Univ.-Klinik für Innere Medizin III
Medizinische Universität Wien Universitätsklinikum AKH Wien
Schilddrüsenkarzinom
Patientin, 67 Jahre
Onkologische Anamnese
Die Patientin wurde aufgrund einer Struma nodosa per magna in einem externen Spital operiert. Eine präoperativ durchgeführte Feinnadelbiopsie hatte keinen malignitätsverdächtigen Befund ergeben. Im intraoperativen Gefrierschnitt zeigte sich ein papilläres Schilddrüsenkarzinom, jedoch musste die Operation nach erfolgter Hemithyreoidektomie aufgrund einer zu hohen Komplexität bei massiven Blutungen abgebrochen werden. Es sollte im Anschluss eine Zweitoperation nach Durchführung einer Magnetresonanztomografie (MRT) des Halses erfolgen. Hierfür wurde eine Hemithyroidektomie der kontralateralen Seite, eine zentrale Halsdissektion (MR-tomografisch erkennbare lymphatische Absiedelungen zervikal zentral) und Resektion der Vena jugularis interna (tumorverdächtiger Thrombus) geplant. Intraoperativ kam es wiederum zu massiven Blutungen mit Reanimationspflichtigkeit der Patientin. Auf eine zentrale Halsdissektion und Resektion der Vene wurde aus diesem Grund verzichtet und die Patientin im Anschluss an die Abteilung für Nuklearmedizin zur Radioiodtherapie überwiesen.
Weitere Abklärung
An der Abteilung für Nuklearmedizin wurde jedoch vorerst von einer Radioiodtherapie Abstand genommen, um die Patientin bei unklarer Tumorausdehnung nach Staging mittels MRT und 18F-FDG-PET/CT im interdisziplinären Tumorboard vorzustellen.
Der neuerliche MRT-Befund ergab ein Kinking der Arteria carotis interna rechts, multiple vergrößerte Lymphknoten entlang der großen Halsgefäße rechts und mediastinal bis zu 2,5cm messend sowie bis zu 1,5cm große Lymphknoten links im Bereich der mittleren bis unteren Jugularisgruppe. Sämtliche Lymphknoten erwiesen sich bildgebend hochsuspekt für Metastasen.
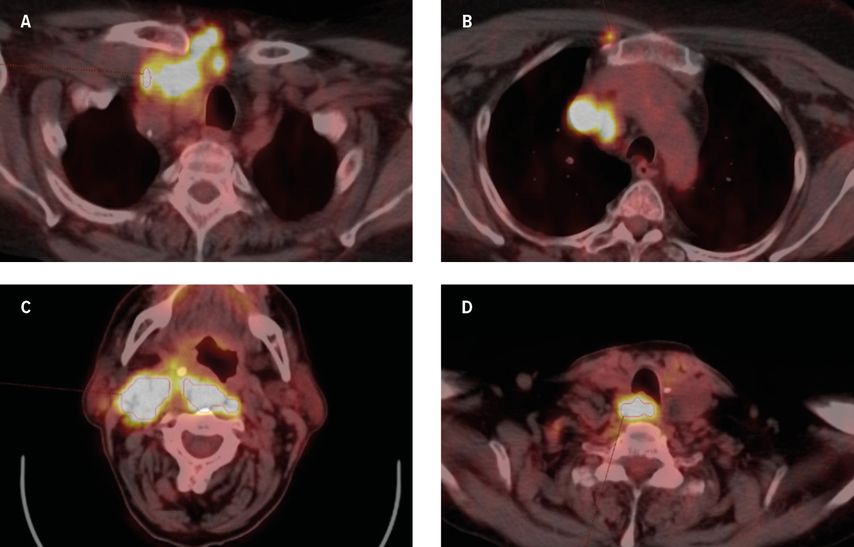
Computertomografisch zeigten sich FDG-avide Tumorformationen in der rechten V. jugularis interna und der V. cava superior bis zum rechten Vorhof reichend, beidseits im Spatium retropharyngeale, im Level IIa bis IV und Level VI rechts (=paratracheal) (Abb. 1A–D). Viszerale oder ossäre Metastasen konnten bildgebend nicht nachgewiesen werden.
Therapieempfehlung des Tumorboards
Das Tumorboard empfahl ein palliativ-chirurgisches Vorgehen im Sinne einer lokalen Resektion und Thrombektomie der V. cava superior. Die Ziele des Eingriffs waren, die Tumormasse zu reduzieren, die gefahrlose Durchführung einer Radioiodtherapie zu ermöglichen sowie tumorbedingten Folgekomplikationen vorzubeugen.
Therapieverlauf
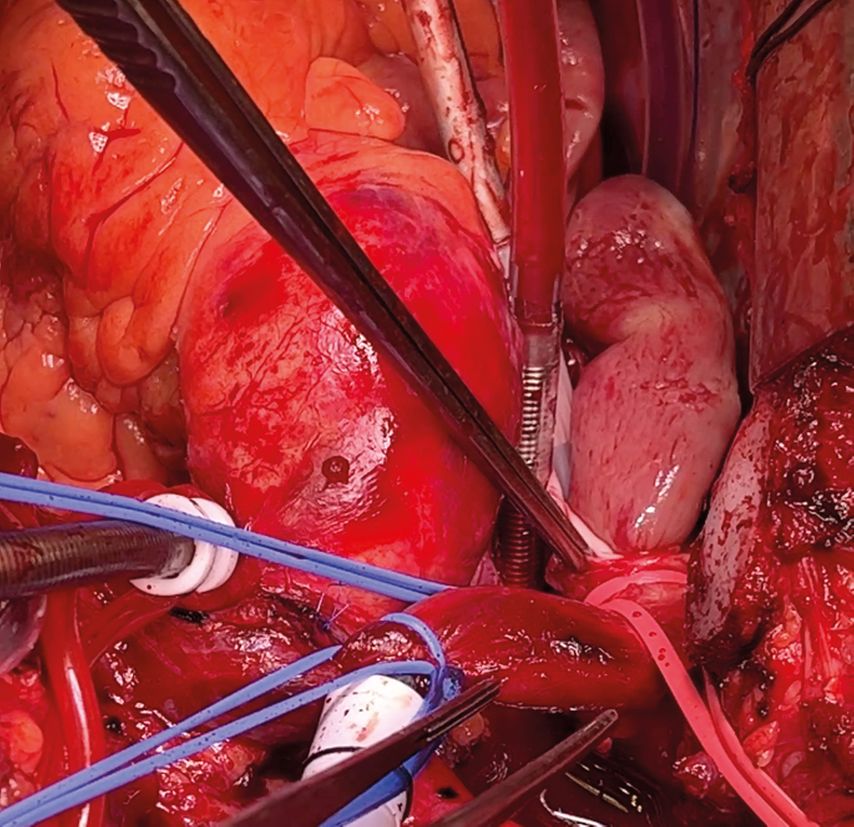
Die Patientin wurde kurz vor der geplanten Operation in die chirurgische Ambulanz einbestellt. Neben einem präoperativen Gespräch wurde auch eine Bildgebung (CT Aorta) zur Beurteilung des Tumorthrombus veranlasst. Hier war neben den bereits bekannten Tumorthromben der V. cava superior und der V. jugularis interna rechts eine neu abgrenzbare zentrale und periphere Pulmonalembolie erkennbar. Die bereits laufende antikoagulative Therapie und die geplante Operation wurden entsprechend adaptiert. Es erfolgten gemeinsam mit der Herzchirurgie eine modifiziert radikale Halsdissektion rechts, eine mediastinale Lymphadenektomie sowie zusätzlich eine Resektion der Tumorthromben in der V. jugularis interna und V. cava superior (Abb.2) an der Herz-Lungen-Maschine. Der reitende Thrombus an der Pulmonalisbifurkation konnte intraoperativ nicht mehr nachgewiesen werden.
Die Operation verlief komplikationsfrei und die Patientin erhielt im weiteren Verlauf insgesamt zwei ablative Radioiodtherapien. Im Rahmen der regelmäßigen ambulanten Kontrollen präsentiert sich die Patientin in gutem Allgemeinzustand. Der Thyreoglobulinwert ist nach wie vor deutlich erhöht, jedoch im Vergleich zu den Werten vor der Operation und vor der Radioiodtherapie deutlich niedriger und zeigt derzeit keinen Anstieg.
Autorin:
Dr. Teresa Binter
Klinische Abteilung für Viszeralchirurgie
Universitätsklinik für Allgemeinchirurgie
Universitätsklinikum AKH Wien
E-Mail:
teresa.binter@meduniwien.ac.at
Das könnte Sie auch interessieren:
Highlights zu Lymphomen
Assoc.Prof. Dr. Thomas Melchardt, PhD zu diesjährigen Highlights des ASCO und EHA im Bereich der Lymphome, darunter die Ergebnisse der Studien SHINE und ECHELON-1
ASH 2020 – Highlights zu den aggressiven Lymphomen
Highlight-Themen der virtuellen ASH-Jahrestagung im Dezember 2020 waren an erster Stelle die Immunonkologika in all ihren Variationen, aber auch Beispiele für innovative Sequenztherapien ...
Aktualisierte Ergebnisse für Blinatumomab bei neu diagnostizierten Patienten
Die Ergebnisse der D-ALBA-Studie bestätigen die Chemotherapie-freie Induktions- und Konsolidierungsstrategie bei erwachsenen Patienten mit Ph+ ALL. Mit einer 3-jährigen ...