DAA bei der medialen Schenkelhalsfraktur des geriatrischen Patienten
Autoren:
Dr. Bernd Moser
Dr. Siegfried Zöhrer MSc
AUVA-Unfallkrankenhaus Steiermark,
Standort Kalwang
E-Mail: bernd.moser@auva.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die minimal invasive Versorgung der medialen Schenkelhalsfraktur des geriatrischen Patienten stellt eine in Anbetracht der demografischen Entwicklung immer bedeutsamere Behandlungsstrategie in traumatologischen Abteilungen dar. Im folgenden Beitrag möchten wir unsere Erfahrungen zur minimal invasiven Hüftchirurgie mittels Hemiprothese (Duokopfprothese) beim geriatrischen Patienten darlegen. An einem Fallbeispiel zeigen wir die Erweiterungsmöglichkeit des direkten vorderen Zugangs (DAA) bei Vorliegen einer periprothetischen Fraktur auf.
Keypoints
-
Der DAA bietet gerade in der Versorgung mit Hemiprothesen bei geriatrischen Patienten entscheidende Vorteile bezüglich Zugangsmorbidität, OP-Dauer und früher Mobilisierung.
-
Notwendige Zugangserweiterungen bei Revisionseingriffen (Wechseloperationen, periprothetische Frakturen) sind nach proximal und distal möglich.
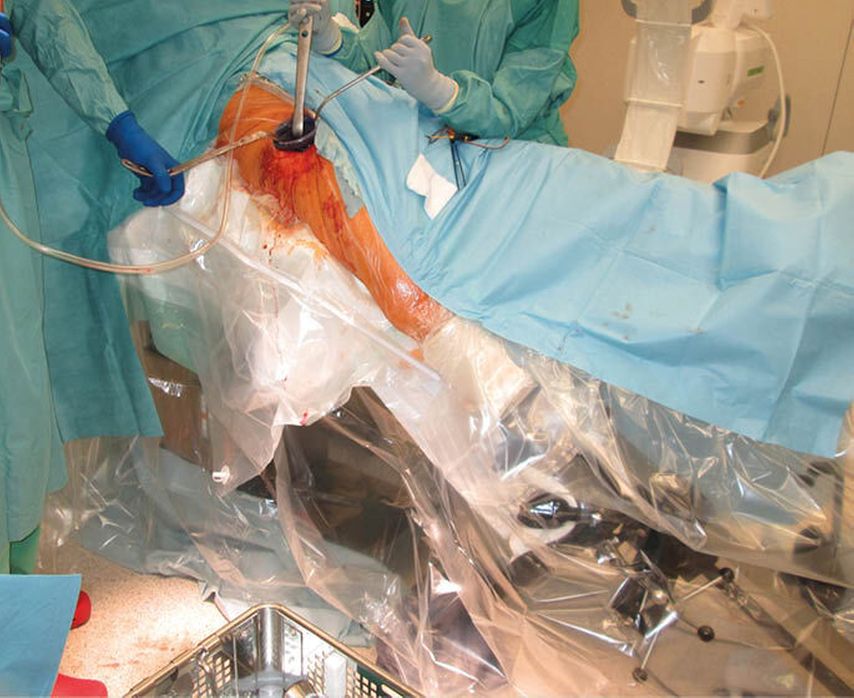
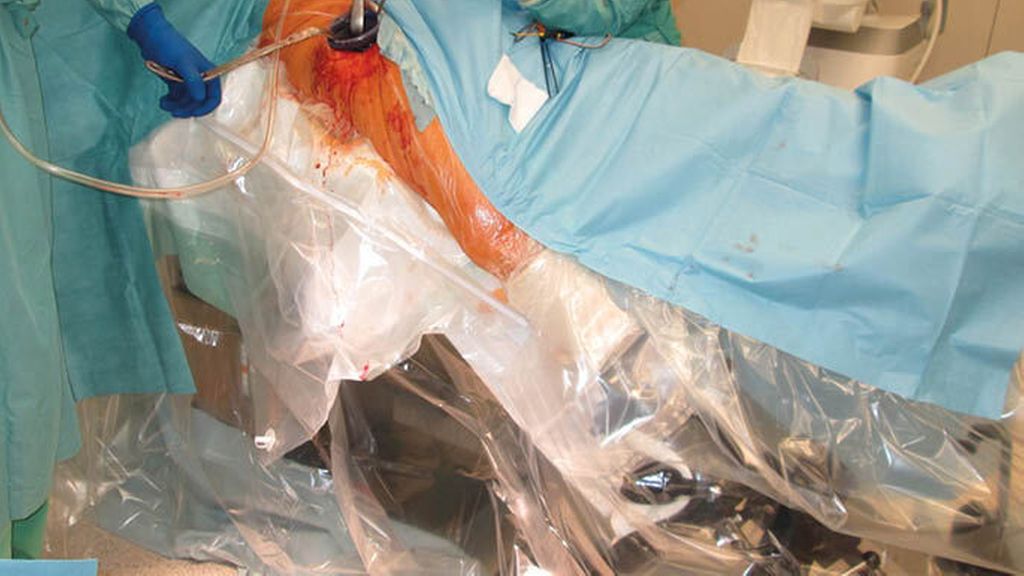
Der minimal invasive direkte vordere Zugang („direct anterior approach“, DAA) hat sich in der Hüftchirurgie in den letzten Jahren zunehmend zum Standardzugang in der endoprothetischen Versorgung entwickelt. Bereits 1870 von Carl Hueter erstmals beschrieben, wurde in den 1950er-Jahren durch Emile Letournel und die Gebrüder Judet erkannt, wie bedeutsam die Schonung der die Hüfte umgebenden Muskulatur ist. Durch die Verwendung des Extensionstisches wird der Zugang zu Acetabulum und Femur erheblich erleichtert. Zusätzlich schafft die weitgehende Unabhängigkeit des Zuganges vom Body-Mass-Index (ab einem BMI >30 relative Kontraindikation bei fehlender Erfahrung) einen weiteren nicht unerheblichen Vorteil. Die Lernkurve des Zuganges ist unabdingbar mit einer entsprechenden Fallzahl der Anwendung verknüpft.1,2 Im UKH Steiermark-Kalwang wurde vor über 10 Jahren der vordere Zugang als Standard in der Hüftchirurgie eingeführt. Bei durchschnittlich knapp 300 Hüfteingriffen pro Jahr konnte dadurch eine entsprechende Expertise erlangt werden.
Neben den elektiven Implantationen von Hüfttotalendoprothesen wird in unserem Haus auch die mediale Schenkelhalsfraktur bei Vorliegen einer Coxarthrose mittels Totalendoprothese im Sinne der „Single Shot Surgery“ versorgt. Bei posttraumatischen Coxarthrosen mit noch liegendem Osteosynthesematerial (z.B. proximaler Femurnagel) wird in einer Sitzung die Metallentfernung von lateral und anschließend die Prothesenimplantation über den DAA durchgeführt.
Das geriatrische Patientenkollektiv stellt mit seinen Komorbiditäten und der einhergehenden Frailty sowohl prä- als auch postoperativ eine besondere Herausforderung dar. Gerade diesen Menschen bietet die Versorgung mittels Hemiprothese über den DAA einen minimal invasiven Eingriff mit frühestmöglicher postoperativer Mobilisierung unter Vollbelastung.
Eigene Erfahrungen
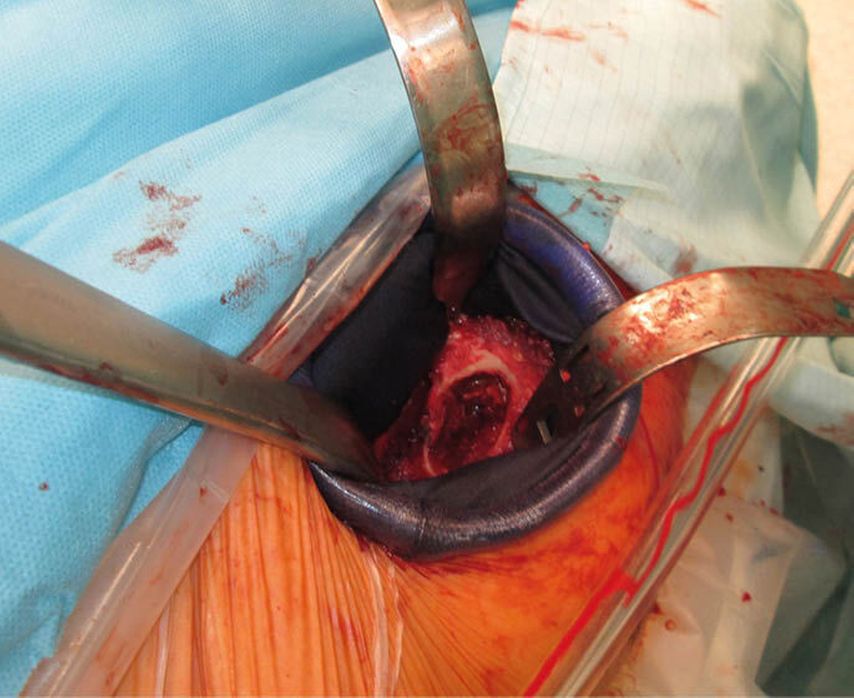
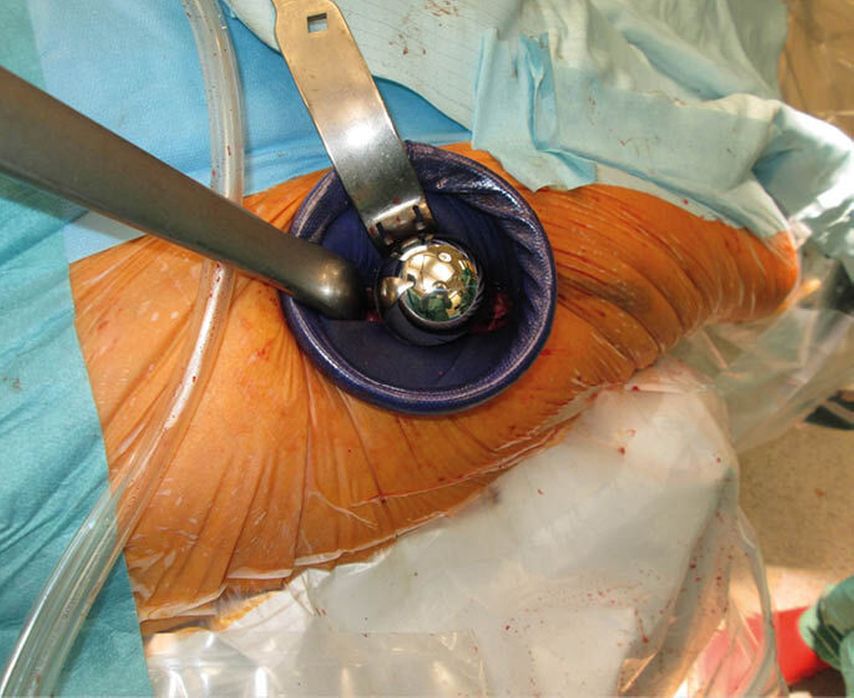
Routinemäßig anwendbar wird der Zugang erst unter Verwendung eines orthopädischen Extensionssystems, das sowohl vom Operateur als auch vom OP-Hilfspersonals bedient wird. Die Implantation erfordert speziell zugerichtete Instrumente. Zur Schonung von Haut und Muskulatur kommt ein Wundschutzretraktor zum Einsatz. Die Einstellung des Acetabulums erfolgt unter Zuhilfenahme von 90° gebogenen Hohmannhebeln, die des Schaftes unter 90° Außenrotation und 30–40° Hyperextension des gestreckten Beines. Bei zusätzlicher Verwendung einer mechanischen Assistenzhilfe kann die Operation auch zu zweit durchgeführt werden. Seit der Einführung des DAA verwenden wir keine Redon-Drainagen mehr, wie bereits von Roth et al. beschrieben.3
In einer retrospektiven Nachuntersuchung von 2017 bis heute betrachten wir 43 Patienten, bei welchen aufgrund des reduzierten Allgemeinzustandes die Indikation zur Versorgung der medialen Schenkelhalsfraktur mittels Hemiprothese über den DAA gestellt wurde. Im Follow-up zeigten sich folgende Ergebnisse: 43 Patienten (29w/14m), Durchschnittsalter 86 Jahre, vorbekannte Demenz bzw. demenzielle Entwicklung bei 14 Patienten. Postoperatives Outcome:
-
5 Patienten benötigten Erythrozytenkonzentrate (keine vorbestehende orale Antikoagulation).
-
7 Patienten entwickelten ein Delir (4 Patienten mit bereits vorbekannter Demenz).
-
2 Infekte ohne vorbestehende Immunsuppression (ein tiefer Frühinfekt, der mittels einzeitigen Prothesenwechsels versorgt wurde, sowie eine oberflächliche Wundheilungsstörung)
-
1 Todesfall (96a/w)
42 Patienten konnten unter Vollbelastung im Intervall von 24–48 Stunden nach dem Eingriff mobilisiert werden.
Bei Durchsicht der Ergebnisse sind vor allem die rasche Mobilisierung nahezu aller Patienten und der geringe Einsatz von Bluttransfusionen augenfällig. Die nicht unerhebliche neuropsychiatrische Komplikation der Delirentwicklung, die wir bei 7 Patienten beobachteten, konnte im engmaschigen interdisziplinären Setting beherrscht werden. Beim oben genannten Todesfall handelte es sich um eine 96-jährige, bereits präoperativ multimorbide Patientin. In diesem Fall wurde eine individuelle Behandlungsstrategie eingeschlagen, gilt es doch, bei gerade diesen Patienten die Sinnhaftigkeit einer kurativen Frakturversorgung gegen ein palliatives Setting abzuwiegen.4 Die allgemeine „End-of-Life“-Situation der Patienten ermöglicht uns natürlich nur eingeschränkte Nachuntersuchungen.
Case Report: Komplikation periprothetische Fraktur
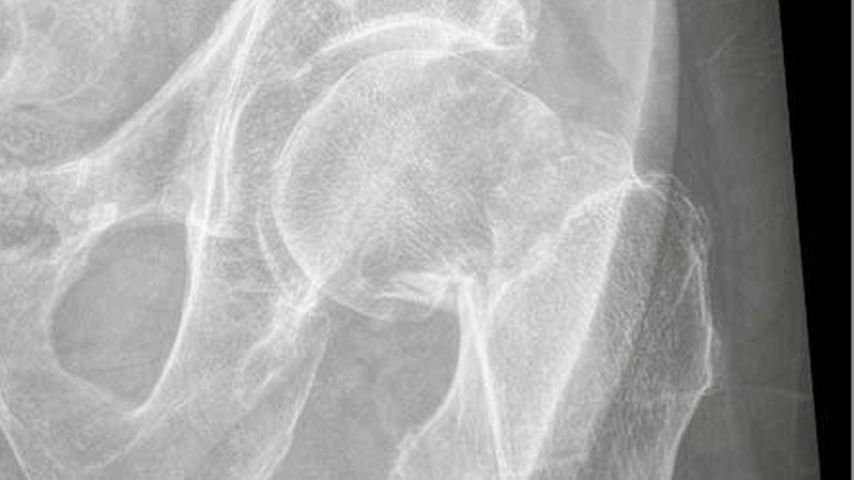
Aufnahme eines 82-jährigen männlichen Patienten mit fortgeschrittener Demenz vom Alzheimertyp bei Zustand nach häuslichem Sturz. Nativradiologisch zeigte sich eine mediale Schenkelhalsfraktur (Garden III, Pauwels III).
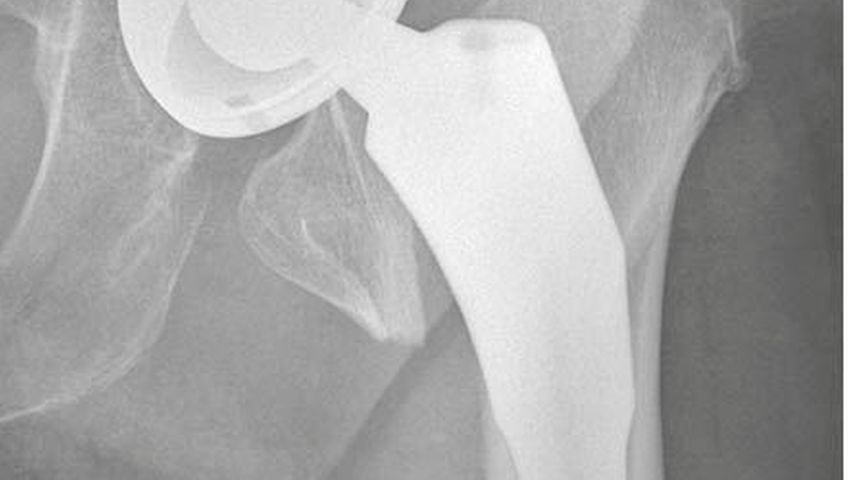
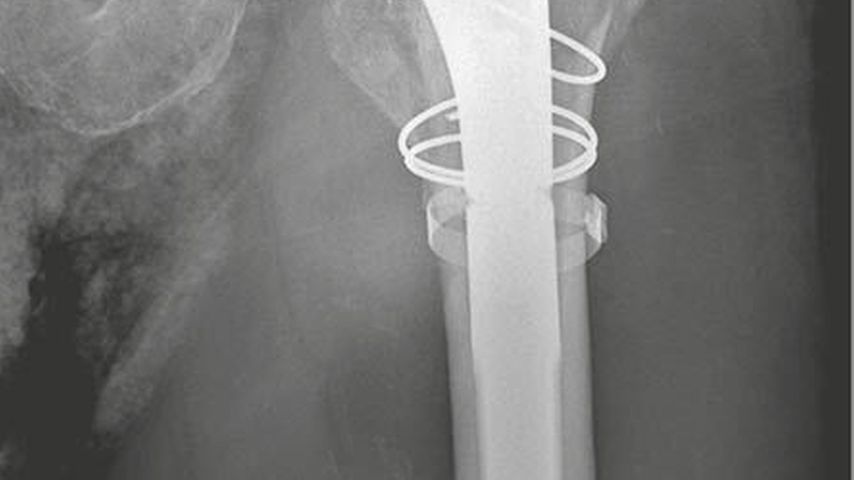
Aufgrund der Komorbiditäten und des deutlich reduzierten Allgemeinzustandes wurde die Indikation der operativen Versorgung mittels Hemiprothese über den DAA gestellt. Der unmittelbare postoperative Verlauf gestaltete sich sowohl klinisch als auch radiologisch unauffällig, jedoch war der Patient bedingt durch das demenzielle Zustandsbild motorisch stets agitiert. Auch die Artikulation gestaltete sich dementsprechend schwierig bzw. war kaum möglich. Eine Woche postoperativ fiel im Rahmen der Visite eine zunehmende Bewegungseinschränkung der betroffenen Extremität auf. In der schließlich veranlassten Röntgenkontrolle zeigte sich eine periprothetische Fraktur auf Höhe der Schaftkomponente (Vancouver B3). Es erfolgte die operative Revision über den ursprünglichen Zugang, welcher primär nach distal verlängert wurde. Da sich die Fraktur im proximalen Bereich der Schaftkomponente befand, war ein weiterer subvastaler Zugang nicht notwendig. Dahingehend gelang nicht nur die problemlose Entfernung der liegenden Hemiprothese, sondern auch die anatomische Frakturreposition und Fixierung derselben mit Bandcerclagen. Unter Absenken und Außenrotation des Beines am Extensionstisch konnte die Revisionslangschaftkomponente problemlos eingebracht werden. Postoperativ wurde der Patient bereits am Folgetag mobilisiert und konnte eine Woche später aus der stationären Observanz entlassen werden.
Diskussion
Der DAA bedingt eine längere Lernkurve, ist jedoch bei entsprechender Routine gerade beim alten Menschen eine relevante therapeutische Option in der Versorgung hüftnaher Frakturen. Gerade die Verlängerung des Zuganges nach distal erlaubt eine Vielzahl von Revisionsmöglichkeiten mit nur geringer Erweiterung der Zugangsmorbidität. Verkürzte OP-Zeit, Schonung des Gewebes sowie ein verringertes Blutungsrisiko erhöhen den Benefit dieser Technik beträchtlich. Nicht außer Acht zu lassen ist auch die Möglichkeit der Zugangserweiterung nach proximal bis zum Beckenkamm bei entsprechenden Defekten im Pfannenbereich.
Neben einer zugangsbedingten Schädigung des N. cutaneus femoris lateralis ist vor allem nach dem dorsalen Kapselrelease beim Absenken und Außenrotieren des Beines ein besonderes Augenmerk auf eine eventuelle Verhakung des Trochanters major hinter dem Acetabulum zu legen (Frakturgefahr).5 In der Revisionssituation bei periprothetischen Frakturen, mit der Notwendigkeit des Umstieges auf eine Langschaftkomponente, ist für die Zugangsmorbidität vor allem die Frakturlokalisation entscheidend. Je weiter die Fraktur nach distal reicht, desto eher ist bei Erweiterung des DAA ein zusätzlicher subvastaler Zugang erforderlich. Hier werden auch die Grenzen dieser Zugangstechnik aufgezeigt. Bei Frakturen distal des Prothesenschaftes (Vancouver C) ist der laterale Zugang indiziert.6–8
Ein weiterer nicht unwesentlicher Faktor beim geriatrischen Patienten ist die Entwicklung eines postoperativen Delirs. Gerade beim dementen Patienten ist neben dem erhöhten Risiko einer Delirentwicklung auch eine Verschlechterung der Demenz durch das Delir möglich. Hierbei kann gerade durch ein minimal invasives Vorgehen und eine frühe Mobilisation ein entsprechender Vorteil für das spätere Outcome auch in Hinsicht auf neuropsychiatrische Komplikationen erzielt werden.9
Kein Zusammenhang zeigt sich jedoch bei Durchsicht der rezenten Literatur zwischen dem gewählten chirurgischen Zugang und der Infektionsrate.10
Zusammenfassend ergibt sich aus unserer eigenen Erfahrung ein deutlicher Vorteil in der Anwendung des DAA hinsichtlich des postoperativen Outcomes. Der Umstand, dass der DAA bei uns seit nunmehr einem Jahrzehnt der operative Standard der Hüftchirurgie ist, erlaubt es uns, die entsprechenden Vorteile, die zweifelsohne eine lange Lernkurve bedingen, adäquat zu nutzen. Nur so kann ein entsprechender Workflow aufgebaut und optimiert werden, der in der Regel eine durchschnittliche Operationszeit (Schnitt–Naht) von unter einer Stunde ermöglicht.
Literatur:
1 Oinuma K et al.: Minimalinvasiver, direkter vorderer Zugang zur Implantation einer Hüfttotalendoprothese. Orthop Traumatol 2007; 19: 310-26 2 Gollwitzer H: Die minimal-invasive AMIS-Technik zur Implantation von Hüftprothesen. Orthopäde 2018; 47: 782-7 (2018) 3 Roth P et al.: Use of redon drains in primary total hip arthroplasty has no clinically relevant benefits. Orthopedics 2012; 35(11): e1592-5 4 Sullivan NM et al.: Palliative care in the hip fracture patient. Geriatr Orthop Surg Rehabil 2019; first published May 30, 2019 5 Kagan R et al.: Complications and pitfalls of direct anterior approach total hip arthroplasty. Ann Joint 2018; 3: 37 6 Liener UC: Periprothetische Femurfraktur. Trauma Berufskrankh 2016; 18: 318-20 7 Nogler M et al.: Der direkte anteriore Zugang in der Revisionshüftendoprothetik. Oper Orthop Traumatol 2012; 24: 153-64 8 Thaler M et al.: Extension of the direct anterior approach for the treatment of periprosthetic femoral fractures. J Arthroplasty 2019; 34(10): 2449-53 9 Spies M et al.: Delir – ein evidenzbasierter Überblick. Wien Klin Wochenschr Educ 2019; 14: 17 10 Triantafyllopoulos GK et al.: Surgical approach does not affect deep infection rate after primary total hip arthroplasty. Hip Int 2019; 29(6): 597-602
Das könnte Sie auch interessieren:
Präventive Strategie: extrakorporale Stoßwellentherapie
Die extrakorporale Stoßwellentherapie (ESWT) hat sich von einer ursprünglich lithotriptischen Methode zu einem vielseitigen biologischen Stimulationsverfahren entwickelt. ...
Gangpathologien nach hüftgelenksnahen Frakturen
Der routinemäßige Einsatz biomechanischer Motion-Capture-Systeme (MoCap) in einem Ganglabor liefert durch eine präzise Diagnostik wertvolle Informationen über Gangpathologien und stellt ...
Die PRS-Rekonstruktionspfanne mit zentraler Ileumschraube
Neben komplexen Frakturmorphologien erschweren osteoporotische Knochenqualität, vorbestehende Degeneration des Hüftgelenks sowie der Anspruch an eine rasche postoperative Mobilisation ...