Entwicklung und aktueller Stand der OSG-Prothese
Autoren:
Prim. Dr. Thomas Herz1
Dr. Robert Siorpaes2
1 Orthopädie und Traumatologie, BKH Kufstein
2 FA für Orthopädie und orthopädische Chirurgie, Saalfelden
Korrespondierender Autor:
Dr. Thomas Herz
E-Mail: orthotrauma@bkh-kufstein.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
In den letzten Jahren ist nicht nur die Anzahl der weltweit implantierten OSG-Prothesen deutlich gestiegen, aktuelle Prothesendesigns zeigen auch deutlich verbesserte Ergebnisse. Dadurch sind Sprunggelenksprothesen als Alternative zur Arthrodese in der Behandlung der OSG-Arthrose zu betrachten.
Keypoints
-
Im letzten Jahrzehnt hat weltweit die Implantation von primären Sprunggelenksprothesen signifikant zugenommen, in Österreich stagnierte die Implantation bei ca. 120–160 pro Jahr.
-
Durch die Verwendung moderner Prothesendesigns wurde nach aktueller Literatur die TEP-Überlebensrate auf 80–85% nach 10 Jahren verbessert.
-
Wenngleich die Ergebnisse der Sprunggelenksprothesen nicht jene der Hüft- und Kniegelenksprothesen erreichen, kann die prothetische Versorgung bei passender Indikation als Alternative zur OSG-Arthrodese bezeichnet werden.
-
Revisionen nach TEP (Prothesenwechsel oder sekundäre Arthrodese) sind technisch anspruchsvoller und führen dadurch zu höheren Rerevisionsraten.
Die Arthrose des oberen Sprunggelenks (OSG) tritt im Vergleich zu Hüft- und Kniegelenksarthrosen seltener auf, führt jedoch zu einer deutlichen Einschränkung der Lebensqualität. Auch in der Ätiologie hebt sich die OSG-Arthrose ab: Die Entstehung ist überwiegend posttraumatisch bedingt und betrifft dadurch oft auch relativ junge, körperlich anspruchsvolle Patienten. Bei ausgereizten konservativen und gegebenenfalls gelenkserhaltenden operativen Maßnahmen ist im Endstadium bei entsprechendem Leidensdruck die gelenksopfernde operative Versorgung erforderlich.
Die Totalendoprothese gilt bei der operativen Versorgung des Endstadiums der Arthrose des OSG als Alternative zur Arthrodese, welche meist als Goldstandard bezeichnet wird. Die Vorteile des künstlichen Gelenksersatzes sind der Erhalt der Beweglichkeit und – zumindest theoretisch – die damit verbundene bessere Funktion sowie reduzierte Anschlussdegenerationen. Weiters kann die kürzere postoperative Nachbehandlung die Entscheidung positiv beeinflussen. Gegen die prothetische Versorgung sprechen die im Vergleich zu Knie und Hüfte höheren Revisionsraten. Aufgrund der begrenzten Knochensubstanz sind Prothesenwechsel limitiert, der Rückzug zur Arthrodese ist technisch anspruchsvoller und bedingt dadurch schlechtere Ergebnisse als die primäre Arthrodese.
Der folgende Artikel soll die historische Entwicklung sowie die Ergebnisse der aktuellen Prothesengeneration beleuchten.
Historische Entwicklung der Implantate
1890 entwarf Themistocles Gluck eine Sprunggelenksprothese, aber erst in den 1970er-Jahren kam es zu den ersten Implantationsversuchen. Lord und Marotte entwickelten eine Prothese analog zur Hüftprothese, wobei die sogenannte „Pfanne“ unter Ersatz des nahezu gesamten Talus mit einer Arthrodese des unteren Sprunggelenkes einzementiert wurde. Hohe Versagensraten waren die Konsequenz. In weiterer Folge entwickelte Freeman das Modell ICLH und Buchholz das Modell St.Georg.1,2 Die kurzfristigen Ergebnisse waren durchaus zufriedenstellend, jedoch zeigten sich nach 5Jahren sehr hohe Versagensraten.
Diese erste Generation der OSG-Prothesen beruhte auf einer Zementverankerung, wofür große Knochenresektionen erforderlich waren. Da die Knochenfestigkeit besonders am Talus mit der Entfernung von der Gelenksfläche rapide abnimmt, kam es sehr häufig zu Lockerungen. Dies führte zur Entwicklung zementfreier Implantate ab den 1980er-Jahren, welche häufig als zweite Generation zusammengefasst werden. Die häufigsten Vertreter waren die von F. Alvine entwickelte Agility-, die Pappas-Buechel- und die STAR(Scandinavian Total Ankle Replacement)-Prothese von Hakon Kofoed. Die Evolution der STAR-Prothese von einer zementierten 2-Komponenten-Prothese über zementierte 3Komponenten hin zur zementfreien 3-Komponenten-Prothese zeigt, dass die Einteilung der Prothesen in Generationen theoretisch ist und die Übergänge fließend sind.
Die ab den 2000er-Jahren entwickelten zementfreien 3-Komponenten-Prothesen werden häufig als dritte Generation bezeichnet, wobei hierfür keine klaren Kriterien definiert sind. Die häufigsten Vertreter dieser Generation sind: Hintegra, AES, Box, Salto und Mobility. Der Hintergedanke der Mobile-Bearing-Prothesen stammte aus der Kniegelenksendoprothetik: Reduktion des Abriebes durch Reduktion der Scherkräfte. Die Weiterentwicklung der Polyethylenqualität führte in den letzten Jahren zu einem Wiedererstarken der 2-Komponenten-Designs. Neben der Infinity-Prothese bieten mehrere Hersteller wieder Fixed-Bearing-Varianten an. Eine eindeutige Aussage, ob ein fixes oder ein mobiles Polyethylen besser ist, lässt sich aktuell nicht evidenzbasiert treffen.
Entwicklung der Implantationszahlen von Sprunggelenksprothesen
Weltweit zeigte sich in den letzten Jahren (zumindest bis zur Covid-19-Pandemie) ein deutlicher Anstieg der primären Prothesenimplantationen. Im britischen Prothesenregister werden die Daten der implantierten OSG-Prothesen seit 2010 publiziert.3 Es zeigt sich bis 2019 ein stetiger Anstieg der Primärimplantationen um ca. 150%, der Rückgang 2020 und 2021 wird auf die Covid-19-Pandemie zurückgeführt. Im dokumentierten Zeitraum wurden ausschließlich zementfreie Implantate verwendet, es zeigt sich ein Trend zu Fixed-Bearing-Prothesen, welche aktuell mehrheitlich implantiert werden. Auch in den USA stieg die Anzahl der primären OSG-Prothesenimplantationen im Zeitraum 2009 bis 2019 um 136,1%.4
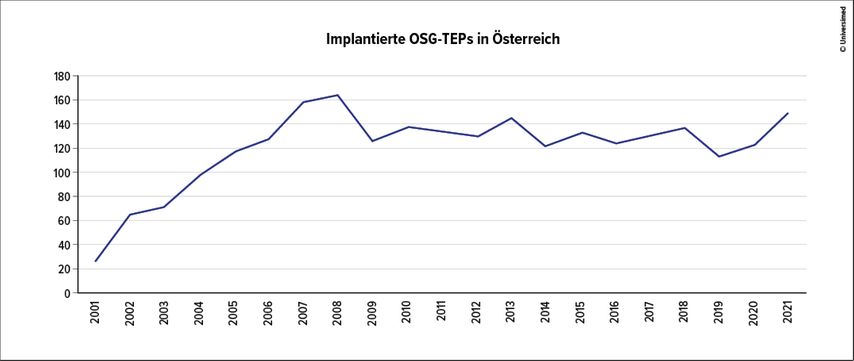
Für Österreich wurde die Zahl der Implantationen anhand der codierten medizinischen Einzelleistungen (MEL) vom Bundesministerium für Soziales, Gesundheit, Pflege und Konsumentenschutz erhoben (Abb. 1). Es zeigt sich in den letzten Jahren eine stagnierende Anzahl der Primärimplantationen. Die verwendeten Implantate werden in Österreich nicht zentral erfasst. Eine Umfrage unter Herstellern ergab auch in Österreich aktuell die Marktdominanz einer 2-Komponenten-Prothese.
Ergebnisse nach Sprunggelenks-TEP
Seit Einführung der ersten Sprunggelenksprothesen konnten die Ergebnisse mit jenen der Hüft- und Kniegelenksprothesen nicht mithalten. Die publizierten Ergebnisse der letzten Jahre mit aktuellen Prothesendesigns sowohl aus Registerdaten als auch aus klinischen Studien vermitteln jedoch immer besser werdende Ergebnisse.
So zeigt die Mehrheit der klinischen Studien eine funktionelle Überlegenheit der Prothese gegenüber der Arthrodese im Gangbild, insbesondere beim Gehen auf unebenem Untergrund und Stiegensteigen.5 Dies erscheint wenig verwunderlich, da beim Gehen auf ebenem Untergrund jeweils 10° Dorsal- und Plantarflexion ausreichen, zum Stiegensteigen jedoch aufwärts in Summe ca. 35°, abwärts sogar ca. 55° benötigt werden. Durch die Implantation einer Prothese kann die präoperativ vorhandene Beweglichkeit um 4–14° verbessert werden.6 Wenngleich Restbeschwerden nach Prothesenimplantation in 23–60% der Fälle angegeben werden, liegt die Patientenzufriedenheit zwischen 79% und 97%.6
Auch berichten Lawton et al. 2017 in ihrem Review, welcher Studien mit einer Nachbeobachtungszeit von 3,3–7,3 Jahren nach Prothese und Arthrodese vergleicht, über eine höhere Komplikationsrate von 26,9% nach Arthrodesen (Wundheilungsstörung, Pseudarthrose, Infekt) gegenüber 19,7% nach Prothesen (aseptische Lockerung, Wundheilungsstörung, Fraktur, Infekt).5 Auch die Revisionsrate ohne Implantatentfernung wurde nach Arthrodese mit 12,9% vs. 9,5% höher angegeben. Eine Revision mit Implantatentfernung war nach Prothese mit 7,9% vs. 5,4% häufiger notwendig.
Somit bieten OSG-Prothesen im Vergleich zu Arthrodesen eine bessere Funktion mit tendenziell niedrigerem kurz- bis mittelfristigem Komplikations- und Revisionsrisiko.
Langfristig führten vor allem aseptische Lockerung, Schmerzen, Osteolysen und Infekte zu erheblichen Revisionsraten. Labek et al. analysierten 2013 anhand weltweiter Prothesenregister die Ergebnisse von Hüft-, Knie- und Sprunggelenksprothesen.7 Die Revisionsrate von Sprunggelenksprothesen lag mit 3,3 pro 100 Komponentenjahre deutlich höher als jene von Hüft- und Kniegelenksprothesen (jeweils ca. 1,3). Dementsprechend mussten 33 von 100 Patienten mit einer OSG-TEP innerhalb von 10Jahren revidiert werden. Rezentere Registeranalysen zeigen jedoch höhere Überlebensraten. Im britischen Prothesenregister wird aktuell eine 10-Jahres-Revisionsrate von 9,01% angegeben.3 Von den Autoren wird jedoch aufgrund der auffallend niedrigen Konversionsrate zu Arthrodesen eine falsch niedrige Melderate der Revisionen suspiziert.
Eine rezente Arbeit von Perry et al. analysiert die Registerdaten aus Schweden (seit 1993), Norwegen (seit 1994), Neuseeland (seit 2000) und Australien (seit 2007).8Die durchschnittlichen TEP-Überlebensraten wurden mit 0,86 nach 5 Jahren, 0,77 nach 10 Jahren, 0,66 nach 15 Jahren und 0,62 nach 19 Jahren angegeben. Auffallend ist eine Diskrepanz zwischen Australien/Neuseeland einerseits und den skandinavischen Registern andererseits mit hier deutlich höheren Revisionsraten (10-Jahres-Überlebensrate 0,84 vs. 0,66). Neben anderen potenziellen Ursachen dürfte dies durch die verwendeten Implantate begründet sein: Durch den frühen Beginn der skandinavischen Register sind dort ältere Implantate vergleichsweise überrepräsentiert. Diese Hypothese wird von Undén et al. 2020 durch einen Vergleich aktueller versus frühere Implantate im schwedischen Register untermauert.9 Die aktuellen Prothesen zeigen hier sowohl nach 5 Jahren (0,88 vs. 0,81) als auch nach 10 Jahren (0,84 vs. 0,69) deutlich überlegene Standzeiten.
Publizierte klinische Studien zeichnen ein heterogenes Ergebnisbild mit großer Streubreite. Die durchschnittlichen Ergebnisse sind wenig überraschend meist besser als die Registerdaten. So wird die 5-Jahres-Revisionsrate moderner Prothesen mit durchschnittlich 10% angegeben. Barg et al. publizierten 2015 eine Erfolgsrate von 94% nach 5 und 84% nach 10 Jahren.10 Als Hauptrisikofaktoren für ein Prothesenversagen werden hier Patientenalter <70 (OR 3,84), Ätiologie der Arthrose (primäre Arthrose OR 7,19; posttraumatische Arthrose OR 6,2) und Implantatgeneration (erste und zweite Generation OR 15,04 bzw. 5,95) angegeben.
Die häufig auftretenden periprothetischen Osteolysen (Abb. 2) stellen ein nicht gänzlich geklärtes Problem dar. In einer Aufarbeitung gemäß der SLIM-Konsensusklassifikation fanden Müller et al. 2017 in 51,3% der Fälle eine abriebinduzierte Genese.11 Um Scherkräfte und den dadurch verursachten Abrieb zu reduzieren, wurden in der Vergangenheit analog zu Knieprothesen Mobile-Bearing-Designs favorisiert. Nunley et al. publizierten 2019 eine prospektive randomisierte Vergleichsstudie einer Fixed-Bearing- (Salto talaris) mit einer Mobile-Bearing-Prothese (STAR).12 Bei gleichwertigen klinischen Ergebnissen zeigte die Mobile-Bearing-Prothese signifikant häufiger Osteolysen talar sowie ein Nachsinken der Komponenten. Dadurch scheint der sich in den letzten Jahren abzeichnende Trend hin zu 2-Komponenten-Designs gerechtfertigt, wenngleich eine generelle Entscheidung hier noch nicht evidenzbasiert getroffen werden kann.
Eigene Ergebnisse mit der AAA-Prothese
Von unserer Arbeitsgruppe wurden in den Jahren 2009–2019 92 Triple-A-Sprunggelenksprothesen implantiert. Die Triple-A-Prothese ist eine zementfreie 3-Komponenten-Prothese mit einer sphärischen Resektion des Talus, einer Stem-fixierten Tibia und einem zentral geführten mobilen Polyethylen-Inlay (Abb. 3).
2019 wurden von J. Hergeth im Rahmen ihrer Diplomarbeit 75 Prothesen nachuntersucht.16 Nach einer durchschnittlichen Follow-up-Zeit von 45,9 Monaten wurden bei 38 der 75 (50,7%) operierten Sprunggelenke periprothetische Zysten von >2mm Größe diagnostiziert. Die Häufigkeit der Zysten korrelierte mit dem präoperativen AOFAS-Score. 60% der Zysten wurden innerhalb von 3Jahren diagnostiziert. Die 5-Jahres-Überlebensrate betrug 82,5%, bei 78% war der Revisionsgrund eine Lockerung der Taluskomponente. Der AOFAS-Score betrug nach der Operation durchschnittlich 86,4 Punkte. Die ROM war postoperativ im Mittel 35,9°. Aufgrund der eigenen Erfahrungen stellen wir die Indikation zur OSG-Prothese weiterhin kritisch.
Patientenselektion
Traditionell werden als Argument gegen die Implantation einer Sprunggelenksprothese und für eine Arthrodese angeführt: Alter unter 50 Jahren, posttraumatisch oder neuromuskulär bedingte Arthrose, vorbestehende Bewegungseinschränkung auf ROM <10°, fehlende Degeneration in Nachbargelenken, einseitige Arthrose, hochgradige Instabilität und Deformitäten in der Koronarebene >15°.13
Ein rezenter Review von van der Plaat et al. relativiert insbesondere das Alter des Patienten sowie Instabilität und Deformitäten als Kontraindikation.14 Werden Instabilität bzw. Deformität vor oder im Rahmen der Implantation einer TEP behoben, so verschlechtern sie das zu erwartende Ergebnis nicht. Auch für Patienten unter 50Jahren belegen mehrere Arbeiten funktionell gute Ergebnisse ohne erhöhte kurz- bis mittelfristige Revisionsrate. Bei einer für junge Patienten benötigten Standzeit von über 20Jahren und einer aktuellen Überlebensrate von 0,62 nach diesem Zeitraum ist jedoch langfristig häufig ein Prothesenwechsel oder eine sekundäre Arthrodese erforderlich. Ob eine bessere Funktion und die Vermeidung von Anschlussdegenerationen dies rechtfertigen, ist im Einzelfall mit dem Patienten zu entscheiden.
Revision nach OSG-TEP
Prinzipiell bestehen bei Prothesenversagen am OSG die Möglichkeiten einer Prothesenrevision, einer Arthrodese sowie einer Amputation. Entscheidende Faktoren sind die vorhandene Knochensubstanz insbesondere des Talus, Anschlussdegenerationen sowie kompromittierte Weichteile. Wenngleich die Revisionsraten nach Prothesenwechsel mit 26,9% und nach sekundärer Arthrodese mit 13% höher als nach primärer Versorgung sind,15 zeigt sich eine deutliche Verbesserung der Funktionsscores nach beiden Verfahren. Eine Amputation ist nur in seltenen Ausnahmefällen (<0,1%) erforderlich.
Literatur:
1 Kempson GE et al.: Engineering considerations in the design of an ankle joint. Biomed Eng 1975; 10(5): 166-71 2 Buchholz HW et al.: Complete ankle joint endoprosthesis type „St. Georg“. Chirurg 1973; 44(5): 241-4 3 The National Joint Registry 19th Annual Report 2022. London: National Joint Registry; 2022 Oct. National Joint Registry Annual Reports. https://reports.njrcentre.org.uk/ 4 Karzon AL et al.: The rise of total ankle arthroplasty use: a database analysis describing case volumes and incidence trends in the United States between 2009 and 2019. Foot Ankle Int 2022; 43(11): 1501-10 5 Lawton D et al.: Total ankle arthroplasty versus ankle arthrodesis – a comparison of outcomes over the last decade. J Orthop Surg Res 2017; 12(1): 76 6 Gougoulias N et al.: How successfull are current ankle replacements? A systematic review of the literature. Clin Orthop Relat Res 2010; 468(1): 199-208 7 Labek G et al.: Outcome after total ankle arthroplasty-results and findings from worldwide arthroplasty registers. Int Orthop 2013; 37(9): 1677-82 8 Perry TA et al.: Survival of primary ankle replacements: data from global joint registries. J Foot Ankle Res 2022; 15(1): 33 9 Undén A et al.: Better implant survival with modern ankle prosthetic designs: 1,226 total ankle prostheses followed for up to 20 years in the Swedish Ankle Registry. Acta Orthop 2020; 91(2): 191-6 10 Barg A et al.: Total ankle replacement. Indications, implant designs and results. Dtsch Arzteblatt 2015; 112: 177-84 11 Müller S et al.: Endoprothesenversagen im oberen Sprunggelenk. Histopathologische Diagnostik und Klassifikation. Orthopäde 2017; 46(3): 234-41 12 Nunley JA et al.: Prospective randomized trial comparing mobile-bearing and fixed-bearing total ankle replacement. Foot Ankle Int 2019; 40(11): 1239-48 13 Krause FG et al.: Ankle arthrodesis versus total ankle replacement: how do I decide? Foot Ankle Clin 2012; 17: 529-43 14 Van der Plaat LW et al.: Patient selection for total ankle arthroplasty. Orthop Res Rev 2017; 9: 63-73 15 Jennison T et al.: The outcomes of revision surgery for a failed ankle arthroplasty. A systematic review and meta-analysis. Bone Jt Open 2022; 3-7: 596-606 16 Hergeth J: AAA Triple A® Sprunggelenksprothese: Analyse periprothetischer Zysten und funktioneller Ergebnisse nach Totalendoprothetik: retrospektive Datenauswertung. Diplomarbeit, MedUni Wien, 2020
Das könnte Sie auch interessieren:
Aktuelle Versorgungskonzepte: Tibiakopffrakturen
Der folgende Beitrag fasst die aktuelle Evidenz zu Epidemiologie, Klassifikationssystemen und Behandlungsstrategien zusammen und beleuchtet dabei insbesondere Aspekte der anatomischen ...
Relevanz der Beinachse bei der Therapie von degenerativen Meniskusläsionen
Die Beinachse spielt eine zentrale Rolle in der Biomechanik des Kniegelenks und beeinflusst maßgeblich die Entstehung, den Verlauf sowie die Therapieoptionen degenerativer ...
Frühe Unterwassertherapie nach totaler Hüft- und Knieendoprothese
Eine frühzeitige Durchführung der Unterwassertherapie mit wasserdichtem Folienverband ab dem vierten postoperativen Tag ist im Allgemeinen sicher, wirksam und ohne Nebenwirkungen.