Koronales Alignment in der totalen Knieendoprothetik
Autoren:
Dr. Lukas B. Moser1,2
Univ.-Prof. Dr. Stefan Nehrer, MSc1,2
Assoc. Prof. Priv.-Doz. Dr. Dietmar Dammerer, MSc PhD1,3
1 Klinische Abteilung für Orthopädie und Traumatologie, Universitätsklinikum Krems
2 Zentrum für Regenerative Medizin, Universität für Weiterbildung, Krems
3 Karl Landsteiner Privatuniversität für Gesundheitswissenschaften
E-Mail: lukas.moser@donau-uni.ac.at
Die koronale Ausrichtung der Femur- und der Tibiakomponente beeinflusst das klinische Outcome und die Überlebenszeit der Prothese. Der Goldstandard des mechanischen Alignments (MA) mit seinem systematischen Zugang wird in Zeiten der personalisierten Medizin zunehmend hinterfragt und ein individueller, patientenspezifischer Zugang beginnt sich zu etablieren.
Keypoints
-
Ziel des mechanischen Alignments (MA) ist eine neutrale Beinachse. Diese wird durch eine Ausrichtung der Femur- und Tibiakomponente perpendikulär zu der jeweiligen mechanischen Achse erreicht.
-
Ziel des anatomischen Alignments (AA) ist eine schräge Gelenkslinie von 3°. Diese wird durch eine entsprechende schräge Ausrichtung der Femur- und Tibiakomponente erreicht.
-
Ziel des kinematischen Alignments (KA) ist, das native Alignment des Patienten ohne Rücksicht auf das postoperative Alignment wiederherzustellen.
-
Ziel des „restricted“ kinematischen Alignments (rKA) ist, das native Alignment unter Einhaltung von postoperativen Sicherheitszonen wiederherzustellen.
Verschiedene Alignmentstrategien und deren Hintergrund
Das mechanische Alignment
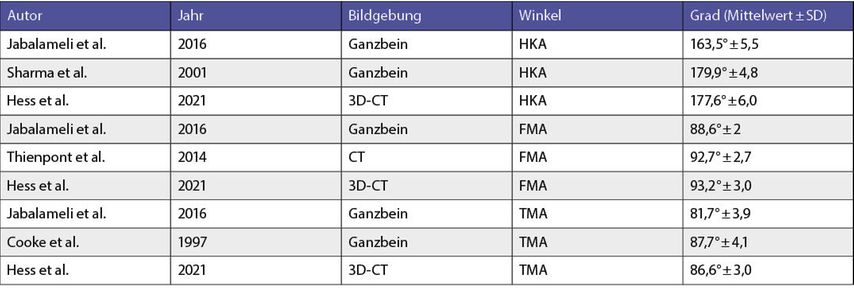
Der bisherige Goldstandard für das koronale Alignment in der totalen Kniendoprothetik (TKE) ist eine neutrale Beinachse („hip-knee-ankle angle“ [HKA]=180°). Dieses Ziel wird durch eine perpendikuläre Ausrichtung der Komponenten (Femur und Tibia) zu den jeweiligen mechanischen Achsen des Femurs und der Tibia erreicht. Dieses Konzept wurde von Insall et al. in den 1980er-Jahren publiziert und berücksichtigt das vorherrschende anatomische Alignment des Patienten nicht.1 Der Grundgedanke ist, eine möglichst lange Haltbarkeit der Prothese durch eine gleichmäßige Kraftverteilung zu erreichen. Damals ging man davon aus, dass alle Patienten eine 3° nach medial abfallende Gelenkslinie haben („femoral mechanical angle“ [FMA]=93° und „tibial mechanical angle“ [TMA]=87°; Erklärung der koronalen Alignmentparameter in Abb.1).2 Rezente Studien zeigen, dass dies zwar für den Durchschnitt der Bevölkerung stimmt, aber eine enorme individuelle Variabilität dieser Parameter besteht. Insall argumentierte damals gegen eine anatomische Wiederherstellung der Gelenksfläche, da er eine Überbelastung des medialen Tibiaplateaus durch die 3°-Inklination befürchtete.
Abb. 1: Alle Winkel sind medial gemessen. Der „hip-knee-ankle angle“ (HKA) ist der Winkel zwischen der mechanischen Achse des Femurs und der mechanischen Achse der Tibia. Der „femoral mechanical angle“ (FMA) ist der Winkel zwischen der mechanischen Achse des Femurs und der Tangente der distalen Femurkondylen. Der „tibial mechanical angle“ (TMA) ist der Winkel zwischen der mechanischen Achse der Tibia und der Tangente der proximalen Tibiaoberfläche. Der „joint-line convergence angle“ (JLCA) ist der Winkel zwischen der Linie der distalen Femurkondylen und der proximalen Tibiaoberfläche
Das anatomische Alignment
Abb. 2: Patientin mit Varus präoperativ (HKA=162°). Aufgrund der ausgeprägten Fehlstellung wurde entschieden, über einen medialen Zugang vorzugehen und einen milden Varus beizubehalten
Ein weiterer systematischer Zugang ist das sogenannte anatomische Alignment (AA), welches von Hungerford und Krackow fast zeitgleich zum mechanischen Alignment in den 1980er-Jahren eingeführt wurde.3 Dieses Alignment sollte die anatomischen Gegebenheiten des Patienten berücksichtigen – Ziel war es, die schräge Gelenkslinie von 3° wiederherzustellen. Dies wird durch folgende Arbeitsschritte erreicht: Die Tibia wird 3° Varus geschnitten (TMA=87°) und der distale Femurschnitt wird 9° Valgus in Relation zur anatomischen Achse des Femurs geschnitten (FMA=93°). Die technische Herausforderung, damals die gewünschte Gelenkslinie zu erhalten, führte dazu, dass sich das AA nicht breitenwirksam durchsetzte. Man fürchtete bei ungenauem Tibiaschnitt eine exzessive varische Ausrichtung der Tibia, welche zu starken Belastungen des medialen Tibiaplateaus mit damit verbundenen Lockerungen führen kann. Das AA zielt zwar darauf ab, das anatomische Alignment des Patienten zu berücksichtigen (schräge Gelenkslinie), dennoch handelt es sich, wie beim MA, um einen systematischen und keinen individuellen Zugang. Unabhängig von der tatsächlich vorliegenden Anatomie des Patienten werden die Schnitte immer gleich durchgeführt, um das Ziel der schrägen Gelenkslinie von 3° zu erreichen. Eine systematische Vorgehensweise erscheint unter Berücksichtigung der rezenten Literatur allerdings etwas problematisch. Eine Übersichtsarbeit von 15 Studien über das Alignment arthrotischer Kniegelenke hat gezeigt, dass nicht nur das gesamte Kniealignment (HKA) stark variiert, sondern dass auch das femorale (FMA) und tibiale Alignment (TMA) eine erhebliche Variabilität zeigen (Tab.1).4 Die mittleren Werte des HKA variierten in den einzelnen Studien von 163,5°±2,3 bis 179,9°±4,8 mit einer Spannweite von 153,3° bis 202°.5,6 Diese Abweichungen des arthrotischen Knies überraschen nicht. Die meisten Studien wurden mit stehenden Ganzbeinaufnahmen durchgeführt und die extremen Werte sind durch die Gewichtsbelastung und die veränderte Laxizität infolge der Arthrose erklärbar. Interessanterweise zeigte sich aber auch eine starke Variabilität des FMA und TMA. Diese „knöchernen“ Parameter können durch Gewichtsbelastung und Laxizität nicht verändert werden. Die Mittelwerte des FMA variierten in den Studien deutlich von 88,6°±2 bis 92,7°±2,7 (Spannweite 85,3°–101°).5,7 Ein ähnliches Bild zeichnete sich für das TMA ab: Die Mittelwerte variierten in den Studien von 81,7°±3,9 bis 87,7°±4,1.5,8 Die Frage ist, ob trotz der erheblichen Unterschiede der Alignmentparameter alle Patienten mit dem gleichen systematischen Zugang (MA, AA) operiert werden sollen. In Zeiten der personalisierten Medizin erscheint eine individualisierte Herangehensweise verlockend und sinnvoll. Bellemanns et al. stellten in einer 2011 veröffentlichten Studie infrage, ob für alle Patienten tatsächlich ein neutrales Alignment (HKA=180°) das Ziel sein sollte. Bisher war man davon ausgegangen, dass eine neutrale Beinachse dem „normalen“ mechanischen Alignment entspreche und deshalb die neutrale Beinachse wiederhergestellt werden sollte. Bellemans et al. untersuchten das Kniealignment von 250 asymptomatischen jungen Erwachsenen (20–27 Jahre) an Ganzbeinaufnahmen und zeigten, dass 32% der Männer und 17% der Frauen einen „konstitutionellen“ Varus von >3° (HKA<177°) haben.9 Sollten nun diese Patienten auf eine neutrale Beinachse überkorrigiert werden? Eine kurz darauf veröffentlichte Studie zeigte, dass Patienten mit präoperativem Varus bei geringer Unterkorrektur (milder Varus) ein besseres klinisches Outcome hatten als Patienten, die auf eine neutrale Beinachse überkorrigiert wurden (Abb.2).10 Interessanterweise war für all diese Patienten eine neutrale Beinachse das Ziel, aber postoperativ zeigte sich folgende Zuteilung der 132 Patienten (143 Knie): 75 waren in der neutralen Gruppe (180°±3°), 46 in der Gruppe mit mildem Varus (<177° und >174°) und 22 in der Gruppe mit extremem Varus (<174°). Fast die Hälfte aller Patienten hatte postoperativ kein neutrales Alignment, sogar unter Berücksichtigung einer Toleranzzone von insgesamt 6° (180°±3°). Bei einer so großen Variabilität an postoperativen Alignmentparametern ergibt sich die Frage, in wie vielen Fällen tatsächlich die geplante neutrale Beinachse erzielt werden kann (Abb.3 und 4). Hier ist definitiv ein Vorteil der Robotik zu erkennen. Deren Anwendung hat in den letzten Jahren stark zugenommen, wird aber immer noch kontrovers diskutiert. Studien haben gezeigt, dass mit der Robotik-unterstützten TKE das geplante Alignment zuverlässiger erreicht werden kann als mit der konventionellen Technik.11,12 Weitere in der Literatur beschriebene Vorteile sind ein reduzierter iatrogener Schaden des periartikulären Weichteilgewebes,13 ein reduzierter postoperativer Schmerz, eine verbesserte frühe Rehabilitation sowie eine verkürzte Hospitalisationsdauer.14 Limitationen der Robotik sind hohe Anschaffungskosten sowie die zusätzliche Strahlenbelastung. Bis jetzt konnte noch keine Überlegenheit der Robotik in klinischen Studien gezeigt werden.15 Derzeit sind einige Systeme von unterschiedlichen Firmen erhältlich. Ein großer Vorteil der Robotik ist, dass große Datenmengen gesammelt werden. Deren Auswertungen werden helfen, die Kinematik des Kniegelenks besser zu verstehen, um möglicherweise in Zukunft die Frage des optimalen Alignments klären zu können.
Abb. 3: Koronales Alignment der Femurkomponente nach konventioneller TKE, gemessen an 3D-rekonstruierten CT-Aufnahmen mit einer handelsüblichen Software.30 Das Ziel war bei allen Patienten ein MA mit einer neutralen Beinachse
Abb. 4: Koronales Alignment der Tibiakomponente nach konventioneller TKE (gleiches Vorgehen wie in Abb.3)
Das kinematische Alignment
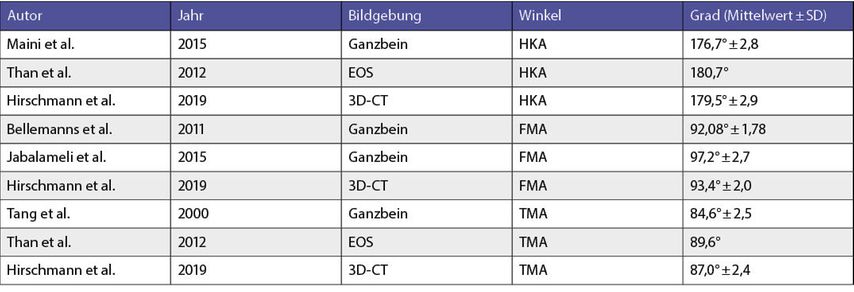
Eine weitere Alignmentstrategie ist das kinematische Alignment (KA). Das KA wurde in den 2000er-Jahren von Howell et al. eingeführt und verfolgt im Gegensatz zum MA und AA einen individuellen, patientenspezifischen Zugang16 mit dem Ziel, das native, präarthrotische Alignment wiederherzustellen. Die Bezeichnung „kinematisch“ bezieht sich auf das Ziel, die natürliche Kniekinematik zu erhalten, und basiert auf der Erforschung der Rotationsachsen durch Hollister et al.17 Kurz gesagt wird davon ausgegangen, dass es drei kinematische Achsen des Kniegelenks gibt: 2 transversale Achsen des Femurs und eine longitudinale Achse der Tibia. All diese Achsen sind parallel oder perpendikulär zu den nativen Kniegelenkslinien des Femurs und der Tibia und bieten so die Grundlage, das native Alignment des Patienten wiederherzustellen. Da das KA die Prothese nach dem nativen Alignment ohne Rücksicht auf etwaige Extremwerte ausrichtet, ist es wichtig zu wissen, wie variabel das Alignment des nativen, präarthrotischen Knies tatsächlich sein kann. Eine Übersichtsarbeit zu 15 Studien18 zeigte sehr variable Mittelwerte von 176,7°±2,8 bis 180,7° (Tab.2).19,20Auch wenn dies auf den ersten Blick als ein tolerierbares postoperatives Alignment erscheint (KA orientiert sich am nativen Alignment), so zeigt sich doch eine beträchtliche Spannweite von 167,7° bis 184,4°. Hier ist fraglich, ob bei Patienten mit solchen Extremwerten in ihrem nativen Alignment tatsächlich dieses Alignment angestrebt werden soll (z.B. HKA 168°). Weiters zeigte die Übersichtsarbeit auch für FMA (92,08°±1,78 bis 97,2°±2,7)5,9 und TMA (84,6°±2,5 bis 89,6°)20,21 eine große Variabilität und macht deutlich, dass von einer systematischen Annahme einer 3°-Inklination der Gelenkslinie (FMA=93°, TMA=87°) Abstand genommen werden muss. Eine weitere Arbeit, durchgeführt anhand von CT-Bildern von 308 nativen Knien, zeigte eine Spannweite des FMA von 87,9° bis 100° und eine Spannweite des TMA von 81,3° bis 94,6°.22 Um diese Extremwerte beim KA zu verhindern, wurde das „restricted“ kinematische Alignment (rKA) etabliert, welches Sicherheitszonen einführte. Das postoperative Alignment muss innerhalb dieser Sicherheitszonen liegen: 180°±3, FMA 90°±5 und TMA 90°±5.23
Klinisches Outcome und Ausblick
Vergleicht man nun die systemische (MA) mit der individuellen Realignmentstrategie (KA), so sind die Überlebensrate der Prothese, das klinische Outcome sowie die Patientenzufriedenheit entscheidend.24 Da das KA eine noch sehr junge Technik ist (<15 Jahre Anwendungszeitraum), fehlen hier Langzeitergebnisse. Bisher hat nur eine Studie (Fallserie) 10-Jahres-Ergebnisse von 222 Patienten publiziert und eine Überlebensrate der Prothese von 97,5% gezeigt, welche vergleichbar mit dem MA ist.25 Andere randomisiert kontrollierte Studien untersuchten einen Beobachtungszeitraum von sechs bis 24 Monaten und fanden ebenfalls vergleichbare Revisionsraten zwischen MA und KA.26,27 Die Vergleichsdaten der klinischen Scores beschränken sich ebenfalls auf randomisiert kontrollierte Studien mit kurzfristigem Beobachtungszeitraum von maximal 24 Monaten. Während einige Studien keinen Unterschied zwischen MA und KA erkennen ließen,27,28 zeigten andere Publikationen in den Outcome-Scores wiederum Vorteile für das KA.26,29
Fazit
Zusammenfassend lässt sich sagen, dass das KA ein vielversprechender Ansatz ist, welcher die individuelle Anatomie des Kniegelenks berücksichtigt. Bisher liegen allerdings zu wenige Daten– vor allem Langzeitergebnisse – vor, um eine Empfehlung abgeben zu können. In Zeiten der zunehmenden Technisierung und Digitalisierung ist ein verstärkter Einsatz der Robotik zu erwarten. Langzeitstudien werden zeigen, ob sich die Vorteile der präziseren Technik der Robotik auch in besseren Langzeitergebnissen der Patienten widerspiegeln werden.
Literatur:
1 Insall JN et al.: Total knee arthroplasty. Clin Orthop Relat Res 1985; (192): 13-22 2 Moreland JR et al.: Radiographic analysis of the axial alignment of the lower extremity. J Bone Joint Surg Am 1987; 69: 745-9 3 Hungerford DS, Krackow KA: Total joint arthroplasty of the knee. Clin Orthop Relat Res 1985; (192): 23-33 4 Hess S et al.: Highly variable coronal tibial and femoral alignment in osteoarthritic knees: a systematic review. Knee Surg Sports Traumatol Arthrosc 2019; 27: 1368-77 5 Jabalameli M et al.: Parameters of lower extremities alignment view in Iranian adult population. Acta Med Iran 2015; 53: 293-6 6 Sharma L et al.: Laxity in healthy and osteoarthritic knees. Arthritis Rheum 1999; 42: 861-70 7 Thienpont E et al.: Rotational alignment of the distal femur: anthropometric measurements with CT-based patient-specific instruments planning show high variability of the posterior condylar angle. Knee Surg Sports Traumatol Arthrosc 2014; 22: 2995-3002 8 Cooke D et al.: Axial lower-limb alignment: comparison of knee geometry in normal volunteers and osteoarthritis patients. Osteoarthr Cartil 1997; 5: 39-47 9 Bellemans J et al.: The Chitranjan Ranawat Award: Is neutral mechanical alignment normal for all patients? The concept of constitutional varus. Clin Orthop Relat Res 2012; 470: 45-53 10 Vanlommel L et al.: Slight undercorrection following total knee arthroplasty results in superior clinical outcomes in varus knees. Knee Surg Sports Traumatol Arthrosc 2013; 21: 2325-30 11 Park SE, Lee CT: Comparison of robotic-assisted and conventional manual implantation of a primary total knee arthroplasty. J Arthroplasty 2007; 22: 1054-9 12 Song EK et al.: Robotic-assisted TKA reduces postoperative alignment outliers and improves gap balance compared to conventional TKA. Clin Orthop Relat Res 2013; 471: 118-26 13 Khlopas A et al.: Robotic-arm assisted total knee arthroplasty demonstrated soft tissue protection. Surg Technol Int 2017; 30: 441-6 14 Kayani B et al.: An assessment of early functional rehabilitation and hospital discharge in conventional versus robotic-arm assisted unicompartmental knee arthroplasty: a prospective cohort study. Bone Joint J 2019; 101-B: 24-33 15 Kayani B et al.: Robotic technology in total knee arthroplasty: a systematic review. EFORT Open Rev 2019; 4: 611-7 16 Howell SM et al.: Results of an initial experience with custom-fit positioning total knee arthroplasty in a series of 48 patients. Orthopedics 2008; 31: 857-63 17 Hollister AM et al.: The axes of rotation of the knee. Clin Orthop Relat Res 1993; (290): 259-68 18 Moser LB et al.: Native non-osteoarthritic knees have a highly variable coronal alignment: a systematic review. Knee Surg Sports Traumatol Arthrosc 2019; 27(5): 1359-67 19 Maini L et al.: Radiographic analysis of the axial alignment of the lower extremity in Indian adult males. JAJS 2015; 2: 128-31 20 Than P et al.: Geometrical values of the normal and arthritic hip and knee detected with the EOS imaging system. Int Orthop 2012; 36: 1291-7 21 Tang WM et al.: Axial alignment of the lower extremity in Chinese adults. J Bone Joint Surg Am 2000; 82: 1603-8 22 Hirschmann MT et al.: Phenotyping the knee in young non-osteoarthritic knees shows a wide distribution of femoral and tibial coronal alignment. Knee Surg Sports Traumatol Arthrosc 2019; 27: 1385-93 23 Almaawi AM et al: The impact of mechanical and restricted kinematic alignment on knee anatomy in total knee arthroplasty. The Journal of Arthroplasty 2017; 32: 2133-40 24 Roussot MA et al.: Clinical outcomes of kinematic alignment versus mechanical alignment in total knee arthroplasty: a systematic review. EFORT Open Rev 2020; 5: 486-97 25 Howell SM et al.: Implant survival and function ten years after kinematically aligned total knee arthroplasty. J Arthroplasty 2018; 33: 3678-84 26 Dossett HG et al.: A randomised controlled trial of kinematically and mechanically aligned total kneereplacements: two-year clinical results. Bone Joint J 2014; 96-B: 907-13 27 Young SW et al.: The Chitranjan S. Ranawat Award: no difference in 2-year functional outcomes using kinematic versus mechanical alignment in TKA: a randomized controlled clinical trial. Clin Orthop Relat Res 2017; 475: 9-20 28 MacDessi SJ et al.: Restoring the constitutional alignment with a restrictive kinematic protocol improves quantitative soft-tissue balance in total knee arthroplasty: a randomized controlled trial. Bone Joint J 2020; 102-B: 117-24 29 Calliess T et al.: PSI kinematic versus non-PSI mechanical alignment in total knee arthroplasty: a prospective, randomized study. Knee Surg Sports Traumatol Arthrosc 2017; 25: 1743-8 30 Hirschmann MT et al.: A novel standardized algorithm for evaluating patients with painful total knee arthroplasty using combined single photon emission tomography and conventional computerized tomography. Knee Surg Sports Traumatol Arthrosc 2010; 18: 939-44
Das könnte Sie auch interessieren:
Frühe Unterwassertherapie nach totaler Hüft- und Knieendoprothese
Eine frühzeitige Durchführung der Unterwassertherapie mit wasserdichtem Folienverband ab dem vierten postoperativen Tag ist im Allgemeinen sicher, wirksam und ohne Nebenwirkungen.
Aktuelles zur anteromedialen Knieinstabilität
Kombinierte Verletzungen des medialen Kollateral- (MCL) und des vorderen Kreuzbandes (VKB) zählen zu den häufigsten multiligamentären Knieverletzungen. Bei vermeintlich isolierten VKB- ...
Arthroskopische Behandlung von Glenoidrandfrakturen
In der Literatur werden die Begriffe knöcherne Bankart-Läsion und Glenoidrandfraktur häufig synonym verwendet, obwohl sie sich hinsichtlich Pathomechanismus und Therapie deutlich ...