Langzeitergebnisse nach Latissimus-dorsi-Transfer bei irreparablen Läsionen der Rotatorenmanschette
Autoren:
Univ.-Prof. Dr. Radek Hart, PhD, FRCS, MHA1,2
Dr. Samuel Luisi1
Prim. Prof. Dr. Mag. Christian Bach1
1 Abteilung für Orthopädie und Traumatologie, Klinik Floridsdorf, Wien
2Klinik für Unfallchirurgie, Unfallkrankenhaus, Masaryk-Universität, Brünn
Korrespondierender Autor:
Dr. Samuel Luisi
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Hochgradige Defekte der Rotatorenmanschette begegnen uns immer häufiger im klinischen Alltag. Es ist davon auszugehen, dass dies darauf zurückzuführen ist, dass die Bevölkerung heute aktiver ist und und älter wird. Kann eine solche Pathologie nicht mehr durch arthroskopische oder offene Rekonstruktion behandelt werden, sprechen wir von einer irreparablen Rotatorenmanschettenläsion. Bei ausgewählten Patienten verspricht hier der Sehnentransfer des M. latissimus dorsi eine erfolgreiche Therapieoption zu sein.
Betrachten wir die Defekte des Schultergürtels näher, so begegnen uns häufiger postero-superiore Läsionen im Bereich der Supraspinatus- und Infraspinatussehne als Läsionen im antero-superioren Bereich des Supraspinatus- und Subscapularisansatzes.1 Eine große Anzahl irreparabler Läsionen weist eine degenerative oder degenerativ-traumatische Genese auf.1,2 Gründe einer frustranen und letztlich erfolglosen Rekonstruktion sind hierbei vor allem eine schlechte Sehnenqualität, die vermehrte Sehnenretraktion sowie degenerative muskuläre Veränderungen im Sinne von Verfettung oder Atrophie. Folglich sind die Mobilisation und letztendlich die stabile Refixation der Sehne am Ansatzbereich nicht mehr möglich.4–6 Auch degenerative Gelenksveränderungen, wie eine fortgeschrittene Omathrose und ein reduzierter akromiohumeraler Abstand, stellen Limitationen einer erfolgreichen Rekonstruktion dar.7
Liegt nun eine derartige irreparable Rotatorenmanschettenläsion vor, stellt sich die Frage nach weiteren Therapiemöglichkeiten. Hierbei sind zur Evaluierung des richtigen Prozedere eine genaue Beurteilung der Funktionseinschränkung des betroffenen Armes, der funktionelle Anspruch sowie das Alter des Patienten essenziell. Bei betagten Patienten oder fortgeschrittener Arthrose wird ein Gelenksersatz mittels inverser Schulterprothese meist befürwortet. Im aktiven, jüngeren Patientenkollektiv jedoch haben sich in ausgewählten Fällen Muskeltransfers als vorteilhaft erwiesen.8,9
Der Transfer des Musculus latissimus dorsi geht aus der ursprünglichen Arbeit von L’Episcopo10 hervor und wurde großteils durch Gerber popularisiert, der seine ersten Ergebnisse dazu bereits 1988 veröffentlichte.9 Das Grundprinzip stellt hierbei die Umwandlung der biomechanischen Funktion eines Innenrotators und Adduktors in einen Außenrotator und vermeintlichen Abduktor bzw. Elevator dar. Zahlreiche Techniken (offen, arthroskopisch assistiert und gänzlich arthroskopisch) wurden seitdem beschrieben.11,12 Doch nicht bei jeder irreparablen Rotatorenmanschettenruptur kann das Verfahren angewendet werden, denn im Mittelpunkt stehen vor allem die muskuläre Restfunktion der Schulter bzw. das biomechanische Gleichgewicht des glenohumeralen Gelenks.1,12,13
Collin et al. veröffentlichten 2014 eine wegweisende Arbeit über den Zusammenhang des Ausmaßes der Rotatorenmanschettenläsion mit dem damit resultierenden Verlust des aktiven Bewegungsumfangs.14 Sie basiert auf der über 20 Jahre alten Arbeit von Goutallier, der seinerseits die Trophizität der verschiedenen Muskelgruppen in CT-Bildgebung bewertete und in 5 Stadien einteilte.6 Collin schloss 100 Patienten mit muskulärer Degeneration Goutallier-Grad >3 in seine Studie ein und teilte die Defizite der Rotatorenmanschette nach Muskeleinheiten in 5 Typen auf (A–E). Bei Verlust von 2 Muskeleinheiten konnte die Funktion noch großteils durch die verbliebenen Muskeln kompensiert werden. Bei Ausfall von 3 oder mehr Einheiten zeigte sich jedoch ein relevanter Funktionsausfall. Bei 80% der Patienten mit Beteiligung des M. supraspinatus und des gesamten M. subscapularis kam es zum Bild einer Pseudoparalyse.
Es scheint uns hiermit ersichtlich, dass fortgeschrittene muskuläre Degeneration sowie insbesondere signifikante Subscapularisläsionen Kontraindikationen zum Muskeltransfer darstellen. Diese Hypothesen wurden in der Literatur auch im post-operativen Assessment bestätigt.13,15 Ein weiteres Augenmerk gebührt der Deltamuskulatur, deren Defizit, wie auch bei der Prothesenversorgung, eine Kontraindikation darstellt.16
Generelle Indikationen für uns stellen die angesprochenen isolierten postero-superioren Läsionen (Colin-Typ D) der Rotatorenmanschette dar. Patienten präsentieren sich hierbei mit schmerzhafter Bewegungseinschränkung, positivem Jobe-Test mit oder ohne Außenrotationsdefizit im Sinne eines positiven Lag-Signs und aktiver Anteversion bis <90 Grad.17 Ein positives Hornblower-Zeichen kann Aufschluss über eine Beteiligung des M. teres minor geben, dessen Tangierung im Zusammenhang mit dem Latissimus-dorsi-Transfer kontrovers diskutiert wird.15,18,19 Der akromiohumerale Abstand sollte des Weiteren über 5mm betragen und der M. deltoideus sollte intakt und funktionsfähig sein.20
Unsere Erfahrung mit diesem chirurgischen Verfahren umfasst mehr als 20 Jahre und das Ziel der vorgestellten prospektiven Studie war es, die Langzeitergebnisse nach Operation zu evaluieren.
Material und Methode
Wir untersuchten prospektiv 30 Patienten (22 Männer und 8 Frauen) mit einem Durchschnittsalter von 55 Jahren (44–76 Jahre) zum Zeitpunkt der Operation. Die minimale Zeit bis zum Follow-up betrug 5 Jahre (Mittelwert 7 Jahre, 5–12 Jahre). Einschlusskriterien waren eine schmerzhafte Einschränkung des Bewegungsumfangs aufgrund irreparabler Defekte der postero-superioren Rotatorenmanschette ohne Pseudoparalyse bei gutem Zustand des M. subscapularis, eine erfolgreiche Abduktion bis 90 Grad bei reduzierter Außenrotation und der Erhalt des subakromialen Raums. Die postoperativen Ergebnisse wurden mit dem Constant-Murley-Score ausgewertet. Ein Mann-Whitney-U-Test wurde verwendet, um die Ergebnisse vor und nach der Operation statistisch zu vergleichen. Das Signifikanzniveau wurde mit p<0,05 festgelegt. Bei der letzten Nachsorgeuntersuchung wurde eine Magnetresonanzkontrolle durchgeführt.
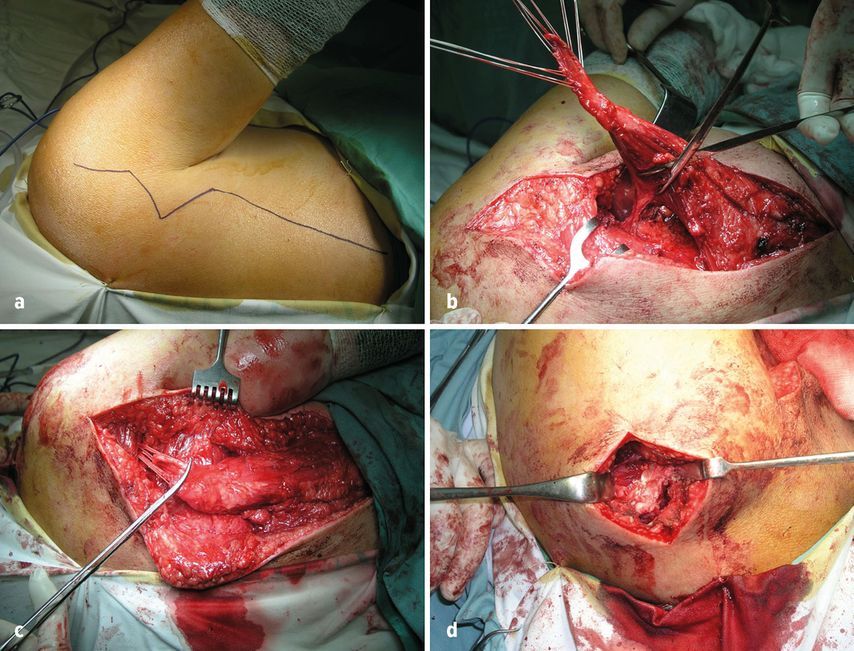
Abb. 1: a) Z-förmige Hautinzision für einen erweiterten operativen Zugang und Vermeidung einer Narbenkontraktur, welche besonders in Abduktion limitierend wirkt; b) Mobilisierung des M. latissimus dorsi unter Schonung des neurovaskulären Pedikels; c) Shutteln der armierten Sehne durch den Tunnel unterhalb des M. deltoideus; d) Refixieren der Sehne am Footprint des M. infraspinatus
Alle Patienten wurden in der gleichen offenen Technik von einem erfahrenen Chirurgen operiert. Der Eingriff erfolgte stets in Seitenlage, wobei zuerst eine Arthroskopie der Schulter durchgeführt wurde, um das Ausmaß des Defekts zu verifizieren. Bei positiver Indikation führten wir den Muskeltransfer durch. Wir bevorzugen hierfür einen zweiseitigen Zugang mit z-förmigem Hautschnitt im Bereich der Axilla, um die Bildung einer Narbenkontraktur zu vermeiden. Nach dem Zugang erfolgt das Isolieren des M. latissimus dorsi, dessen Begrenzung am besten kranial nahe der Axilla zu identifizieren ist und anschließend nach distal präpariert werden kann. Der tendinöse Ansatzbereich am Humerus wird in maximaler Innenrotation des Armes dargestellt. Hier gilt es besonders den daneben verlaufenden N. radialis zu identifizieren und zu schützen. Die Sehne wird dicht an ihrem Ansatz durchtrennt, damit sie lang genug für den Transfer ist. Dann wird das Nahtmaterial für die spätere Fixation vorgelegt. Über einen zweiten Zugang nach Kessel-Gschwendt erfolgen das stumpfe Durchdringen unter dem M. deltoideus und das Shutteln der armierten Sehne durch den entstandenen Tunnel. Erreicht die Sehne unseren präferierten Ansatzpunkt des M. infraspinatus am Tuberculum majus nicht spannungsfrei, muss der distale Muskelanteil unter besonderer Schonung des neurovaskulären Bündels weiter mobilisiert werden. Bei nicht ausreichender Sehnenlänge oder reduzierter Qualität kann eine Augmentation mittels Auto- oder Allograft durchgeführt werden,21 wobei dies in unserem Kollektiv nicht notwendig war. Mit zwei oder drei Knochenankern werden die armierten Fäden fixiert und die verbleibende Manschette wird mit der transferierten Sehne vernäht, um somit den gesamten Humeruskopf zu bedecken.
Die postoperative Mobilisierung erfolgt für 6 Wochen mittels Abduktionsorthese in Außenrotation. Nach deren Abnahme beginnt eine progressive Physiotherapie zur Steigerung des Bewegungsumfangs, zum Training der Außenrotation und zur Zentrierung des Humeruskopfes. Die neuromuskuläre Anpassung des ursprünglichen Innenrotators an eine Außenrotation dauert individuell unterschiedlich lange (im Durchschnitt ca. 6 Monate) und kann mittels physikalischer Therapie und Stimulationstraining unterstützt werden. Eine aktive Beübung gegen Widerstand kann in der Regel ab dem dritten Monat erfolgen.
Ergebnisse
Der durchschnittliche Constant-Murley-Score verbesserte sich von 32,5 Punkten präoperativ auf 78,8 Punkte postoperativ (p<0,05). Der Score für Schmerz verbesserte sich im Durchschnitt von 3,7 auf 12,5 Punkte (p<0,05), der Score für Alltagsfunktion verbesserte sich von 6 auf 16 Punkte (p<0,05), der Score für Bewegung verbesserte sich von 14 auf 29 Punkte (p<0,05) und der Kraftwert steigerte sich von 8,7 auf 21,6 Punkte (p<0,05). Nach postoperativer Befragung würden sich alle bis auf zwei Patienten der Operation erneut unterziehen. Es konnte in keinem Fall ein objektivierbares Operationsversagen in der MRT-Abschlusskontrolle festgestellt werden. In einem Fall kam es aufgrund von fortgeschrittener Arthrose zur Revision mittels inverser Schulter-Totalendoprothese nach 11 Jahren. Außer generell längerer Persistenz von Hämatom und Schmerz sowie einem Infekt (3,3%) wurden keine signifikanten Komplikationen beobachtet.
Die Patienten kehrten nach durchschnittlich 18,3 Wochen (6–41 Wochen) zur Arbeit (Pensionisten zu ihrer ursprünglichen Tätigkeit) zurück. Subjektiv war der Großteil der Patienten mit dem Ergebnis zufrieden; 19 Patienten bewerteten das Ergebnis mit ausgezeichnet, 6 Patienten mit gut und 4 Patienten mit zufriedenstellend. Bei einem Patienten blieb das subjektive Empfinden unverändert (unbefriedigendes Ergebnis).
Diskussion
Der Latissimus-dorsi-Transfer scheint auch in der Literatur vorwiegend gute Ergebnisse zu erzielen. Die meisten Studien zeigten eine allgemeine Verbesserung von Schmerz, Bewegungsumfang, Funktion und subjektiver Patientenzufriedenheit.12 Obwohl viele Autoren den langfristigen Erfolg des Verfahrens loben, berichten vereinzelte Autoren über progressive Degeneration des Gelenks und Verschlechterung des Outcomes nach längerem Follow-up.
Gerber et al. berichteten 2013 über das postoperative Ergebnis von 45 Patienten nach mindestens 10 Jahren und betonten den langfristigen Vorteil des Verfahrens. Hierbei wiesen sie auf degenerative Veränderungen hin, welche jedoch vergleichbar mit einem nicht operierten Patientenkollektiv seien. Des Weiteren zeigten sich signifikant bessere Ergebnisse in Anteversion und Abduktion bei Patienten mit einem reduzierten „critical shoulder angle“ (CSA) unter 36°. Dies sei auf den veränderten Kraftvektor des M. deltoideus zurückzuführen.13
Gerhardt et al. hingegen beschrieben eine signifikante Progression zur Arthrose nach durchgeführtem Sehnentransfer sowie eine Minderung des akromiohumeralen Abstands und eine Reduktion der aktiven Außenrotation bei Follow-up nach 5 Jahren.22
Obwohl die meisten Autoren langfristig von einer Schwächung der Sehnenfunktion und somit folglich einem Höhertreten des Humeruskopfes ausgehen, gab es bis dato keinen Konsens über die Korrelation zwischen radiologischen Veränderungen und Reduktion des klinischen Outcomes nach Transfer.23,24 Ebenso zeigten sich bislang keine signifikanten Unterschiede im Therapieerfolg zwischen den verschiedenen Operationstechniken, sei es in offener („single“ vs. „double incision“) oder arthroskopisch bzw. arthroskopisch-assistierter Technik.25
Manche Autoren äußerten Kritik wegen einer potenziellen Schädigung des M. deltoideus bei der klassischen L’Episcopo-Technik, jedoch wurden diesbezüglich keine gehäuften Komplikationen oder funktionellen Einbußen beschrieben.11
Die häufigsten Komplikationen blieben Infektionen bei bis zu 7,7% und eine lange Persistenz von Hämatom und Schmerzen bei bis zu 14,3% der Fälle. Eine sekundäre Ruptur der transferierten Sehne kam in 5,5–44% der Fälle vor, vorbei Revisionsoperationen schlechter abschnitten als primäre Eingriffe.12,26 Zuletzt scheint auch der Ansatzpunkt des Transfers diesbezüglich eine Rolle zu spielen; Kany et al. untersuchten drei verschiedene Ansatzpunkte und beschrieben ein geringeres Versagen bei posteriorer Fixation am Ansatzbereich des M. infraspinatus.27
Im Vergleich mit der Literatur stimmen unsere Ergebnisse mit den Erkenntnissen anderer Arbeiten überein. Mehrere Autoren beschrieben bei derselben Technik ein vergleichbares postoperatives Outcome; El-Azab et al. sowie Gerber et al. zeigten mit jeweils 93 und 45 Patienten im Kollektiv eine Verbesserung des Constant-Scores von 44 auf 71 bzw. 47 auf 63 Punkte.13,28 Des Weiteren beschrieb Gerber 2013 eine deutliche Verbesserung der subjektiven Zufriedenheit („subjective shoulder value“) von 29 auf 70 Punkte.13 Es scheint auch ein allgemeiner Konsens über die Indikation des Transfers zu herrschen. Einige Autoren beschrieben darüber hinaus die Kombination einer inversen Totalendoprothese mit Latissimus-dorsi-Transfer, mit der eine Verbesserung der Außenrotation erzielt werden soll.29,30 In unseren Augen gelten diese Verfahren als unabhängig voneinander, da durch den Muskeltransfer die Zeit bis zur eventuellen Prothesenversorgung verlängert oder deren Notwendigkeit beseitigt werden soll.
Schlussfolgerung
Bei postero-superioren Defekten der Rotatorenmanschette zeigt der Latissimus-dorsi-Transfer sehr gute Langzeitergebnisse, eine niedrige Versagensrate und eine langfristige und hohe subjektive Patientenzufriedenheit. Wir empfehlen das Verfahren vorzugsweise für Patienten <70 Jahren mit irreparabler Rotatorenmanschettenläsion, ohne Pseudoparalyse und ohne relevante Schädigung des M. subscapularis. Eine besondere Voraussetzung für ein gutes Ergebnis stellen neben der richtigen Indikation das postoperative Management und die Rehabilitation dar. Hierbei sind eine absolute Compliance und das Einhalten des Mobilisationsschemas essenziell für den funktionellen Erfolg des Transfers. Bei fortschreitender Degeneration oder funktionellem Versagen im zunehmenden Alter kann letztendlich die Versorgung mittels inverser Totalendoprothese erwogen werden.
Literatur:
1 Lehmann LJ, Loew M. Schulter. Springer-Verlag 2017 2 Sher JS et al.: Abnormal findings on magnetic resonance images of asymptomatic shoulders. J Bone Joint Surg Am 1995; 77(1): 10-5 3 Burns JP, Snyder SJ: Arthroscopic rotator cuff repair in patients younger than fifty years of age. J Shoulder Elbow Surg 2008; 17(1): 90-6 4 Patte D: Classification of rotator cuff lesions. Clin Orthop Relat Res 1990; (254): 81-6 5 Gerber C et al.: The results of repair of massive tears of the rotator cuff. J Bone Joint Surg Am 2000; 82(4): 505-15 6 Goutallier D et al.: Fatty muscle degeneration in cuff ruptures. Clin Orthop Relat Res 1994; 304: 78-83 7 Cofield RH: Rotator cuff disease of the shoulder. J Bone Joint Surg Am 1985; 67(6): 974-9 8 Codsi MJ et al.: Latissimus dorsi tendon transfer for irreparable posterosuperior rotator cuff tears. J Bone Joint Surg Am 2007; 89(2): 1-9 9 Gerber C et al.: Latissimus dorsi transfer for the treatment of massive tears of the rotator cuff. A preliminary report. Clin Orthop Relat Res 1988; (232): 51-61 10 L’Episcopo JB: Tendon transplantation in obstetrical paralysis. Am J Surg 1934; 25(1): 122-5 11 Villacis D et al.: Latissimus dorsi tendon transfer for irreparable rotator cuff tears: a modified technique using arthroscopy. Arthrosc Tech 2013; 2(1): e27-30 12 Anastasopoulos PP et al.: Latissimus dorsi transfer in posterior irreparable rotator cuff tears. Open Orthop J 2017; 11(1): 77-94 13 Gerber C et al.: Latissimus dorsi tendon transfer for treatment of irreparable posterosuperior rotator cuff tears: long-term results at a minimum follow-up of ten years. J Bone Joint Surg Am 2013; 95(21): 1920-6 14 Collin P et al.: Relationship between massive chronic rotator cuff tear pattern and loss of active shoulder range of motion. J Shoulder Elbow Surg 2014; 23(8): 1195-202 15 Costouros JG et al.: Teres minor integrity predicts outcome of latissimus dorsi tendon transfer for irreparable rotator cuff tears. J Shoulder Elbow Surg 2007; 16(6): 727-34 16 Warner JJ, Parsons IM: Latissimus dorsi tendon transfer: a comparative analysis of primary and salvage reconstruction of massive, irreparable rotator cuff tears. J Shoulder Elbow Surg 2001; 10(6): 514-21 17 Hertel R et al.: Lag signs in the diagnosis of rotator cuff rupture. J Shoulder Elbow Surg 1996; 5(4): 307-13 18 Walch G et al.: The “dropping” and “hornblower’s” signs in evaluation of rotator-cuff tears. J Bone Joint Surg 1998; 80(4): 624-8 19 Collin P et al.: What is the best clinical test for assessment of the teres minor in massive rotator cuff tears? Clin Orthop Relat Res 2015; 473(9): 2959-66 20 Hamada K et al.: Roentgenographic findings in massive rotator cuff tears. A long-term observation. Clin Orthop Relat Res 1990; (254): 92-6 21 Pogorzelski J et al.: Achilles tendon allograft-augmented latissimus dorsi tendon transfer for the treatment of massive irreparable posterosuperior rotator cuff tears. Arch Orthop Trauma Surg 2018; 138(9): 1207-12 22 Gerhardt C et al.: Modified L’Episcopo tendon transfers for irreparable rotator cuff tears: 5-year followup. Clin Orthop Relat Res 2010; 468(6): 1572-7 23 Gerber C et al.: Latissimus dorsi transfer for the treatment of irreparable rotator cuff tears. J Bone Joint Surg Am 2006; 88(1): 113-20 24 Irlenbusch U et al.: Latissimus dorsi transfer for irreparable rotator cuff tears: a longitudinal study. J Shoulder Elbow Surg 2008; 17(4): 527-34 25 Miniaci A, MacLeod M: Transfer of the latissimus dorsi muscle after failed repair of a massive tear of the rotator cuff. A two to five-year review. J Bone Joint Surg Am 1999; 81(8): 1120-7 26 Nové-Josserand L et al.: Results of latissimus dorsi tendon transfer for irreparable cuff tears. Orthop Traumatol Surg Res 2009; 95(2): 108-13 27 Kany J et al.: Risk of latissimus dorsi tendon rupture after arthroscopic transfer for posterior superior rotator cuff tear: a comparative analysis of 3 humeral head fixation techniques. J Shoulder Elbow Surg 2020; 29(2): 282-90 28 El-Azab HM et al.: Long-term follow-up after latissimus dorsi transfer for irreparable posterosuperior rotator cuff tears. J Bone Joint Surg Am 2015; 97(6): 462-9 29 Boileau P et al.: Reverse shoulder arthroplasty combined with a modified latissimus dorsi and teres major tendon transfer for shoulder pseudoparalysis associated with dropping arm. Clin Orthop Relat Res 2008; 466(3): 584-93 30 Puskas GJ et al: Clinical outcome of reverse total shoulder arthroplasty combined with latissimus dorsi transfer for the treatment of chronic combined pseudoparesis of elevation and external rotation of the shoulder. J Shoulder Elbow Surg 2014; 23(1): 49-57
Das könnte Sie auch interessieren:
Frühe Unterwassertherapie nach totaler Hüft- und Knieendoprothese
Eine frühzeitige Durchführung der Unterwassertherapie mit wasserdichtem Folienverband ab dem vierten postoperativen Tag ist im Allgemeinen sicher, wirksam und ohne Nebenwirkungen.
Aktuelles zur anteromedialen Knieinstabilität
Kombinierte Verletzungen des medialen Kollateral- (MCL) und des vorderen Kreuzbandes (VKB) zählen zu den häufigsten multiligamentären Knieverletzungen. Bei vermeintlich isolierten VKB- ...
Arthroskopische Behandlung von Glenoidrandfrakturen
In der Literatur werden die Begriffe knöcherne Bankart-Läsion und Glenoidrandfraktur häufig synonym verwendet, obwohl sie sich hinsichtlich Pathomechanismus und Therapie deutlich ...