Osteosynthese über den minimalinvasiven direkt anterioren Hüftzugang
Autoren:
OA Dr. Martin Zegner
Prim. Assoc.Prof. Priv.-Doz. Dr. Dietmar Dammerer, MSc, PhD
Universitätsklinikum Krems
Karl Landsteiner Privatuniversität für Gesundheitswissenschaften
E-Mail: Dietmar.Dammerer@krems.lknoe.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Hüftkopffrakturen sind seltene Frakturen, deren Einteilung nach der Pipkin-Klassifikation erfolgt. Die Therapie richtet sich nach dem Schweregrad der Verletzung und reicht von der konservativen Therapieversorgung und operativen Fragmententfernung über die Osteosynthese bis hin zur Endoprothese. Sofern ein operatives Vorgehen zur Versorgung der Fraktur gewählt wird, ist der operative Zugangsweg mitunter entscheidend für den Operations- und letztlich Therapieerfolg.
Keypoints
-
Der minimalinvasive direkt anteriore Hüftgelenkszugang eignet sich zur Versorgung von Pipkin-II-Frakturen.
-
Die Inzidenz der Hüftkopffrakturen ist gering und mitunter mit Hüftkopfluxationen vergesellschaftet.
-
In der Literatur werden die vorderen Zugänge als weichteilschonender beschrieben, der hintere Zugang ist jedoch aufgrund bestehender Begleitverletzungen bei Hüftkopffrakturen der am häufigsten angewandte.
-
In der aktuellen Literatur bestehen weiterhin erhebliche Kontroversen hinsichtlich des optimalen chirurgischen Ansatzes und der frakturtypspezifischen Behandlung von Pipkin-Frakturen.
Femurkopffrakturen sind selten, was die Erfahrung einzelner Chirurgen mit diesen Verletzungen einschränkt. In der aktuell vorliegenden Literatur bestehen weiterhin erhebliche Kontroversen hinsichtlich des optimalen chirurgischen Ansatzes und der frakturtypspezifischen Behandlung von Pipkin-Frakturen. Die Literatur ist dahingehend oft inkonsistent, da viele Studien nicht zwischen bestimmten Frakturtypen unterscheiden und stattdessen aggregierte Ergebnisse berichtet werden, was zu mehrdeutigen Schlussfolgerungen über die wirksamsten Behandlungsstrategien führt. Frakturen des Femurkopfes sind seltene Frakturen und treten regelhaft mit Hüftkopfluxationen (ca. 4–17%) auf. In Abhängigkeit von der Stellung des Hüftgelenkes kommt es zum Zeitpunkt der Gewalteinwirkung zu unterschiedlichen Verletzungsmustern. Die wohl am häufigsten klinische Einteilung der Femurkopffrakturen erfolgt durch die Klassifikation nach Pipkin, welche durch Francis Garrett Pipkin erstmals im Jahre 1957 beschrieben wurde. Der Literatur folgend treten Typ-I-, -II- sowie -IV-Frakturen annähernd gleich häufig auf, während Typ III eher seltener beobachtet wird. Es gibt unterschiedliche Literaturangaben hinsichtlich der Inzidenz, wobei die Inzidenz der Hüftkopffrakturen als selten beschrieben wird und nach Pohlemann mit ca. 3,7%, bezogen auf die Gesamtzahl an Verletzungen mit Frakturen des Acetabulums, angegeben wird. Im Vergleich dazu sind 75% der Femurkopffrakturen mit einer hinteren Luxation vergesellschaftet.
Der Frakturform bzw. dem Frakturtyp folgend, wird die Therapie ausgerichtet, wobei Typ-II- und -IV-Frakturen in der Regel operativ und Typ-I-Frakturen eher konservativ versorgt werden. Die Therapiemöglichkeiten sind vielfältig und reichen von der simplen Verschraubung über die Resektion des Hüftkopffragmentes und die Refixation mit z.B. Fibrinkleber und temporären Stiften bis hin zur endoprothetischen Versorgung. Die Entscheidungsfindung kann aufgrund der in der Literatur bestehenden Kontroversen hinsichtlich des optimalen chirurgischen Ansatzes und der frakturtypspezifischen Behandlung oftmals schwierig sein.
Operative Zugangswege
Hinsichtlich der operativen Zugangswege zum Hüftgelenk werden der direkte vordere Zugang, der ventrolaterale Zugang, der laterale Zugang, der dorsale Zugang sowie Kombinationen aus allen Zugängen beschrieben. Der operative Zugang wird entsprechend der Lokalisation des Frakturfragmentes gewählt, wobei die Refixation großer Fragmente technisch am einfachsten über den anterioren Zugang mit Erweiterungsmöglichkeiten erfolgt. Andererseits ist die Wahl des Zuganges abhängig von eventuellen zusätzlichen Begleitverletzungen wie zum Beispiel Acetabulum- und/oder Schenkelhalsfrakturen, die gegebenenfalls eine Kombination der Zugänge erforderlich machen. Das Outcome, die Prognose und das Behandlungsergebnis sind allesamt von der sicheren Diagnose, der korrekten Frakturklassifikation, der zeitnahen und raschen Reposition und der adäquaten chirurgischen Versorgung sowie vom Ausmaß der Knorpel- und Weichteilschädigung des Hüftgelenkes co-dominant abhängig.
Frakturmechanismus
Der Verkehrsunfall ist die Hauptverletzungsursache der Hüftkopffrakturen, wobei die Verletzung des Hüftkopfes hier im Rahmen einer Kettenverletzung bei Knieanpralltrauma („dashboard injury“) beschrieben wird.
Für die Pipkin-I-Frakturen gilt, dass sie bei Adduktion im Hüftgelenk und Flexion unter 60° auftreten, wohingegen bei der Pipkin-II-Fraktur eine milde Abduktion im Hüftgelenk zugrunde liegt. Bei der Typ-III-Fraktur kommt es durch die Luxation zur Hüftkopffraktur und durch den Anschlag des Schenkelhalses am Pfannenrand zur Schenkelhalsfraktur. Die Pipkin-IV-Fraktur zeigt das Bruchmuster im Rahmen der Luxation, erst bricht der hintere Pfannenrand, danach der Hüftkopf bei Flexion über 60° im Hüftgelenk.
Die auftretenden Scherkräfte bei der Luxation des Hüftkopfes bewirken eine massive Schädigung des Gelenksknorpels, sowohl des Acetabulums als auch des Femurkopfes und der umgebenden Weichteile. Nebst der gestörten Blutversorgung der Fragmente werden diese Knorpel- und Weichteilverletzungen als eine der möglichen Ursachen für sekundäre Komplikationen wie posttraumatische Thrombose, vaskuläre Femurkopfnekrosen und periartikuläre Ossifikationen diskutiert. Direkte Schädigungen des Hüftkopfes führen ebenfalls zu schlechten Langzeitresultaten. Durchblutungsbedingte Schädigungen des Hüftkopfes, welche bislang vermutet wurden als wesentliche Ursache der Hüftkopfnekrose, lassen sich anhand von kernspintomografischen Nachuntersuchungen immer häufiger ausschließen.
Diagnostik
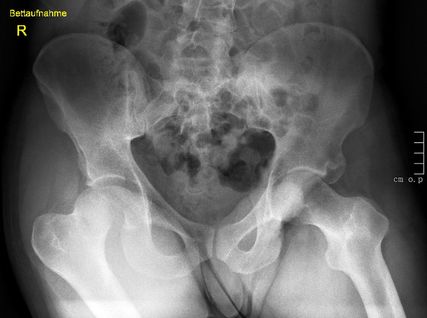
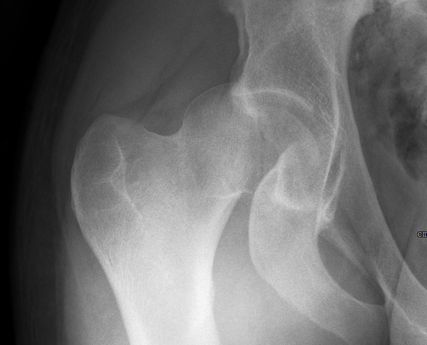
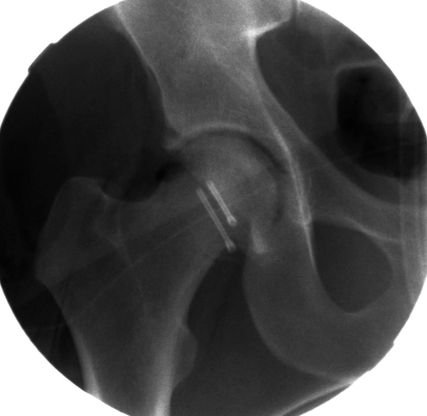
Abb. 1: Neben der klinischen Erstuntersuchung und Anamnese umfasst die Diagnostik die konventionelle native Röntgendiagnostik des verletzten Hüftgelenkes mit Standardaufnahmen im a.-p. und axialen Strahlengang. Abgebildet wird die erste Röntgenaufnahme (Hüftübersicht) nach Einlieferung in den unfallchirurgischen Schockraum nach Verkehrsunfall
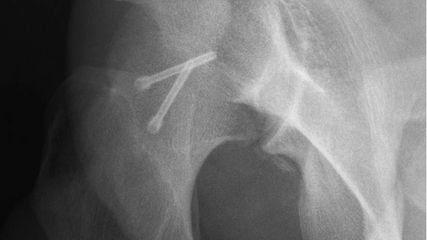
Abb. 2: Ergänzend zur anterior-posterioren Aufnahme bedarf es einer axialen Röntgenaufnahme. Deutlich sichtbar ist das dislozierte Fragment des Femurkopfes rechts
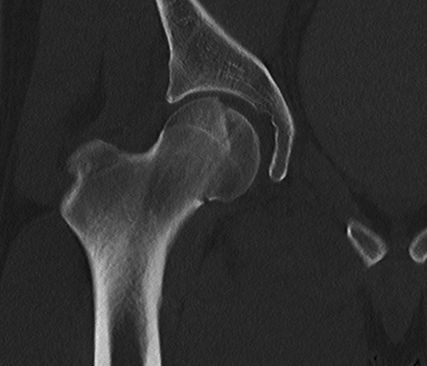
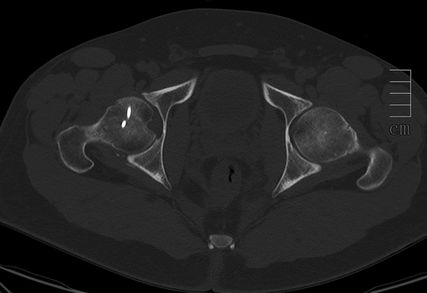
Abb. 3: Zur präoperativen Planung und zur Beurteilung des geschlossenen Repositionsergebnisses ist der Goldstandard die Computertomografie
Neben der klinischen Erstuntersuchung und Anamnese umfasst die Diagnostik die konventionelle native Röntgendiagnostik des verletzten Hüftgelenkes mit Standardaufnahmen im a.-p. und axialen Strahlengang (Abb. 1, 2) sowie gegebenenfalls die Anfertigung von Ala- und Obturatoraufnahmen. Obligatorisch empfehlen wir die Anfertigung eines Hüftübersichtsröntgens und gegebenenfalls, sofern möglich, auch eine Faux-Profil-Aufnahme. Zur präoperativen Planung und zur Beurteilung des Repositionsergebnisses ist der Goldstandard die Computertomografie (Abb. 3) mit Anfertigung einer 3D-Rekonstruktion. Im Rahmen der Notfalldiagnostik spielt die Magnetresonanz keine wesentliche Rolle. Im Hinblick auf die Diagnostik sekundär auftretender Komplikationen ist jedoch die Bedeutung des MRT unumstritten.
Klinisch zeigen sich typischerweise eine Innenrotation, Adduktion und Verkürzung des betroffenen Beins. Von Hüftkopffrakturen betroffen sind fast ausschließlich Männer im Alter von 18–30 Jahren und meist kommt es zur Luxation nach dorsal (ca. 75%), sehr selten auch nach ventral (ca. 25%).
Operationstechnik
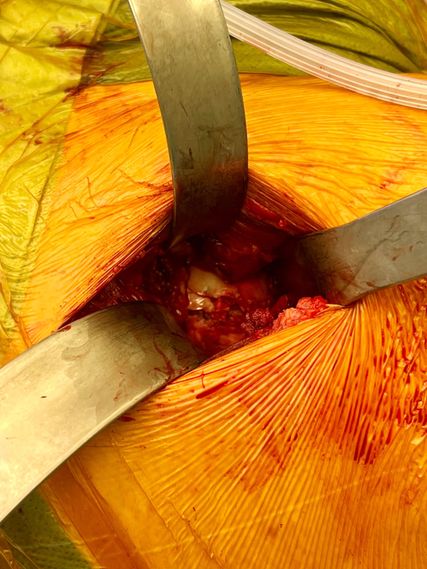
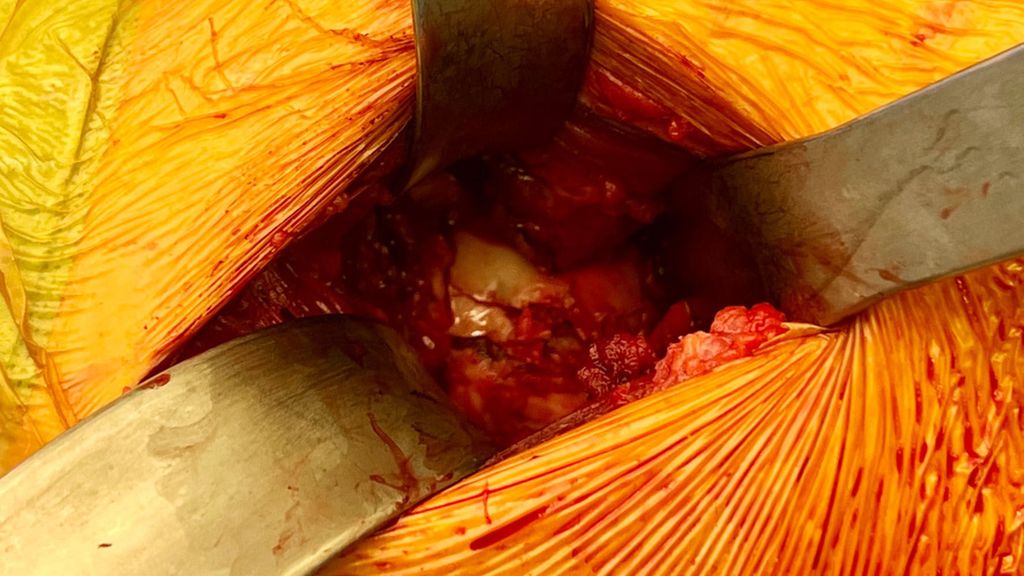
Abb. 4: Intraoperative Sicht auf die Femurkopffraktur über den direkt anterioren Hüftzugang. Chondrale Fragmente und knöcherne Frakturimpression sind deutlich erkennbar
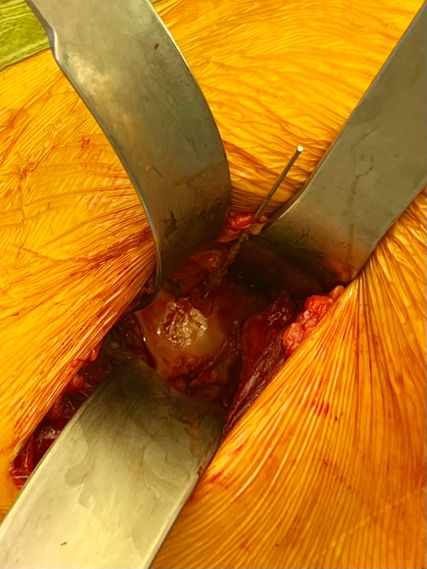
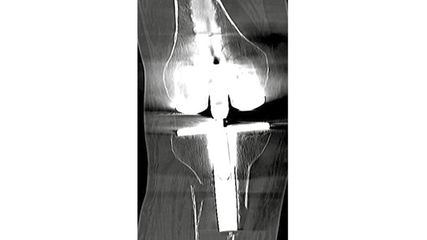
Abb. 5: Das Ergebnis nach offener Reposition sowie Wiederherstellung der Belastungszone am Femurkopf. Temporäre osteosynthetische Fixation mit einem K-Draht für die spätere Verwendung von kanulierten Schrauben
Abb. 6: Intraoperative Kontrolle mittels Bildwandler. Es zeigen sich eine gute Reposition und ein suffizienter Sitz der Schrauben
Der Zugangsweg richtet sich nach der Versorgungspflichtigkeit der Fragmente. Im vorliegenden Artikel fokussieren wir uns auf die Pipkin-II-Frakturen. Bei einer unverschobenen Lage der Frakturfragmente wird vertreten, diese Fragmente nach Reposition über einen anterioren Zugang zu refixieren (Abb. 4). In der Literatur werden mitunter gute Ergebnisse nach konservativer Therapie bei undislozierten Fragmenten beschrieben.
Die Therapie der Pipkin-Fraktur sollte notfallmäßig die Reposition der Hüftluxation, sofern eine solche vorliegt, innerhalb von 6 Stunden nach dem Unfallereignis beinhalten. Die anatomische Wiederherstellung der Belastungszone (Abb. 5, 6) sowie die osteosynthetische Refixation können als verzögerter Primäreingriff in Abhängigkeit vom Gesamtzustand des Patienten innerhalb der ersten 14 Tage erfolgen. Entscheidende Faktoren in der Therapiefindung sind das Patientenalter, der Aktivitätsgrad, die Begleitverletzung sowie bereits vorbestehende degenerative Veränderungen des Hüftgelenks. Der minimalinvasive anteriore Zugang eignet sich aufgrund des Überblicks über das vordere Acetabulum sowie den ventralen Hüftkopf hervorragend zur Osteosynthese von Pipkin-I- und -II-Frakturen. Anders als bei der primären Endoprothetik achten wir auf den Erhalt großer Anteile der ventralen Hüftgelenkskapsel sowie der begleitenden Äste der Arteria circumflexa femoris, um eine operationsbedingte zusätzliche Durchblutungsstörung des Hüftkopfes zu vermeiden. Nachteilig wirken sich Frakturausläufer im Acetabulum aus, die über den anterioren Zugang nur durch Erweiterung zugänglich sind. Daher ist es obligat, immer eine präoperative Computertomografie zur Operationsplanung durchzuführen, da letztendlich der Frakturtyp den Zugang vorgibt. Nach Swiontkowski et al. kommt der Zugangswahl nur eine sekundäre Bedeutung für das Endergebnis zu. Allerdings ist bei Verwendung des anterioren Zuganges die Operationszeit kürzer, der Blutverlust geringer sowie die technische Durchführung der Refixierung erheblich einfacher. Gemäß der aktuellen Literatur werden nach minimalinvasiver direkt anteriorer operativ versorgter Pipkin-II-Fraktur etwa 80% zufriedenstellende Langzeitergebnisse berichtet.
Letztendlich wird die Entscheidung, ob eine Pipkin-Fraktur konservativ oder operativ therapiert werden muss, von den Begleitverletzungen wie zum Beispiel Läsionen des Nervus ischiadicus, Acetabulumfrakturen etc. abhängig gemacht.
Postoperative Behandlung
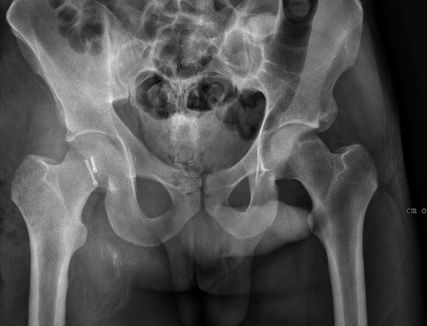
Abb. 7: Postoperatives a.-p. Hüftübersichtsröntgen. Eine kleine knöcherne Frakturimpression und eine chondrale Stufe von weniger als 2mm sind verblieben
Abb. 8: Postoperatives a.-p. Hüftübersichtsröntgen. Die Hüftkopfzirkumferenz ist wiederhergestellt
Alle Hüftkopffrakturen sollten einer frühzeitigen und frühfunktionellen Behandlung zugeführt werden. Die Hüftbeugung sollte in den ersten 6 Wochen auf 60° limitiert werden, um so einer dorsalen Instabilität oder sekundären Luxation vorzubeugen. Nach einer osteosynthetischen Versorgung empfehlen wir eine Teilbelastung mit Sohlenkontakt bis maximal 20kg Körpergewicht für die ersten 6 Wochen postoperativ unter der Verwendung von 2 Unterarmstützkrücken (Abb. 7–9). Ferner empfehlen wir zur Prophylaxe heterotoper Ossifikationen die orale Medikation mit nichtsteroidalen Antirheumatika.
Zusammenfassung
Femurkopffrakturen sind selten und über die Art des Zuganges zur Versorgung der Hüftkopfluxationsfrakturen wird in der vorliegenden Literatur kontrovers diskutiert. Der vordere Zugang wird als weichteilschonender beschrieben, wohingegen der hintere Zugang aufgrund von bestehenden Begleitverletzungen am häufigsten angewandt wird. Der direkt anteriore minimalinvasive Hüftgelenkszugang eignet sich aufgrund der weichteilschonenden Operationstechnik, des ausgezeichneten Überblickes über das vordere Hüftgelenk sowie der schnellen postoperativen Rekonvaleszenz hervorragend zur Versorgung von Pipkin-I- und -II-Frakturen.
Literatur:
bei den Verfassern
Das könnte Sie auch interessieren:
Schenkelhalsfrakturen bei Menschen mit Demenz
Patienten mit Hüftfraktur sollten zeitnah operiert werden, wenn es die Indikation zulässt – auch im Falle einer Demenz. Denn ein konservatives Vorgehen geht vor allem bei Kopf-Hals- ...
«Auch Patienten mit Demenz profitieren von einer chirurgischen Stabilisierung»
Patienten mit Hüftfraktur und einer leichten, mittelschweren oder schweren Demenz haben ein geringeres Risiko zu sterben, wenn sie operiert werden – vor allem wenn es sich um Kopf-Hals- ...
Management periprothetischer Frakturen am Kniegelenk
Mit steigenden Versorgungszahlen der Knieendoprothetik und dem höheren Lebensalter entsprechend der Alterspyramide nimmt auch die Zahl der periprothetischen Frakturen zu und stellt die ...