Revisionen und Komplikationen nach Operation der instabilen Patella
Autor:
Dr. Georg Riedl
Facharzt für Orthopädie und Traumatologie
Facharzt für Unfallchirurgie
AUVA Unfallkrankenhaus Klagenfurt
ArthroPunkt Klagenfurt
E-Mail: georg.riedl@gmx.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die patellofemorale Instabilität ist multifaktoriell und bedarf einer gezielten Abklärung der diesbezüglichen Risikofaktoren sowie der dazugehörigen klinischen Evaluierung. Fehlerhafte Indikationsstellungen oder OP-Techniken können zu einer entsprechenden Komplikation, unabhängig von den allgemeinen Komplikationen, wie Infektion oder Gefäß-/Nervenverletzungen, führen. Trotz moderner chirurgischer Techniken können Revisionen aufgrund von postoperativen Komplikationen, Reinstabilitäten, Osteosyntheseversagen oder neuerlichem Trauma notwendig werden. Die Revision nach einer Patellastabilisierung ist eine besondere Herausforderung, da häufig anatomische Veränderungen und funktionelle Einschränkungen vorliegen.
Ursachen für Revisionen/ Komplikationen
Indikationsstellung
Zur Indikationsstellung ist eine sorgfältige, schrittweise Abklärung notwendig. Vorausgesetzt sind jedenfalls die klinische Untersuchung, insbesondere der Grad der Instabilität (Apprehensiontest, J-Zeichen, Beinrotation, allgemeine Banduntersuchung des Kniegelenks), sowie eine radiologische Abklärung, welche zumindest eine Magnetresonanzuntersuchung, Röntgen in zwei Ebenen und ein Beinachsenröntgen beinhaltet. Bei klinischem Verdacht einer vermehrten Innentorsion des Oberschenkels können zusätzlich noch eine Rotations-MRT oder eine CT hilfreich sein. Mit diesen Untersuchungen wird in Zusammenschau mit der klinischen Untersuchung ein entsprechendes Behandlungskonzept erstellt. An unserer Abteilung werden bei Patienten mit zweimaliger Patellaluxation oder bereits behandelter Instabilität der Gegenseite folgende Punkte korrigiert: Bei jedem Eingriff wird eine MPFL-Plastik mit Gracillis- oder Quadrizepssehne durchgeführt,1 eine Patelladistalisierung ab einem Caton-Deschamps-Index von >1,2,2 eine Trochleaplastik ab einer lateralen Trochleainklination unter 11° (bei Adipositas oder zusätzlicher Rotationskorrektur/Beinachsenkorrektur des Oberschenkels wird dies offen durchgeführt, ansonsten arthroskopisch),3 eine Medialisierung der Patella ab einem TT-PCL über 20mm.4 Eine Derotation des Oberschenkels wird ab ca. 35° vermehrter Innentorsion, eine Achsenkorrektur ab einem Valgus von ca. 5° in Betracht gezogen.
Die mediale Raffung bzw. MPFL-Naht wird an unserer Abteilung nicht mehr durchgeführt. Gelegentlich ist bei den Trochleaplastiken eine Verlagerung des lateralen Retinaculums notwendig. Bei offenen Wachstumsfugen wird versucht, die operative Stabilisierung erst nach Fugenschluss durchzuführen, um Wachstumsstörungen zu vermeiden (in der Regel gefahrlos bei Mädchen ab dem 14. Lebensjahr, bei Jungen ab dem 16. Lebensjahr). Frische osteochondrale Läsionen sollten zeitnah refixiert werden. Bei übersehenen oder übergangenen chondralen Läsionen können diese mit einem gleichzeitigen knorpelchirurgischem Eingriff behandelt werden. Flächenhafte Patellofemoralarthrosen ab einem Kellgren-Lawrence-Score höher als Grad 2 bedürfen einer zusätzlichen Versorgung mittels Teilendoprothesen.
Komplikationen/Revisionen
MPFL-Plastik
Die MPFL-Plastik ist für die Stabilisierung der strecknahen Patellainstabilität nach einem standardisierten Procedere ein sicherer operativer Eingriff.1 Trotzdem kann es zu Komplikationen kommen. Dazu gehören eine anhaltende laterale Instabilität aufgrund von fehlender adäquater Spannung der Rekonstruktion. Eine Überspannung der MPFL-Plastik, insbesondere nach zusätzlichem lateralem Release, kann zu einer Instabilität nach medial führen (Gefahr der vorzeitigen Arthrose). Die Gefahr der Patellafraktur ist bei wiederholten Bohrungen und bei falscher Lage gegeben.5,6 Fehlplatzierte Bohrungen am Femur (insbesondere zu weit ventral und/oder proximal) können zu einer Überspannung und dadurch resultierenden Bewegungseinschränkungen führen.7 Lorbach et al. haben in einer biomechanischen Studie gezeigt, dass eine Transplantatfixierung bei 60° Flexion einen vergleichbaren Anpressdruck erreicht wie ein gesundes Knie.8 Bei der Revision muss eine neuerliche entsprechende Planung durchgeführt werden. Die neue Fixierung, insbesondere an der Patella, muss entsprechend den vorangegangenen Bohrungen ausgewählt werden. Nach einer Schraubenfixierung bietet sich ein gestielter Quadrizepssehnenstreifen an, da so eine neuerliche Bohrung an der Patella vermieden werden kann (Gefahr der Patellafraktur). Als Transplantatalternativen zur Gracillissehne kommen nicht resorbierbare Kunstbänder, die Quadrizepssehne, die Gracillissehne von der Gegenseite oder ein Allograft infrage. Femural gibt es noch – die richtige Lage des Bohrkanals vorausgesetzt – die Möglichkeit, das alte Bohrloch zu überbohren und mit einer größeren Interferenzschraube zu besetzen. Alternativ kann auch ein TightRope-System angewandt werden.9
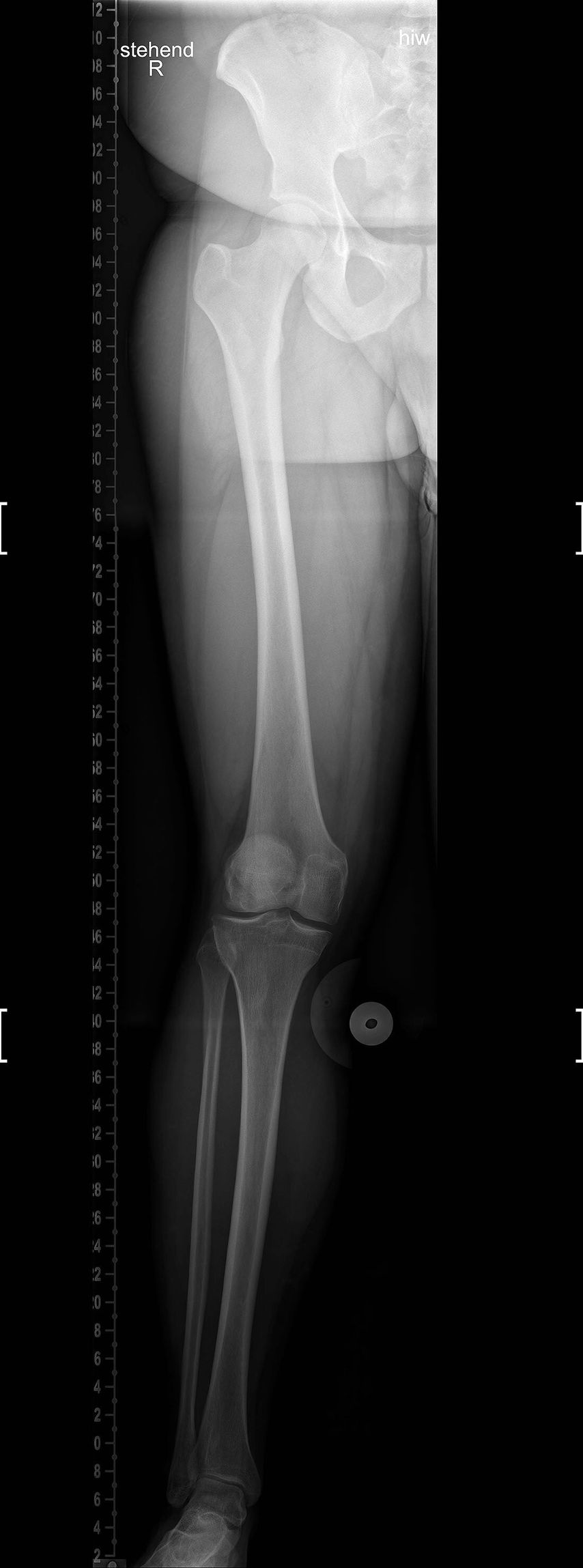
Fallbeispiel
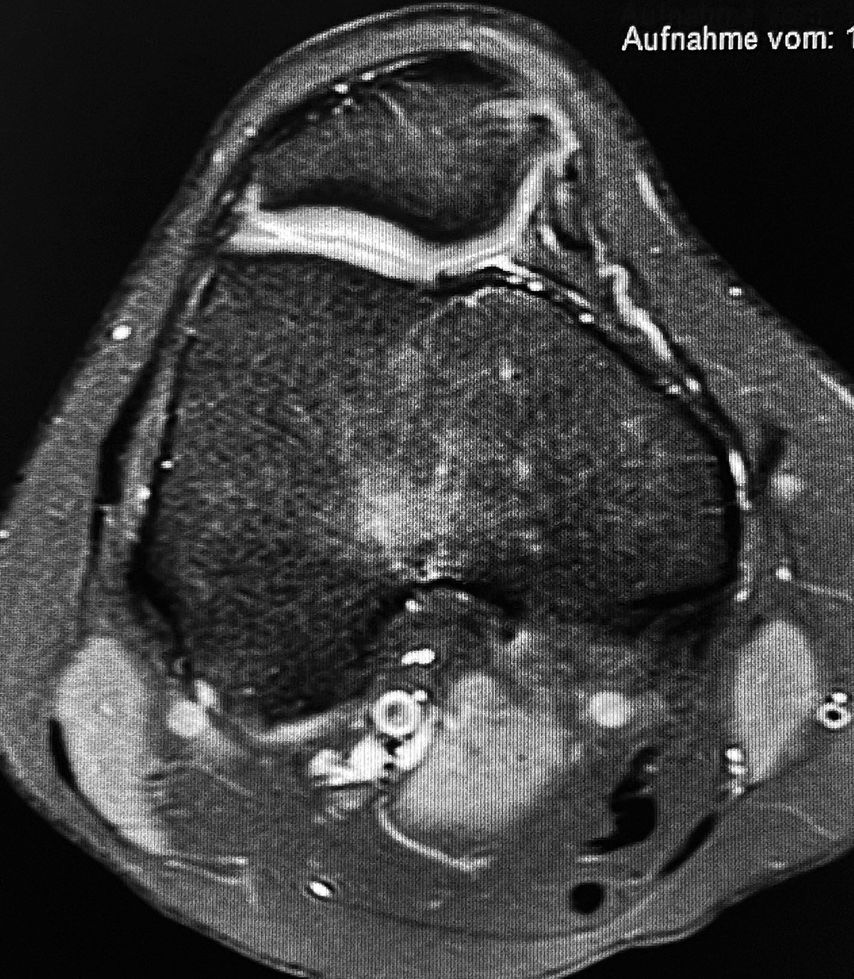
13-jährige Patientin, Zustand nach MPFL-Plastik
4 Jahre nach der Operation stürzte die Patientin neuerlich auf das Kniegelenk, was eine Reruptur der MPFL-Plastik zur Folge hatte (Abb. 1). Die Revisions-MPFL-Plastik erfolgte mit der Quadrizepssehne.
Tuberositasdistalisierung/ Medialisierung
Zu den Komplikationen/Revisionsgründen der Tuberositasdistalisierung gehören störende Implantate (hier können Schrauben mit kleinerem Schraubenkopfprofil Abhilfe schaffen, z.B. 3,5mm-Kortikalisschrauben) und das Nichtverheilen der Osteotomie (3,3%–7,3%).10,11 Bei V-förmigen Osteotomien wird eine fehlende Heilungsrate von lediglich 0,38% angegeben.10 Auch fehlende Compliance kann zu einem Versagen der Fixierung führen. Bei entsprechend gutem Knochenblock ist eine neuerliche Verschraubung möglich. Meistens bedarf es aber einer zusätzlichen Stabilisierung mittels Verplattung oder, bei besonders schlechter Knochenqualität oder gebrochenem Tuberositasfragment, Direktfixierung der Patellasehne mittels Durchflechtungsnaht und Knochenankern. Überkorrekturen mit daraus resultierender Patella baja sind selten, jedoch in der Literatur beschrieben.12,13
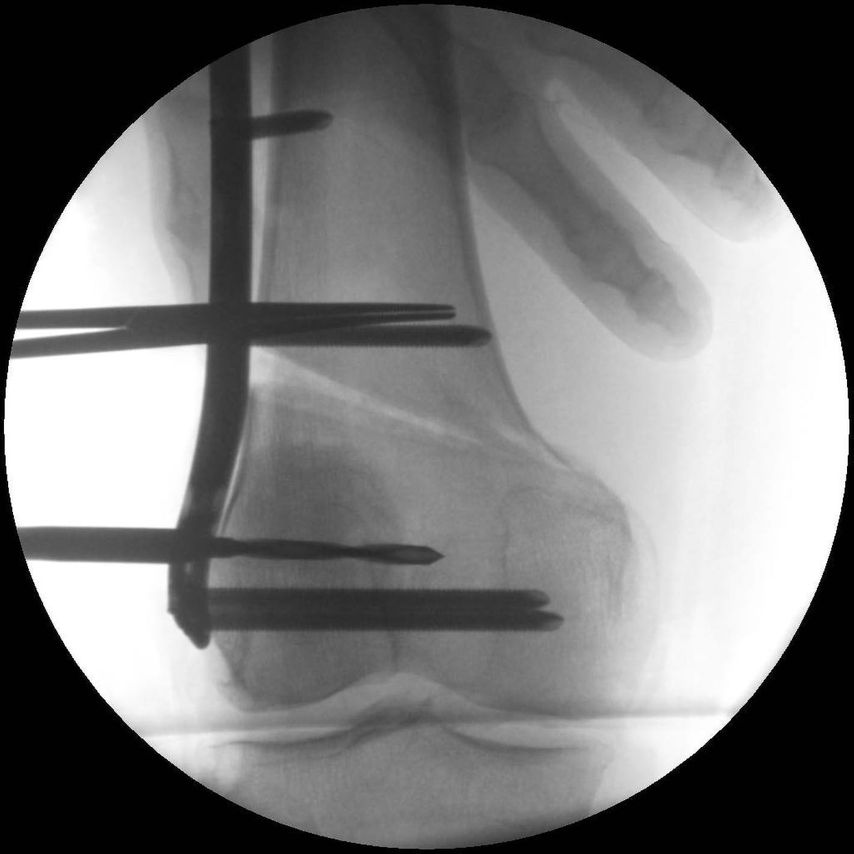
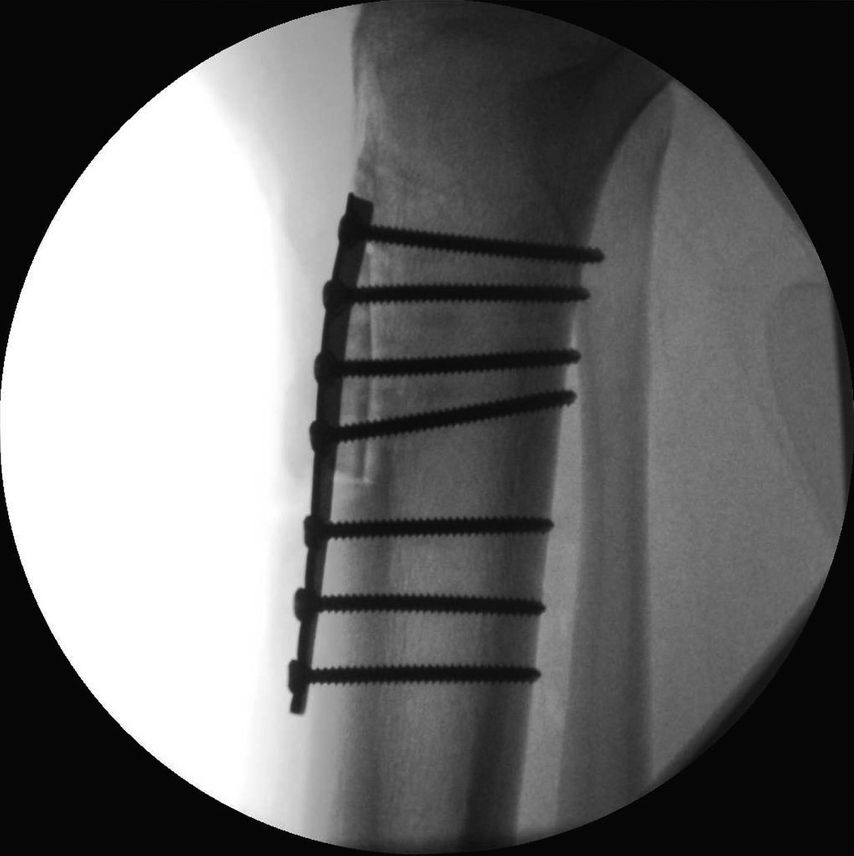
Fallbeispiel
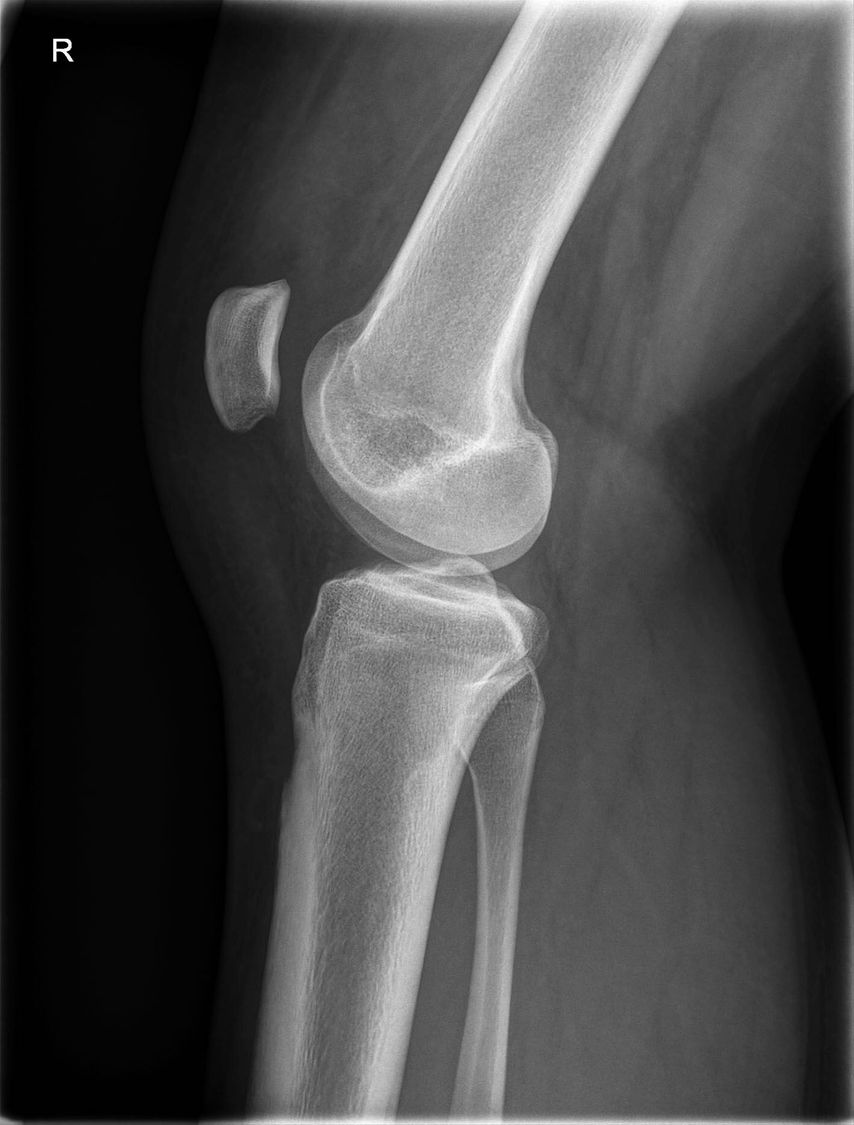
17-jähriger Patient mit wiederkehrenden Patellaluxationen
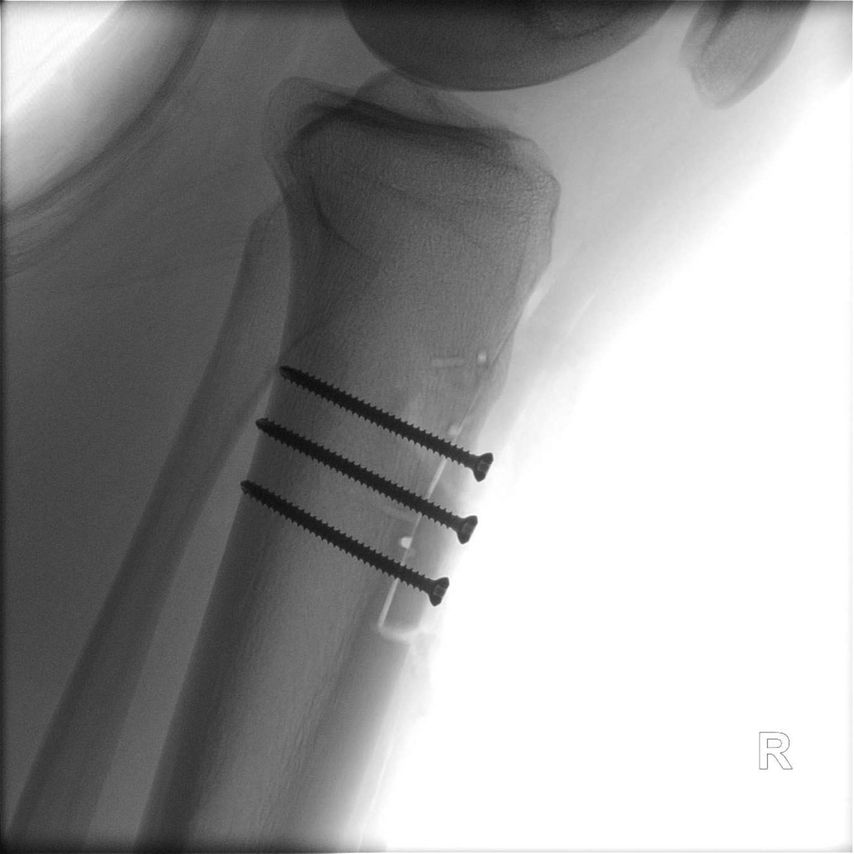
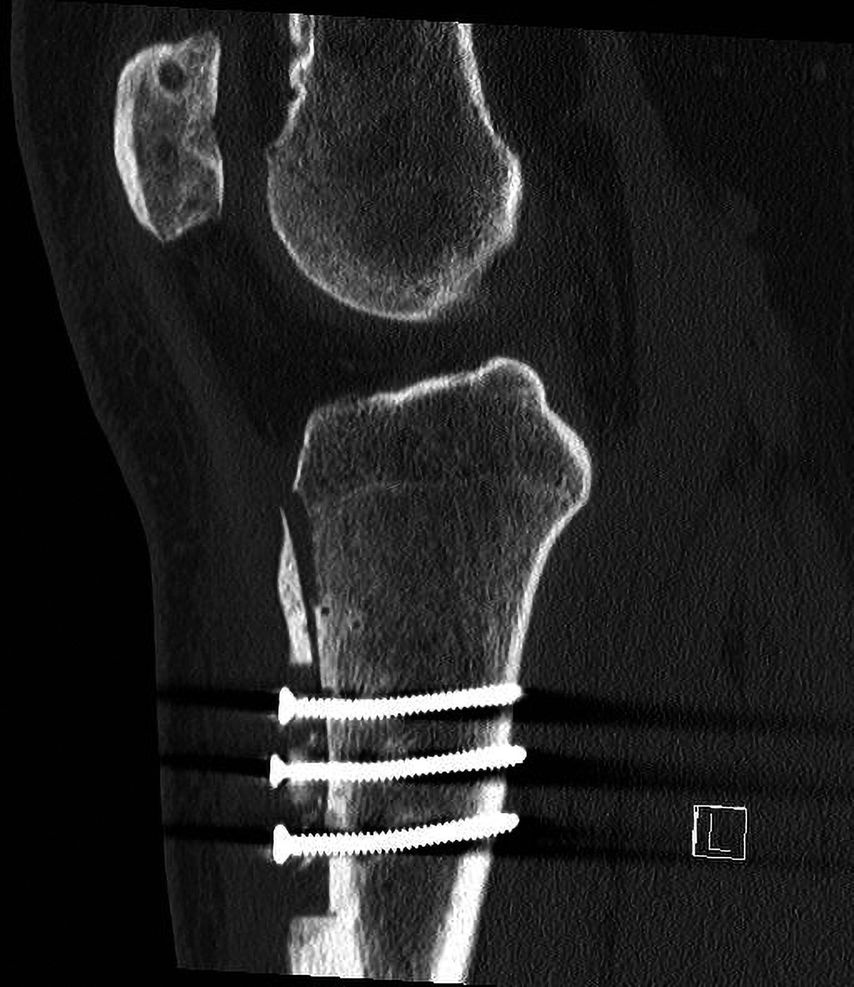
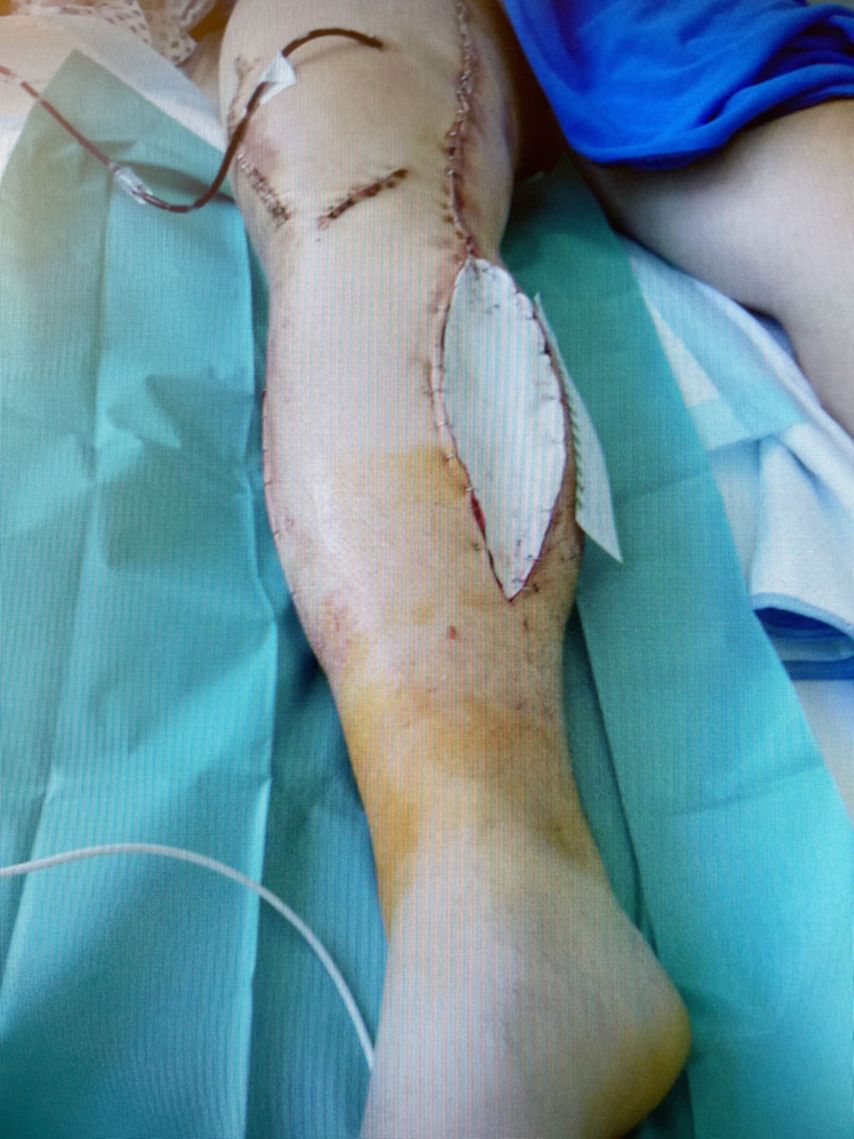
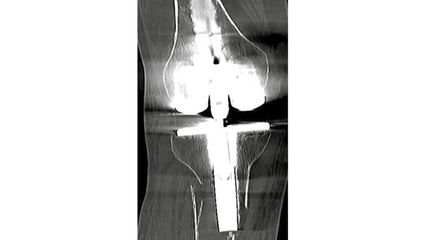
Aufgrund eines erhöhten Caton-Deschamps-Index von >1,2 erfolgten die Tuberositasdistalisierung und die MPFL-Plastik mit der Gracillissehne (Abb. 2 und 3). Ca. 4 Wochen nach dem operativen Eingriff stürzte der Patient auf das rechte Kniegelenk mit Mehrfragmentbruch des Tuberositasfragments (Abb. 4). Die neuerliche Fixierung erfolgte mittels 3,5mm-Drittelrohrverplattung sowie, wegen des Mehrfragmentbruches im proximalen Bereich, mittels Durchflechtungsnaht und Knochenankern (Abb. 5).
Abb. 5: Intraoperatives Bild nach Verplattung und Zügelung mittels Durchflechtungsnaht und Knochenankern
Trochleaplastik
Die Komplikationen der Trochleaplastik sind sehr heterogen, da sie von der Operationstechnik abhängig sind. Die Häufigkeit von Redislokationen wird zwischen 2% und 4% angegeben, abhängig von der Operationstechnik.14 Hier können die fehlende Berücksichtigung zusätzlicher Pathologien oder technische Fehler, z.B. Nichterreichen der vorgesehenen Inklination, Ursachen sein. Ca. 7% haben nach einer Trochleaplastik eine Bewegungseinschränkung, zumeist infolge einer Arthrofibrose, wobei diese hohe Komplikationsrate in unseren Untersuchungen nicht bestätigt werden konnte.14–16 Studien bezüglich der Knorpeldegeneration sind noch ausständig. Sollte der Grund für die Redislokation eine fehlende Inklination der Trochlea sein, ist eventuell ein Verfahrenswechsel notwendig (z.B. nach arthroskopischer Trochleaplastik Wechsel auf ein offenes Verfahren). Eine Arthrofibrose wird in unserem Haus mit einer Kniegelenksspiegelung, Narkosemobilisierung und danach mit einer intensiven Physiotherapie behandelt.17
Derotationsosteotomie und Beinachsenkorrektur
Die Derotationsosteotomie des distalen Femurs wird an unserer Abteilung ab einer vermehrten Innenrotation von ca. 35° und die Beinachsenkorrektur ab einem Valgus von ca. 5° in Betracht gezogen. In der Literatur wird die Komplikationsrate als sehr gering angegeben. Zu den häufigsten Komplikationen zählen Bewegungseinschränkung, Osteosyntheseversagen sowie Über- oder Unterkorrektur.18,19 Aufgrund der Nähe zu den neurovaskulären Strukturen müssen diese bei der Osteotomie mit der oszillierenden Säge entsprechend mittels stumpfem Hohmanns geschützt werden. Bei Osteosyntheseversagen sind zumeist eine Spongiosaplastik und eine Doppelplattenosteosynthese notwendig.
Fallbeispiel
23-jähriger Patient mit wiederkehrenden Patellaluxationen und vermehrtem Valgus von ca. 6,5% (Abb. 6) und einer Trochleadysplasie
Geplant wurde eine lateral aufklappende Femurosteotomie (Abb. 7) mit offener Trochleaplastik und MPFL-Plastik. Bei der Umstellung kam es zu einer iatrogenen Verletzung der A. poplitea. Diese musste durch einen Gefäßchirurgen mit einem Venenbypass (Vena saphena magna) behandelt werden, zusätzlich wurden die Unterschenkelkompartimente gespalten (Abb. 8).
Abb. 8: Zustand nach iatrogener Verletzung der A. poplitea mit Venenbypass und Kompartimentspaltung
Diskussion
Wichtigste Voraussetzung für das Gelingen einer Patellofemoralstabilisierung ist eine entsprechende Planung, sowohl radiologisch als auch mit einer entsprechenden klinischen Untersuchung. Bei grenzwertigen radiologischen Pathologien ist es hilfreich, diese in den Kontext mit der klinischen Untersuchung zu stellen, insbesondere mit dem Grad der Instabilität. Wenn es zu einer Komplikation oder wiederkehrenden Instabilität kommt, ist es in der Regel notwendig, die ursprüngliche Anatomie und somit Stabilisierung der lateralen Seite wiederherzustellen (Verschluss des lateralen Retinaculums, Tuberositasrückversetzung).20 Gerade bei Osteotomien ist eine entsprechende Compliance des Patienten Voraussetzung, da hier ein strenges Nachbehandlungsschema mit Teilbelastung und/oder Limitierung der Beweglichkeit notwendig ist. Nach einem Revisionseingriff ist davon auszugehen, dass das funktionelle Ergebnis deutlich schlechter als das einer Primäroperation ist.
Literatur:
1 Schottle PB et al.: Anatomical reconstruction of the medial patellofemoral ligament using a free gracilis autograft. Arch Orthop Trauma Surg 2008; 128: 479-84 2 Caton J et al.: [Patella infera. Apropos of 128 cases]. Rev Chir Orthop Reparatrice Appar Mot 1982; 68: 317-25 3 Nelitz M et al.: Evaluation of trochlear dysplasia using MRI: correlation between the classification system of Dejour and objective parameters of trochlear dysplasia. Knee Surg Sports Traumatol Arthrosc 2014; 22: 120-7 4 Seitlinger G et al.: Tibial tubercle-posterior cruciate ligament distance: a new measurement to define the position of the tibial tubercle in patients with patellar dislocation. Am J Sports Med 2012; 40: 1119-25 5 Parikh SN, Wall EJ: Patellar fracture after medial patellofemoral ligament surgery: a report of five cases. J Bone Joint Surg Am 2011; 93: e97(91-8) 6 Tanaka MJ et al.: Complications of medial patellofemoral ligament reconstruction: common technical errors and factors for success: AAOS exhibit selection. J Bone Joint Surg Am 2012; 94: e87 7 Gesslein M et al.: Complications and failure of MPFL reconstruction with free tendon grafts in cases of patellofemoral instability. Technol Health Care 2015; 23: 659-66 8 Lorbach O et al.: Medial patellofemoral ligament reconstruction: impact of knee flexion angle during graft fixation on dynamic patellofemoral contact pressure-a biomechanical study. Arthroscopy 2018; 34: 1072-82 9 Zuo YX, Ma ZP: [Reconstruction of medial patellofemoral ligament with Tightrope button fixation on the femoral side for the treatment of traumatic patellar dislocation]. Zhongguo Gu Shang 2017; 30: 1039-42 10 Knapik DM et al.: Radiographic and clinical outcomes after tibial tubercle osteotomy for the treatment of patella alta: a systematic review and meta-analysis. Am J Sports Med 2022; 50: 2042-51 11 Stokes DJ et al.: Tibial tubercle osteotomy: indications, outcomes, and complications. Curr Rev Musculoskelet Med 2024; 17: 484-95 12 Feller JA: Distal realignment (tibial tuberosity transfer). Sports Med Arthrosc Rev 2012; 20: 152-61 13 Barth KA, Strickland SM: Surgical treatment of iatrogenic patella baja. Curr Rev Musculoskelet Med 2022; 15: 673-9 14 Leclerc JT et al.: Complications and outcomes of trochleoplasty for patellofemoral instability: a systematic review and meta-analysis of 1000 trochleoplasties. Orthop Traumatol Surg Res 2021; 107: 103035 15 Tompkins M, Arendt EA: Complications in patellofemoral surgery. Sports Med Arthrosc Rev 2012; 20: 187-93 16 Riedl G et al.: Comparable postoperative outcomes in patients treated with either open or arthroscopic trochleoplasty for patella dysplasia. Knee Surg Relat Res 2024; 36: 41 17 Carstensen SE et al.: Manipulation under anesthesia with lysis of adhesions is effective in arthrofibrosis after sulcus-deepening trochleoplasty: a prospective study. Orthop J Sports Med 2019; 7: 2325967119864868 18 Klasan A et al.: Promising results following derotational femoral osteotomy in patellofemoral instability with increased femoral anteversion: a systematic review on current indications, outcomes and complication rate. J Exp Orthop 2024; 11: e12032 19 Wang D et al.: Derotational distal femoral osteotomy improves subjective function and patellar tracking after medial patellofemoral ligament reconstruction in recurrent patellar dislocation patients with increased femoral anteversion: a systematic review and meta-analysis. Knee Surg Sports Traumatol Arthrosc 2024; 32: 151-66 20 Shah KN et al.: Lateral patellofemoral ligament: an anatomic study. Orthop J Sports Med 2017; 5: 2325967117741439
Das könnte Sie auch interessieren:
Schenkelhalsfrakturen bei Menschen mit Demenz
Patienten mit Hüftfraktur sollten zeitnah operiert werden, wenn es die Indikation zulässt – auch im Falle einer Demenz. Denn ein konservatives Vorgehen geht vor allem bei Kopf-Hals- ...
«Auch Patienten mit Demenz profitieren von einer chirurgischen Stabilisierung»
Patienten mit Hüftfraktur und einer leichten, mittelschweren oder schweren Demenz haben ein geringeres Risiko zu sterben, wenn sie operiert werden – vor allem wenn es sich um Kopf-Hals- ...
Management periprothetischer Frakturen am Kniegelenk
Mit steigenden Versorgungszahlen der Knieendoprothetik und dem höheren Lebensalter entsprechend der Alterspyramide nimmt auch die Zahl der periprothetischen Frakturen zu und stellt die ...