Ulkusabheilung: Prognoseabschätzung mit dem MAC-Score
Autor:
Dr. Dirk Thümmler
Leitender Arzt und Leiter Fuß-Team Zentrum für Bewegung
Gesundheitszentrum Fricktal, Spital Rheinfelden
E-Mail: dirk.thuemmler@gzf.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Wundheilungsstörungen sind beim diabetischen Fußsyndrom leider tägliche Routine, neue Läsionen können unvermittelt auftreten. Trotz Druckentlastung heilen aber manche Ulzera einfach nicht, auch wenn die Kollegen der Angiologie bescheinigen, dass eine Heilung nach ihrer Beurteilung möglich sein sollte. Die Arbeitsgruppe um Ferraresi hat eine neue Erklärung der Problematik aufgezeigt und einen einfach anzuwendenden Score entwickelt, der die Prognose einschätzen lässt.
Keypoints
-
Die pAVK führt als „big arterial disease“ (BAD) zu einer verminderten Durchblutung bis etwa auf Höhe des Mittelfußes. Sie ist nicht länger die Hauptursache der fehlenden Heilung. Die BAD ist behandelbar.
-
Unterhalb des Mittelfußes führt die „small arterial disease“ (SAD) zu einer kritischen Ischämie. Sie gilt neu als führender Faktor der ausbleibenden Heilung. Es gibt 3Stadien der SAD. Diese ist mit bisherigen etablierten Therapieverfahren nicht behandelbar.
-
Die SAD lässt sich mit einem neuen Score, dem „medial arterial calcification“(MAC)-Score, sehr leicht mit 2 konventionellen Röntgenbildern abschätzen.
-
Eine Angiografie des Fußes ist hierfür nicht notwendig.
Ohne Perfusion keine Heilung
Das diabetische Fußsyndrom hat eine multifaktorielle Ursache. Eine der wesentlichen Pathologien ist eine eingeschränkte Perfusion der unteren Extremität. Diese wurde bisher als periphere arterielle Verschlusskrankheit (pAVK) in Kombination mit einer Mikroangiopathie beschrieben. Die gleiche Pathologie findet sich oft auch bei chronisch niereninsuffizienten Patienten (Dialysepatienten).
Die pAVK ist gewöhnlich plaquebasiert und betrifft die großen bis zu den kleinen Arterien; sie ist nach der koronaren Gefäßerkrankung und dem Schlaganfall die dritthäufigste kardiovaskuläre Manifestation. Die klinischen Symptome reichen von Claudicatiosymptomatik bis zu der die chronischen Extremitäten bedrohenden Ischämie („chronic limb threatening ischemia“, CLTI) und schließen Patienten mit Ulzerationen, Ruheschmerz und Gangrän ein. Auffällig ist, dass die Erkrankung der zentralen und stammnahen Gefäße bis auf Sprunggelenkshöhe meist mit Nikotinabusus und Hypercholesterinämie assoziiert ist, wohingegen die der distalen Gefäßbeteiligung mit Diabetes mellitus (DM) und chronischer Nierenerkrankung (CKD) zusammenhängt.
Die Arbeitsgruppe um Ferraresi1–3 hat nun die Beobachtung gemacht, dass es wohl zwei unterschiedliche Erkrankungen sind, die wir getrennt voneinander betrachten müssen: Die „big arterial disease“ (BAD), welche die Gefäße betrifft, die bis an die großen Fußarterien (A.dorsalis pedis und Plantararterie) reichen, und eine weitere Erkrankung, die „small arterial disease“ (SAD), die am Fuß lokalisiert ist.
Die BAD führt durch die Plaques zu Stenosen und sie wird für das Verteilungsversagen, also den verminderten Blutzufluss in den Fuß und das Gewebe verantwortlich gemacht. Eine eingeschränkte Durchblutung zeigt sich in fehlenden Pulsen an der A.dorsalis pedis oder A.tibialis posterior (Tasten oder Doppler) oder an einem pathologisch verminderten Knöchel-Arm-Index. Sie lässt sich chirurgisch mittels Angioplastie (PTA-Verfahren) oder Bypass-Chirurgie oder endovaskulär behandeln und medikamentös mit Statinen oder Plättchenaggregationshemmern therapieren und kontrollieren. Diese BAD wird in diesem Beitrag nicht weiter thematisiert.
„Small arterial disease“ (SAD)
Neben der BAD gibt es nun eine weitere Erkrankung, die mit der kritischen Extremitätenischämie unabhängig und stark assoziiert ist, die „small arterial disease“ (SAD). Es findet sich eine lokale Überlappung der Versorgung von BAD und SAD auf Fußniveau. Das wichtigste arterielle Gefäß für die SAD ist eine plantare bogenförmige Gefäßarkade zwischen der A.dorsalis pedis und der lateralen plantaren Arterie. Die kleinen tarsalen, metatarsalen, digitalen und kalkanearen Endäste entspringen aus der plantaren Gefäßarkade und aus den drei Fußarterien; sie lassen sich angiografisch darstellen. Beispielhafte Angiografiebilder finden sich in den aufgeführten Literaturstellen.1–3 Die SAD führt zum Versagen der Endstrombahn und damit zu unzureichender Gewebeoxygenation.
Die SAD lässt sich – unabhängig von einer eventuell vorliegenden BAD – in drei Stadien einteilen:1,2
-
SAD-Score 0: offen (keine oder nur milde Beteiligung) mit einem guten Netzwerk von Vorfuß- und kalkanearen Gefäßen. Die bogenförmige Gefäßarkade ist erhalten.
-
SAD-Score 1: Stenosierung (oder mäßige Beteiligung), diffuse Einengung oder Rarefizierung der Vorfuß- oder kalkanearen Gefäße sowie der bogenförmigen Gefäßarkade.
-
SAD-Score 2: Verschluss (oder schwere Erkrankung): extreme Rarefizierung bis Fehlen der Arkade und der metatarsalen, digitalen und kalkanearen Arterien.
Eine relevante SAD führt zu schlechtem klinischem Outcome in Bezug auf Wundheilung, Heilungszeit, Extremitätenerhalt und Überleben. In der Studie von Ferraresi et al. mit 223 Patienten mit 259 CLTI-Füßen konnte dies für die oben genannten Kriterien signifikant nachgewiesen werden.3 Andere Studien kommen zu gleichen Ergebnissen.4–6
Nachteilig an der SAD-Einteilung ist die Abhängigkeit von angiografischen Untersuchungen: Die Auswertung ist höchst schwierig, es benötigt HD-Imaging und Kontrastmittelinjektionen bei meist schwerkranken Patienten. Bewegungsartefakte können zusätzlich die sowieso schon subjektive finale Auswertung stören.
Der „Medial arterial calcification“(MAC)-Score
Das wirklich Neue ist nun die Beurteilung der schon lange bekannten und bis dahin nur beobachteten „medial artery calcification“ (MAC). MAC tritt unabhängig von Atherosklerose auf und ist assoziiert mit Alter, Diabetes und chronischen Nierenerkrankungen. Sie betrifft die Arterien diffus und erscheint auf konventionellen Röntgenbildern als „railroad trucks“ an der Außenseite der Arterie. Bisher wurde, weil die Verkalkung außenseitig liegt, diese als „nicht obstruktiv“, sondern nur als wandversteifend mit Verminderung der Vasomotorik angesehen. Dabei weist der MAC prognostisch auf zukünftige kardiovaskuläre Ereignisse und Tod hin, sowohl bei Diabetikern als auch bei chronisch Nierenkranken. Insbesondere aber sind der MAC und ein erhöhter Ankle-Brachial-Index mit der klinischen Manifestation der CLTI wie mit Fußulzerationen, Gangrän und Amputation verbunden.
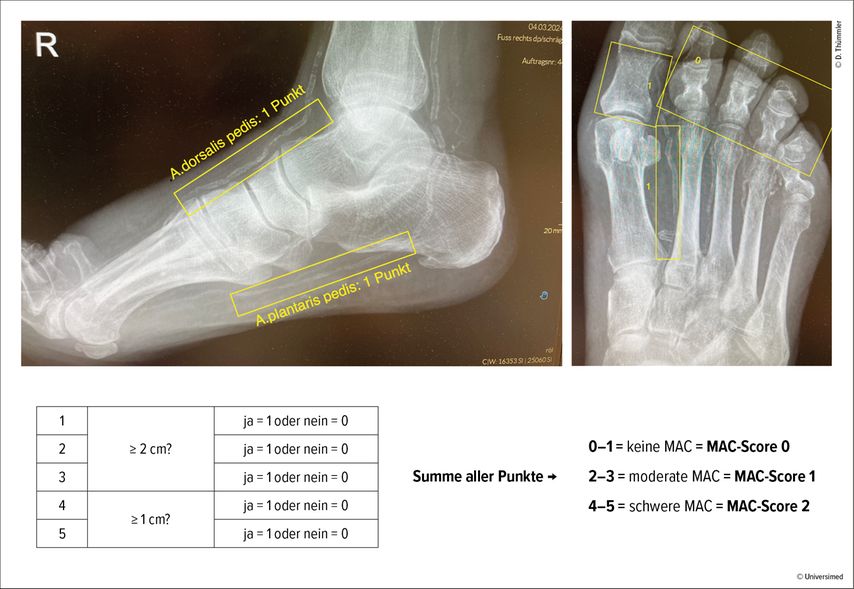
Ferraresi und seine Kollegen haben einen sehr einfach zu erhebenden MAC-Score entwickelt, der dem oben beschriebenen SAD-Score frappierend ähnelt, sowohl in der Erfassung der Schwere der Erkrankung als auch in der davon abzuleitenden Prognose.2,3 Dafür benötigt es lediglich konventionelle Röntgenaufnahmen des Fußes dorsoplantar und seitlich. Es werden 5 Gefäße beurteilt mit der einfachen Frage, ob sie sichtbar sind: und zwar die A.dorsalis pedis und die plantare Arterie im seitlichen Bild und die intermetatarsale Arterie zwischen 1. und 2. Strahl im dorsoplantaren Bild. Wenn diese jeweils auf 2cm Länge verkalkt sind, gibt es dafür jeweils einen Punkt. Es folgen noch eine digitale Arterie am Großzeh (medial oder lateral) und eine beliebige digitale Arterie an den anderen kleinen Zehen – wenn diese auf jeweils 1cm Länge verkalkt zur Darstellung kommen, so gibt es auch dafür je einen Punkt. Die Punkte werde addiert (Abb. 1):
-
0–1 Punkt: MAC-Score 0 (keine MAC)
-
2–3 Punkte:MAC-Score 1 (moderat)
-
4–5 Punkte: MAC-Score 2 (schwer)
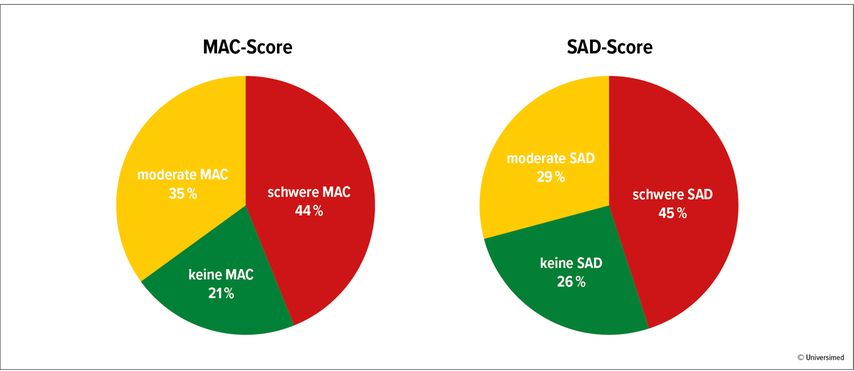
Diese Röntgenbeurteilung ist einfach durchzuführen und war hoch reproduzierbar zwischen unterschiedlichen Anwendern mit einem hohen Korrelationskoeffizienten (0,96). Die Sensitivität und Spezifität des MAC-Score, um einen SAD-Score vorauszusagen, waren mit 100% respektive 98,1% für SAD0 und SAD2 und mit 99,1% bzw. 92,7% für SAD-1 erstaunlich hoch (Abb. 2).
Abb. 2:Verteilung von MAC- und SAD-Score in einer Kohorte von 223 Patienten mit 259 CLTI-Gliedmaßen (nach Ferraresi et al. 2021)3
Somit lässt sich postulieren, dass es zur Prognoseabschätzung der Heilungspotenz eines diabetischen Fußes nur zwei Röntgenbilder benötigt; auf eine angiografische Untersuchung kann bei unauffälliger Dopplersonografie und guten Dopplerpulsen am Innenknöchel und Fußrücken verzichtet werden.
Beurteilung
In der Arbeit von Ferraresi et al. wurden die möglichen Endpunkte komplette Heilung, Extremitätenerhalt, Überleben, Freiheit von Majoramputationen und ungeplanten fußchirurgischen Interventionen und Re-do-Revaskularisationen untersucht.3 Unterschiede zwischen MAC-SAD-Gruppen 0 und 2 waren signifikant für alle Endpunkte, beim Vergleich der Gruppen MAC-SAD 0 und 1 sowie 1 und 2 waren sie signifikant für mehr als die Hälfte aller Endpunkte.
Für den Extremitätenerhalt wurden nach 24 Monaten für MAC-SAD0 96,4%, für MAC-SAD1 76,9% und für MAC-SAD2 74,5% angegeben. Ähnliche Zahlen finden sich bei den anderen Eckpunkten.
Der SAD-MAC-Score ist somit ein guter und einfach zu erhebender Prognoseindikator bei Patienten mit frustranen nicht heilenden diabetischen Wunden, um No-Option-Patienten zu erkennen und ggf. alternativen Therapien zuzuführen, für die sonst nur die Major-Amputation infrage kommt.
Schlussfolgerung
Patienten mit Diabetes und einer kritischen extremitätenbedrohenden Ischämie können entweder eine BAD, eine SAD oder die Kombination beider Entitäten aufweisen. Während die BAD gewöhnlich mit Bypass oder Angioplastie behandelbar ist, gilt die SAD als bisher unbehandelbare Krankheit, die schlussendlich zum Versagen der vaskulären Perfusion und damit zum Gewebeuntergang führt und das Schicksal der Extremität bestimmt – unabhängig von einer eventuell erfolgreichen proximalen Reperfusion einer BAD.
Perspektiven
Bisher galt die SAD als unheilbar. Die Methode des transversalen Tibiatransportes (TTT) könnte erstmals eine Option für diese Patienten darstellen (siehe hierzu den Artikel „Transversaler Tibiatransport: Option bei DFS mit schwerer ,small arterial disease‘?“).
Literatur:
1 Ferraresi R et al..: BAD transmission and SAD distribution: a new scenario for critical limb ischemia. J Cardiovasc Surg 2018; 59(5): 655-64 2 Ferraresi R et al.: BAD and SAD-MAC: a new scenario for CLTI. Expert analysis, Mar 04, 2021: American College of Cardiology, www.acc.org 3 Ferraresi R et al.: A novel scoring system for small artery disease and medial arterial calcification is strongly associated with major adverse limb events in patients with chronic limb-threatening ischemia. J Endovasc Ther 2021; 28(2): 194-207 4 Rashid H et al.: The impact of arterial pedal arch quality and angiosome revascularization on foot tissue loss healing and infrapopliteal bypass outcome. J Vasc Surg 2013; 57: 1219-26 5 Troisi N et al.: Impact of pedal arch patency on tissue loss and time to healing in diabetic patients with foot wounds undergoing infrainguinal endovascular revascularization. Korean J Radiol 2018; 19: 47-53 6 Meloni M et al.: Below-the-ankle arterial disease severely impairs the outcome of diabetic patients with ischemic foot ulcers. Diabetes Res Clin Pract 2019; 152: 9-15
Das könnte Sie auch interessieren:
«Die Hüfte war damals ein kaum verstandenes Gelenk»
Im Gespräch mit Leading Opinions Rheumatologie & Orthopädie erzählt Prof. Dr. med. Michael Dienst, München, nach seinem Vortrag am Hip-Symposium Bern 2026 von der Entwicklung der ...
Die Schulter im Sport
Die Schulter ermöglicht wie kein anderes Gelenk die Kombination aus maximaler Beweglichkeit und funktioneller Präzision – und ist gerade deshalb im Sport besonders verletzungsanfällig. ...
Handverletzungen im Sport
Im modernen Breitensport ist ein stetig steigender Aktivitätstrend zuverzeichnen, der jedoch mit einer Zunahme spezifischer Verletzungsmuster einhergeht.So entfallen mittlerweile bis zu ...