Bakterielle Vaginose
Dr. Jael Bosman
Wahlärztin für Gynäkologie und Geburthilfe
Mistelbach
E-Mail: ordination@jaelbosman.at
Web: www.jaelbosman.att
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Juckreiz im weiblichen Genitalbereich ist ein häufiges und oft stark beeinträchtigendes Symptom unterschiedlichster Ursachen. Diese dreiteilige Serie stellt drei Erkrankungen mit genitalem Juckreiz als Leitsymptom vor: Lichen sclerosus (Teil 1) , die bakterielle Vaginose (Teil 2) und die vaginale Atrophie (Teil 3) .
Die bakterielle Vaginose (BV) ist einerder häufigsten Gründe für eine akute Vorstellung in der gynäkologischen Praxis. „Häufig“ wegen einer hohen Prävalenz, aber eben bedauerlicherweise auch wegen recht häufigen Therapieversagens.
Chronisch-rezidivierende Verläufe sind somit keine Seltenheit und in Folge tritt des Öfteren eine beträchtliche Beeinträchtigung der sexuellen Aktivität auf. Es kommt zu Beziehungsproblemen, Verminderung der Belastbarkeit bis hin zur Manifestation einer Depression.
Während einer Schwangerschaft kann sich die BV durch Symptome wie vorzeitige Wehen, Zervixverkürzung oder einen vorzeitigen Blasensprung bemerkbar machen.1
Definition
Die BV ist gekennzeichnet durch stark erhöhte Bakterienzahlen (v.a Gardnerella-Spezies), eine hohe bakterielle Diversität an anaeroben und fakultativ anaeroben Bakterienarten sowie durch die Verdrängung potenziell protektiver Laktobazillen im Vaginalsekret.1 Man spricht aufgrund der ätiologischen Komplexität auch von einem „heterogenen vulvovaginalen Syndrom“.
Die chronisch-rezidivierende BV ist durch eine Häufigkeit von zumindest 3 Episoden pro Jahr definiert und kann auf eine Biofilm-bedingte Genese hinweisen.1
Symptomatik
Das charakteristische Symptom der BV ist der verstärkte, meist homogene vaginale Fluor. Der Ausfluss ist meist dünnflüssig, gräulich, oft vergesellschaftet mit einem fischigen Geruch (hervorgerufen durch ein Stoffwechselprodukt von anaeroben Bakterien, bekannt auch als Amingeruch).
Zusätzlich können diverse Irritationen im Intimbereich wie Jucken, Brennen, Rötung, Dyspareunie oder Dysurie auftreten.
Im Hinterkopf ist zu behalten, dass die Beschwerden in ihrer Intensität sehr unterschiedlich wahrgenommen werden. Es gibt immer wieder Frauen, welche die labordiagnostischen Kriterien einer BV erfüllen, aber symptomlos sind oder sich mit nicht typischen Symptomen wie Blutungsstörungen vorstellen. Eine gute Diagnostik ist somit von großer Bedeutung.
Diagnostik
Anamnestische Hinweise der Patientin führen häufig zu einer ersten Verdachtsdiagnose.
Die Diagnose erfolgt durch die Klinik und die Mikroskopie des Nativpräparates – man orientiert sich an den sog. Amsel-Kriterien:
-
grau-weißer, homogener Fluor
-
pH-Wert >4,5 (Norm zwischen 3,8 und 4,4)
-
positiver Amintest (Whiff-Test mit 10%iger KOH-Lösung) – Verstärkung des fischartigen Geruchs
-
Nachweis von Schlüsselzellen („clue cells“) bei mindestens 20% der Epithelzellen
Defintionsgemäß liegt eine BV vor, wenn 3 der 4 Merkmale zutreffen.
Die Nativmikroskopie ist ein wichtiges Mittel zur Abklärung bzw. Abgrenzung etwaiger Differenzialdiagnosen wie z.B. einer Trichominadenkolpitis, Vulvovaginalkandidose oder einer desquamativen Vaginitis. Molekulargenetische Verfahren haben aktuell noch keine klinische Relevanz.
Therapie
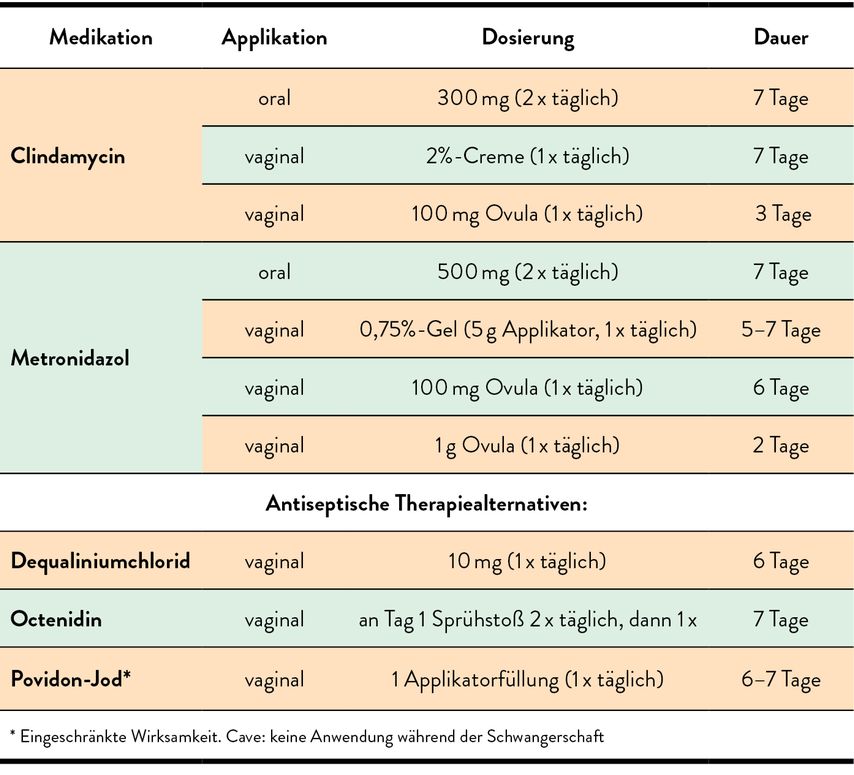
Metronidazol und Clindamycin gelten nach wie vor als Mittel der ersten Wahl. Mit der Aktualisierung der Leitlinie 2023 werden nun aber auch erstmalig Antiseptika empfohlen (Tab. 1).1
Bei chronisch-rezidivierenden Verläufen wird die Anwendung lokaler Antiseptika empfohlen oder eine Erhaltungstherapie mit Metronidazol gefolgt von vaginalen Probiotika. Eine Partnertherapie ist nicht grundsätzlich empfohlen, aber bei häufigen Rezidiven zumindest anzudenken.
Während einer Schwangerschaft wird primär Clindamycin empfohlen (gemäß dem Schema für nicht schwangere Frauen),2 alternativ können nun auch Antiseptika verwendet werden.1,2
Auch die Gabe von Metronidazol in der Schwangerschaft wird trotz Überschreitens der Plazentaschranke mittlerweile von der US-amerikanischen CDC gestattet.3
Prophylaxe
Aktive Aufklärung in den Praxen
Problematisch ist sicher die häufig inadäquate Selbstmedikation mit OTC(„over the counter“)-Arzneimitteln – also apothekenpflichtigen Arzneimitteln, die ohne ärztliches Rezept in der Apotheke gekauft werden können. Hier wäre eine Aufklärung sinnvoll und viele verschleppte Diagnosen und lange Therapien könnten vermieden werden.
Eine Beratung über eine adäquate vaginale Hygiene (Vermeidung von vaginalen Spülungen, übermäßiger Nutzung von vaginalen Produkten) ist ebenfalls empfehlenswert.
Und von Bedeutung ist auch die Erkenntnis, dass bei einer vorhandenen BV ein erhöhtes Übertragungsrisiko für andere Erreger besteht – (HIV, HSV-2, Trichomoniasis, Gonorrhö oder Chlamydia trachomatis). Das Risiko für sexuell übertragbare Infektionen ist somit bei Frauen mit BV also signifikant höher als bei Frauen ohne BV.4
Literatur:
S2k-AWMF Leitlinie der DGGG, OEGGG und SGGG 2023: Bakterielle Vaginose –konsensbasiertes Statement 2.S1; https://www.awmf.org/service/awmf-aktuell/bakterielle-vaginose ; zluetzt aufgerufen am 5. 11. 2024
Subtil D et al.: Early clindamycin for bacterial vaginosis in pregnancy (PREMEVA): a multicentre, double-blind, randomised controlled trial. Lancet 2018; 392(10160): 2171-9
Piper JM et al.: Prenatal use of metronidazole and birth defects: no association. Obstetrics and Gynecology 1993; 82(3): 348-52
Sheehy O et al.: The use of metronidazole during pregnancy: a review of evidence. Curr Drug Saf 2015; 10(2): 170-9
Sewankambo N et al.: HIV-1 infection associated with abnormal vaginal flora morphology and bacterial vaginosis. Lancet 1997; 350(9077): 546-50
Das könnte Sie auch interessieren:
Lichen sclerosus
Juckreiz im weiblichen Genitalbereich ist ein häufiges und oft stark beeinträchtigendes Symptom unterschiedlichster Ursachen. Diese dreiteilige Serie stellt drei Erkrankungen mit ...
Vulvovaginale Atrophie
Juckreiz im weiblichen Genitalbereich ist ein häufiges und oft stark beeinträchtigendes Symptom unterschiedlichster Ursachen. Diese dreiteilige Serie stellt drei Erkrankungen mit ...
Behandlung von Insomnie
Als State-of-the-Art-Behandlung der Schlafstörung Insomnie gilt die kognitive Verhaltenstherapie für Insomnie (KVT-I). Erst wenn durch die Behandlung mit KVT-I keine ausreichende ...