Diabetes und Hypertonie
Bericht:
Claudia Benetti
Medizinjournalistin
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Behandlung von Bluthochdruck gehört zusammen mit der Blutzuckereinstellung, der Optimierung der Lipidwerte und der Wahl eines Antidiabetikums mit kardiorenalem Nutzen zur Basistherapie des Typ-2-Diabetes.1 Prof. Dr. med. Peter Wiesli, Chefarzt Innere Medizin am Kantonsspital Frauenfeld, erläuterte am FOMF Diabetes Update Refresher einige Besonderheiten in der Hypertonietherapie bei Diabetikern.
Zwischen Diabetes und Bluthochdruck bestehen Wechselwirkungen. So haben Personen mit einer Hypertonie ein 2- bis 4-fach erhöhtes Diabetesrisiko und solche mit einer Hypertonie und einem Typ-2-Diabetes (T2D) ein 2- bis 4-fach erhöhtes kardiovaskuläres Risiko. T2D-Betroffene haben ausserdem oft eine isolierte systolische Hypertonie, weisen häufiger eine Orthostase und eine Niereninsuffizienz auf, sind häufiger therapieresistent und das nächtliche Dipping ist weniger ausgeprägt.
Der Nutzen einer antihypertensiven Behandlung bei T2D ist unbestritten. Sie reduziert die Sterblichkeit, das Risiko für kardiovaskuläre Erkrankungen, Schlaganfall, Herz- und Niereninsuffizienz sowie für mikrovaskuäre Komplikationen wie die Retinopathie oder Albuminurie.2
Die beiden europäischen Fachgesellschaften ESC (European Society of Cardiology) und ESH (European Society of Hypertension) haben in ihren Guidelines die Blutdruck(BD)-Grenzwerte für Patient:innen mit T2D folgendermassen definiert: Als normal gilt bei Praxismessung ein Wert <140/90mmHg, bei Selbstmessung <135/85mmHg und in der 24-Stunden-BD-Messung ein medianer Wert von <130/80mmHg.3 Als Zielwerte empfehlen ESC und ESH auch für Diabetesbetroffene einen BD von 120–140mmHg systolisch und 70–80mmHg diastolisch.4
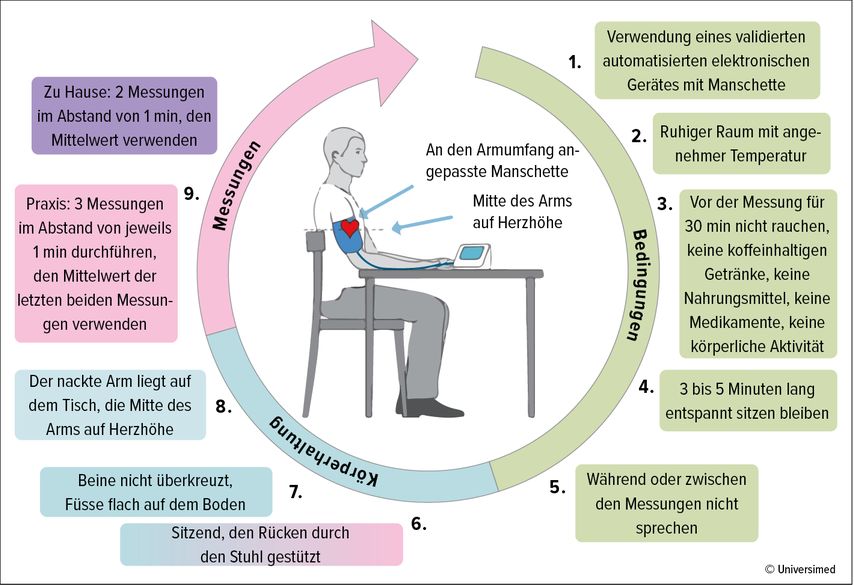
Da nur ein korrekt gemessener BD aussagekräftig ist, hat die ESH in ihren Leitlinien von 2023 zusammengefasst, welche Punkte für eine standardisierte BD-Messung beachtet werden müssen.4 Das von der ESH vorgeschlagene und in Abbildung 1 dargestellte Prozedere ist aufwendiger, als es wohl in den meisten Praxen Usus ist.
Abb. 1: Voraussetzungen für eine gute Blutdruckmessung in der Arztpraxis oder zu Hause (adaptiert nach Mancia et al. 2023)4
Kombinationstherapie gleich von Beginn an
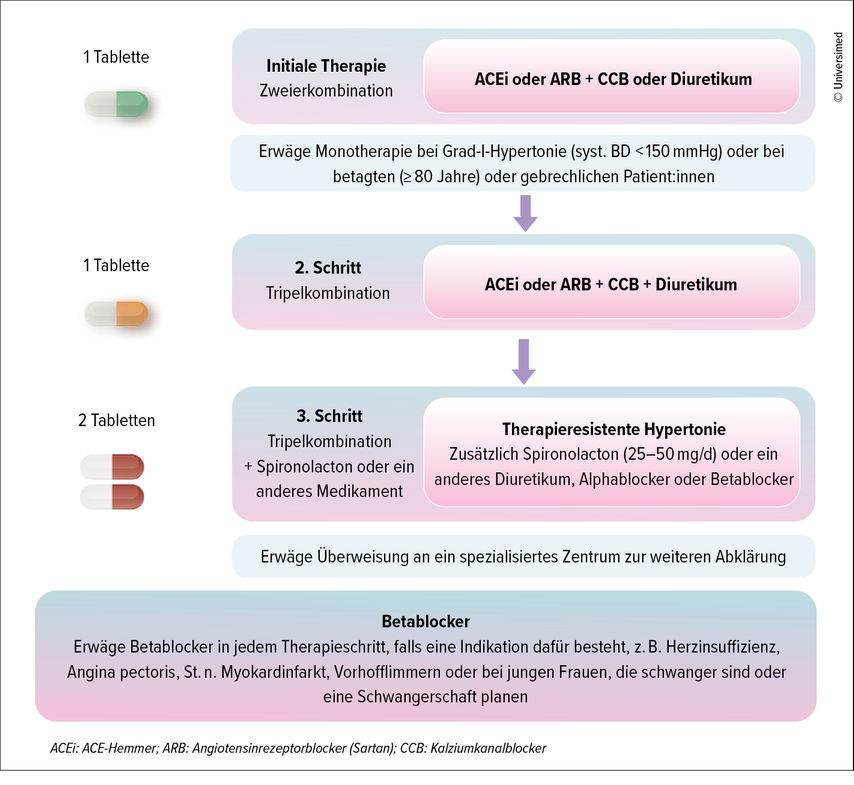
«Anders als in der Diabetesbehandlung wird bei der Hypertonie nicht mit einer Monotherapie, sondern gleich mit einer Zweierkombination gestartet», erklärte Wiesli. Die initiale Therapie besteht aus einem ACE-Hemmer (ACEi) oder Sartan (Angiotensinrezeptorblocker, ARB) kombiniert mit einem Kalziumkanalblocker (CCB) oder einem Diuretikum (Abb. 2). «Die Monotherapie mit einem ACEi oder ARB kann erwogen werden, wenn der BD nur leicht erhöht ist», so der Referent. «Auch bei >80-Jährigen oder bei gebrechlichen Patient:innen ist eine Monotherapie sinnvoll.»
Abb. 2: Empfehlungen der ESC und ESH zur Behandlung der arteriellen Hypertonie (adaptiert nach Williams B et al. 2018)3
Nach dem Start mit einem ACEi oder ARB sollten nach zwei bis vier Wochen das Kreatinin und das Kalium kontrolliert und gegebenenfalls die Medikamentendosis angepasst werden.5 Bei einem Kreatininanstieg von <30% und einem normalen Kaliumwert kann die Therapie fortgesetzt und die Dosis bei Bedarf gesteigert werden. Liegt eine Hyperkaliämie vor (z.B. bei hospitalisierten Patient:innen), muss die Dosis des ACEi resp. ARB reduziert oder die Einnahme ganz gestoppt und auf die Kaliumzufuhr geachtet werden. Allenfalls müssen weitere Massnahmen in Erwägung gezogen werden. Beträgt der Kreatininanstieg >30%, muss überlegt werden, ob eine akute Niereninsuffizienz vorliegt und wodurch sie verursacht wird. Die häufigsten Ursachen sind ein Volumendefizit und Medikamente wie Diuretika und NSAR. Auch an eine Nierenarterienstenose muss in dieser Situation immer gedacht werden.
Welche Zweierkombination wählen?
«Grundsätzlich spielt es keine Rolle, mit welcher Kombination die antihypertensive Therapie begonnen wird», sagte Wiesli. In einer Studie hat die Behandlung mit ACEi plus CCB leicht besser abgeschnitten als andere Kombinationen.6 Ausserdem hat die Kombination ACEi plus CCB den Vorteil, dass sie stoffwechselneutral ist. Dies gilt auch für ARB, während sich Betablocker und Diuretika eher ungünstig auf den Stoffwechsel auswirken und mit einem leicht erhöhten Diabetesrisiko assoziiert sind.7 «Es gibt aber natürlich auch Situationen, zum Beispiel bei Ödemen, in denen die Kombination ACEi plus Diuretikum sinnvoll und zu favorisieren ist», betonte der Referent.
Diabetiker brauchen häufig mehrere Substanzen
Kann mit einer Zweierkombination der BD nicht genügend gesenkt werden, ist der nächste Schritt eine Tripeltherapie mit ACEi oder ARB plus CCB plus Diuretikum (Abb.2). Fixkombinationen mit nur einer Tablette sind in der Hypertoniebehandlung anders als in der Diabetestherapie bereits etabliert. Die Therapie mit einer Fixkombination in einer einzigen Tablette verbessert im Vergleich zur Behandlung mit den gleichen Substanzen in mehreren Tabletten die Compliance und wirkt sich dadurch positiv auf das kardiovaskuläre Risiko und die Gesamtmortalität aus.8 «Generell braucht es bei Patient:innen mit T2D häufig mehrere Substanzen, um den Ziel-BD zu erreichen», so Wiesli. Im Schnitt sind in dieser Population zwei bis drei antihypertensiv wirkende Substanzen notwendig, um den BD genügend senken zu können.9
Medikamente am Morgen oder am Abend einnehmen?
Wegen des bei Diabetes oft fehlenden Dippings in der Nacht und weil kardiovaskuläre Ereignisse oft in den Morgenstunden auftreten, wenn der BD ansteigt, plädierten einige Experten für die Einnahme der Antihypertensiva am Abend. «Diese Ansicht ist jedoch überholt», sagte Wiesli. Laut einer Studie mit rund 21100 Patienten spielt es keine Rolle, wann die BD-senkenden Medikamente eingenommen werden.10 Die ESH schreibt deshalb in ihren Richtlinien, wichtiger als der Zeitpunkt der Einnahme sei, dass den Patienten Medikamente verschrieben würden, die den BD über 24 Stunden effektiv kontrollieren.4 «Da viele Patient:innen ihre Medikamente morgens am zuverlässigsten einnehmen, ist dieser Zeitpunkt für die lang wirksamen Blutdruckmedikamente sicher sinnvoll», so der Referent. Eine Gabe am Abend kann jedoch in ausgewählten Situationen, etwa bei hohen BD-Werten in der Nacht, angezeigt sein. Bei einem Glaukom raten die Leitlinien von einer abendlichen Einnahme von Antihypertensiva ab, weil sich niedrige BD-Werte in der Nacht negativ auf den Visus auswirken könnten.4
Was tun bei Therapieresistenz?
Wird der Ziel-BD auch mit drei Substanzen nicht oder nur knapp erreicht, muss nach den Ursachen gesucht werden.11 Infrage kommen z.B. eine Pseudoresistenz, ein ungünstiger Lebensstil (zu hoher Salz- oder Alkoholkonsum, zu wenig Bewegung, Übergewicht), eine Schlafapnoe, bestimmte Medikamente (v.a. Steroide, NSAR), eine sekundäre Hypertonie (z.B. eine renal-parenchymatöse, renovaskuläre oder endokrine Hypertonie) oder eine schlechte Compliance. «Gerade die Compliance spielt bei Therapieresistenz immer eine grosse Rolle», betonte Wiesli. Wird bei Personen, die trotz ausgebauter antihypertensiver Therapie BD-Werte >140/90mmHg haben, die Tabletteneinnahme kontrolliert, normalisiert sich der BD bei einem Drittel, bei einem weiteren Drittel verbessert er sich etwas und beim letzten Drittel bleibt er unverändert.12 «Die Daten legen den Schluss nahe, dass mit einer Tripeltherapie in etwa 90% der Fälle ein Zielwert von 120–140/70–80mmHg erreicht werden kann und nur in 5% tatsächlich eine Therapieresistenz vorliegt sind», so Wiesli.
Tripeltherapie «plus»
Sind eine Pseudoresistenz und Ursachen für eine mögliche sekundäre Hypertonie ausgeschlossen, muss zusätzlich zur Tripelfixkombination eine zweite Tablette verschrieben werden. «Eine exzellente Wirkung hat Spironolacton in einer niedrigen Dosis von 25–50mg/d», sagte Wiesli. Bei Männern ist aufgrund des Gynäkomastierisikos allerdings Zurückhaltung geboten. Alternativen sind ein Thiazid oder ein Schleifendiuretikum. Auch Eplerenon und Amilorid können eingesetzt werden. Je nach Situation sind zudem ein Beta- oder ein Alphablocker indiziert (Abb.2). «Bei Typ-2-Diabetes sind Betablocker aufgrund der fehlenden Stoffwechselneutralität nicht die erste Wahl, sie können und sollen aber verschrieben werden, wenn es dafür einen guten Grund gibt», betonte der Referent. Betablocker sind beispielsweise indiziert bei Herzinsuffizienz mit reduzierter Ejektionsfraktion (HFrEF), Myokardinfarkt, tachykardem Vorhofflimmern sowie bei jungen Frauen, die schwanger sind oder eine Schwangerschaft planen.
Quelle:
FOMF Diabetes Update Refresher, 9. bis 12. November 2023, Zürich
Literatur:
1 American Diabetes Association: Diabetes Care 2022; 45: S1 2 Emdin CA et al.: JAMA 2015; 313: 603-15 3 Williams B et al.: Eur Heart J 2018; 39: 3021-104 4 Mancia G et al.: J Hypertens 2023; 41: 1874-2071 5 Rossing P et al.: Kidney Int 2022; 102: 1-127 6 Jamerson K et al.: N Engl J Med 2008; 359: 2417-28 7 Elliott WJ et al.: Lancet 2007; 369: 201-7 8 Schmieder RE et al.: Hypertension 2023; 80: 1127-35 9 Bakris G et al.: Am J Med 2004: 116 (Suppl 5A): 30S-8S 10 Stergiou G et al.: J Hypertens 2022; 40: 1847-58 11Lauder L et al.: Eur Heart J 2023; 44: 2066-77 12Bertholet N et al.: J Clin Hypertens 2000; 2: 258-62
Das könnte Sie auch interessieren:
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...
Neue Studiendaten zu Typ-2-Diabetes und Lebensstil
Dass gesunde Ernährung und Bewegung das Diabetesrisiko sowie verschiedene Risiken von Patienten mit Diabetes senken, ist seit Langem bekannt. Und das Detailwissen zur Bedeutung von ...
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...