Histologische Phänotypisierung der eosinophilen Ösophagitis
Autor:
Alexis Heil
Étudiant en 3e année de Master en médecine
École de médecine
Faculté de biologie et de médecine
Université de Lausanne
E-Mail: alexis.heil@unil.ch
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Eine kürzlich in den «International Archives of Allergy and Immunology» veröffentlichte Studie untersuchte die Unterschiede zwischen Patienten mit eosinophiler Ösophagitis (EoE), deren Erkrankung lokal begrenzt ist, und Patienten mit ausgedehnter Erkrankung.1 In dieser Schweizer Kohortenstudie zur EoE (Swiss Eosinophilic Esophagitis Cohort Study) wurden die Merkmale der Patienten und ihrer Erkrankungen in Bezug auf die histologische Lokalisation der Erkrankung im Verlauf der Speiseröhre (proximal, distal oder ausgedehnt) analysiert. Die proximal lokalisierte Erkrankung ist selten und scheint sich auf eine eigene Weise zu manifestieren, die mit einer weniger schweren Erkrankung und einem günstigeren Verlauf einhergeht.
Keypoints
-
Die eosinophile Ösophagitis (EoE) kann histologisch in proximale, distale und ausgedehnte Erkrankungen unterteilt werden.
-
Der isolierte Befall des proximalen Abschnitts ist bei der EoE selten und betrifft weniger als 10% der Patienten.
-
Betroffene mit dieser Lokalisation scheinen unter einer weniger schweren Form der Erkrankung mit einem günstigeren Verlauf zu leiden.
Die eosinophile Ösophagitis (EoE) ist eine Entzündung der Speiseröhre, die durch eine hohe Infiltration von Eosinophilen gekennzeichnet ist. Zu den Symptomen gehören Schluckbeschwerden, ein Gefühl des Steckenbleibens von Nahrung in der Speiseröhre sowie Schmerzen hinter dem Brustbein. Die Diagnose, die auf dem Nachweis einer ösophagealen Eosinophilie von mindestens 15 Eosinophilen pro «high-power field» (HPF) beruht,2 kann aufgrund der ungleichmässigen Verteilung des Befalls im Verlauf der Speiseröhre zu falsch negativen Ergebnissen führen.3–5 Die Leitlinien empfehlen Mehrfachbiopsien auf zwei oder mehr Höhen der Speiseröhre, um die Sensitivität zu verbessern.6–8 Die Phänotypisierung der EoE ist nach wie vor unbefriedigend. Die Früherkennung von Risikopatienten ist entscheidend, insbesondere aufgrund der Schwere der Ösophagusstenose.9 Die derzeitigen Therapieoptionen zeigen keine nachgewiesenen antifibrotischen Wirkungen.10
Ziel unserer Studie1 war es, die Häufigkeit von proximalen und distalen Lokalisationen im Verhältnis zur ausgedehnten Erkrankung zu bestimmen, wobei der Schwerpunkt auf der proximalen Erkrankung liegt, und zu verstehen, wie sich die Verteilung der Eosinophilen auf das klinische Bild und den Verlauf der Erkrankung auswirkt, insbesondere auf das Risiko für die Bildung einer Stenose.
Methoden1
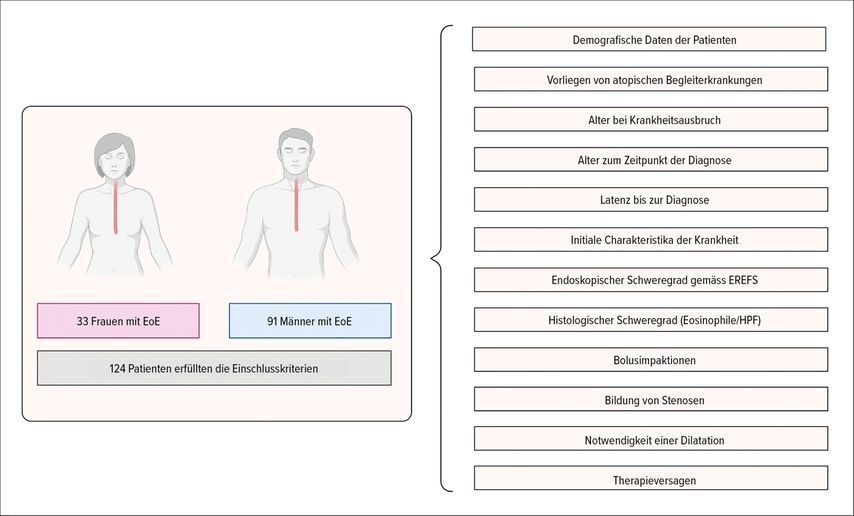
Die Einschlusskriterien wurden anhand genauer Daten zum Krankheitsbeginn, zur Diagnose, zum klinischen Bild und zum Verlauf der EoE definiert. Es wurde eine strenge Methodik angewendet, bei der proximale und distale Biopsien in zwei separaten Fläschchen verwendet wurden. Ausschlusskriterien waren das Vorliegen anderer Erkrankungen, die mit einer ösophagealen Eosinophilie in Zusammenhang stehen, nicht IgE-vermittelter Erkrankungen und das Vorliegen von Stenosen der Speiseröhre zu Beginn der Studie. Der Schweregrad der Erkrankung wurde mit einer visuellen Analogskala für die Symptome, anhand des EREFS-Scores zur Beurteilung des Vorliegens von Ödemen, Ringen, Exsudaten, Furchen und Stenosen bei der endoskopischen Untersuchung sowie anhand der maximalen Eosinophilenzahl pro HPF in der Histologie beurteilt. Die überwachten Komplikationen umfassten Bolusimpaktionen, die Bildung von Stenosen, die Notwendigkeit einer Ösophagusdilatation sowie das Therapieversagen, das als Anpassung der Behandlung aufgrund von anhaltender Krankheitsaktivität definiert war (Abb. 1).
Abb. 1: Studienmethode (erstellt mit BioRender.com; modifiziert nach Heil A et al. 2024)1
Die Studienteilnehmer wurden entsprechend der Verteilung der Eosinophilen im Ösophagus in die folgenden drei vorgegebenen Kategorien eingeteilt:
-
lokal begrenzte proximale Erkrankung: ≥15Eos/HPF im proximalen Ösophagus, <15Eos/HPF im distalen Ösophagus,
-
lokal begrenzte distale Erkrankung: <15Eos/HPF im proximalen Ösophagus, ≥15Eos/HPF im distalen Ösophagus,
-
ausgedehnte Erkrankung (proximal und distal): ≥15Eos/HPF im proximalen Ösophagus, ≥15Eos/HPF im distalen Ösophagus.
Ergebnisse1
Patientenmerkmale
Während der Studiendauer von 2,5 Jahren wurden insgesamt 355 Nachuntersuchungen durchgeführt. Das mediane Alter zum Zeitpunkt der Diagnose der überwiegend männlichen Studienteilnehmer lag bei 35 Jahren und die mediane Dauer der vorbestehenden Symptome bei 66,5 Monaten. Etwa ein Fünftel der Teilnehmer gab in der Familienanamnese eine EoE an, und mehr als drei Viertel wiesen atopische Begleiterkrankungen auf. Die meisten hatten bereits zu Studienbeginn Symptome, hauptsächlich eine Dysphagie.
Krankheitslokalisation
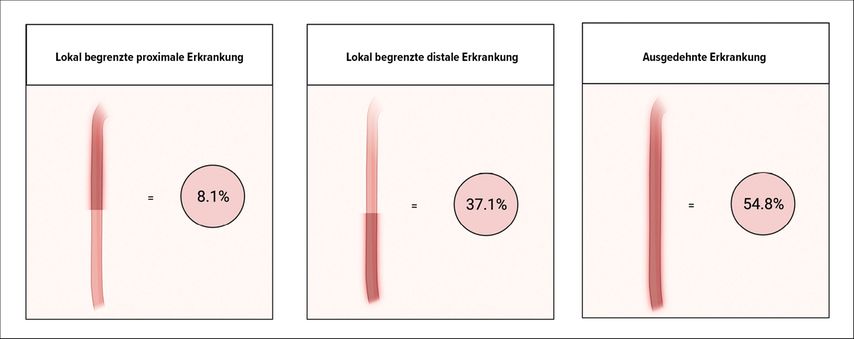
Von den 124 eingeschlossenen Patienten hatten 8,1% eine lokal begrenzte proximale Erkrankung, 37,1% eine lokal begrenzte distale Erkrankung und 54,8% eine ausgedehnte Erkrankung (proximal und distal). Die Patienten mit einer lokal begrenzten proximalen Erkrankung waren überwiegend Frauen (80%) – ein signifikanter Unterschied zu den Patienten mit lokal begrenzter distaler oder ausgedehnter Erkrankung. Es bestanden keine signifikanten Unterschiede zwischen den drei Gruppen in Bezug auf andere Merkmale wie Rauchen, Alter bei Ausbruch der Erkrankung, Alter zum Zeitpunkt der Diagnose, Zeit bis zur Diagnose, EoE in der Familie oder atopische Begleiterkrankungen (Abb. 2).
Abb. 2: Prävalenz der verschiedenen Krankheitslokalisationen in der Studie (erstellt mit BioRender.com; modifiziert nach Heil A et al. 2024)1
Krankheitsaktivität
Die Patienten mit lokal begrenzter proximaler oder distaler Erkrankung wurden mit den Patienten mit ausgedehnter Erkrankung hinsichtlich der klinischen, endoskopischen und histologischen Krankheitsaktivität zu Beginn der Studie verglichen. Die Selbsteinschätzung der Symptome auf einer Skala von 0 bis 10 zeigte sowohl für die letzten 24 Stunden als auch für die letzten 7 Tage stärkere Symptome bei distaler oder ausgedehnter Erkrankung im Vergleich zu proximaler Erkrankung. Das klinische Bild war jedoch in allen drei Gruppen vergleichbar, wobei Dysphagie das häufigste Symptom war.
Zwischen den drei Gruppen wurden signifikante Unterschiede in Bezug auf die endoskopische Krankheitsaktivität beobachtet. Bei Patienten mit proximaler oder distaler Erkrankung war diese gemäss dem EREFS-Score insgesamt weniger ausgeprägt als bei Patienten mit ausgedehnter Erkrankung. Ausserdem war die histologische Gesamtaktivität, die auf einer Skala von 0 bis 10 bewertet wurde, bei Patienten mit lokal begrenzter Erkrankung signifikant schwächer als bei Patienten mit ausgedehnter Erkrankung.
Therapiemodalitäten
Während der Nachbeobachtung wurde die überwiegende Zahl der Patienten mit topischen Steroiden behandelt, gefolgt von der mit Protonenpumpenhemmern (PPI) behandelten Gruppe und schliesslich von den Patienten, die eine Eliminationsdiät einhielten. Es bestand kein signifikanter Unterschied zwischen proximalen, distalen und ausgedehnten Erkrankungen in Bezug auf die Behandlungsmodalitäten.
Krankheitsverlauf
Bei fast zwei Dritteln der 124 in die Studie einbezogenen Patienten traten Komplikationen auf. Bei einem kleinen Prozentsatz traten Bolusobstruktionen auf, ein Drittel benötigte eine Dilatation und bei über der Hälfte war die Behandlung erfolglos. Die Einzelanalyse der Patienten ergab, dass bei Patienten mit proximaler Erkrankung seltener eine Dilatation erforderlich war als bei solchen mit distaler Erkrankung. Insgesamt traten bei proximaler Erkrankung weniger Komplikationen auf als bei ausgedehnter Erkrankung. Die Analyse der einzelnen Nachbeobachtungstermine ergab bei proximaler Erkrankung signifikant weniger Komplikationen als bei ausgedehnter Erkrankung. Darüber hinaus wurden bei proximaler Erkrankung weniger Dilatationen vorgenommen als bei distaler Erkrankung.
Schlussfolgerungen
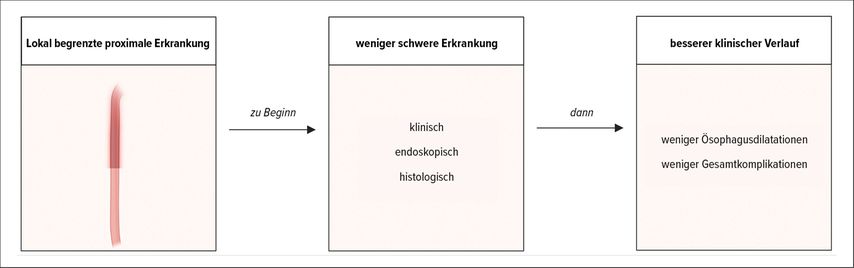
In dieser Studie untersuchten wir die Prävalenz von lokal begrenzter proximaler, lokal begrenzter distaler und ausgedehnter eosinophiler Ösophagitis sowie den Einfluss der Verteilung der Eosinophilen auf das klinische Bild, die Behandlung und den Verlauf der Erkrankung. Die wichtigsten Ergebnisse ihrer Analyse (Abb. 3):
-
Eine lokal begrenzte proximale Erkrankung ist selten, und die meisten Patienten weisen eine distale oder ausgedehnte Erkrankung auf.
-
Die lokal begrenzte proximale Erkrankung ist anfänglich mit einem geringeren klinischen, endoskopischen und histologischen Schweregrad verbunden.
-
Die lokal begrenzte proximale Erkrankung ist auch mit einem besseren weiteren Verlauf verbunden.
Abb. 3: Schlussfolgerungen der Studie zur lokal begrenzten proximalen Erkrankung (erstellt mit BioRender.com; modifiziert nach Heil A et al. 2024)1
Zusammenfassend ist festzustellen, dass bei einer Untergruppe von Patienten eine lokal begrenzte proximale Erkrankung zu beobachten ist, die mit einer weniger schweren Erkrankung und einem günstigeren klinischen Verlauf einhergeht. Diese Patienten weisen einen eigenen Phänotyp auf. Um den günstigeren Verlauf der lokal begrenzten proximalen eosinophilen Ösophagitis zu bestätigen, sind grössere Studien mit einer längeren Nachbeobachtungszeit erforderlich.
Literatur:
1 Heil A et al.: Histological phenotyping in eosinophilic esophagitis: localized proximal disease is infrequent but associated with less severe disease and better disease outcome. Int Arch Allergy Immunol 2024; 185: 63-72 2 Lucendo AJ et al.: Guidelines on eosinophilic esophagitis: evidence-based statements and recommendations for diagnosis and management in children and adults. United Eur Gastroenterol J 2017; 5: 335-58 3 Dellon ES et al.: Distribution and variability of esophageal eosinophilia in patients undergoing upper endoscopy. Mod Pathol 2015; 28: 383-90 4 Collins MH: Histopathologic features of eosinophilic esophagitis. Gastrointest Endosc Clin N Am 2008; 18: 59-71 5 Odze RD: Pathology of eosinophilic esophagitis: what the clinician needs to know. Am J Gastroenterol 2009; 104: 485-90 6 Gonsalves N et al.: Histopathologic variability and endoscopic correlates in adults with eosinophilic esophagitis. Gastrointest Endosc 2006; 64: 313-9 7 Dellon ES et al.: Updated international consensus diagnostic criteria for eosinophilic esophagitis: proceedings of the AGREE conference. Gastroenterol 2018; 155: 1022-33 8 Liacouras CA et al.: Eosinophilic esophagitis: updated consensus recommendations for children and adults. J Allergy Clin Immunol 2011; 128: 3-20 9 Hirano I et al.: Endoscopic assessment of the oesophageal features of eosinophilic oesophagitis: validation of a novel classification and grading system. Gut 2013; 62: 489-95 10 Greuter T et al.: Diagnostic and therapeutic long-term management of eosinophilic esophagitis– current concepts and perspectives for steroid use. Clin Transl Gastroenterol 2018; 9: e212