Insulingabe einmal wöchentlich vs. einmal täglich – wie sicher und effizient ist Insulin icodec vs. Insulin glargin?
Autorin:
Assoz. Prof. PD Dr. Julia K. Mader
Universitätsklinik für Innere Medizin,
Klinische Abteilung für Endokrinologie und Diabetologie,
Medizinische Universität Graz
E-Mail: julia.madermedunigraz.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Basalinsulin wird üblicherweise ein- bis zweimal täglich injiziert. Eine Reduktion der Applikationsfrequenz würde von einem Großteil der Patienten bevorzugt werden. Bei Insulin icodec, einem in klinischer Testung befindlichen neuen Basalinsulinanalogon, konnte durch Azetylierung eine verlängerte Halbwertszeit erreicht werden, welche eine Gabe einmal wöchentlich ermöglicht.
Keypoints
-
Die Basalinsulingabe einmal wöchentlich ist sicher hinsichtlich des Erreichens glykämischer Ziele ohne vermehrtes Auftreten von Hypoglykämien.
-
Im klinischen Alltag könnte ein Insulin, das einmal in der Woche verabreicht wird, eine Alternative zur bisher täglichen Insulinapplikation sein.
-
Die Gabe einmal wöchentlich könnte den Aufwand für die Betroffenen minimieren und zu einer erhöhten Compliance führen.
Insulin ist ein effizientes Mittel, um den Blutzucker zu senken und die Blutzuckerziele zu erreichen. Bei Typ-1-Diabetes und in einigen Fällen anderer Diabetesformen ist eine intensivierte Insulintherapie notwendig. Da es relativ schwierig sein kann, eine adäquate Insulindosis für den individuellen Patienten zu finden, und durch den damit verbundenen Aufwand werden die angestrebten Therapieziele oft nicht erreicht. Eine Befragung von Personen mit Typ-2-Diabetes ergab, dass Therapien mit reduzierter Injektionsfrequenz (einmal wöchentlich gegenüber einer Gabe einmal täglich bei GLP-1-Rezeptor-Agonisten) präferiert werden.
Ein verzögerter Beginn einer Insulintherapie bei Typ-2-Diabetes resultiert jedoch in einer schlechten glykämischen Kontrolle des Patienten. Durch lang wirksame Basalinsuline, die eine sichere und effiziente glykämische Kontrolle ermöglichen, werden Therapiekonzepte vereinfacht. Dadurch erhöhen sich die Therapiezufriedenheit, die Adhärenz, die glykämische Kontrolle sowie die Lebensqualität der betroffenen Patienten. Vor allem Formulierungen, welche nur eine Insulingabe einmal wöchentlich erforderlich machen, könntendamit zu großen Erleichterungen und Verbesserungen führen. Dies könnte insbesondere bei Personen, die auf Insulingaben vergessen bzw. diese nicht selbstständig durchführen können (geriatrische Patienten), auch das Management in der Betreuung erleichtern.
Neues Basalinsulinanalogon einmal wöchentlich im klinischen Test
Anforderungen an ein Basalinsulin einmal wöchentlich sind die stabile Wirksamkeit über die Dauer der sieben Tage sowie kein Auftreten eines erhöhten Hypoglykämierisikos nach der Verabreichung, da bei der Gabe ja der Insulinbedarf für eine gesamte Woche auf einmal injiziert wird. Durch die Einführung einer starken, reversiblen Albuminbindung bei reduzierter Affinität zum Insulinrezeptor, um die Insulin-Clearance zu reduzieren, wurden geeignete Eigenschaften für ein solches Insulin – Insulin icodec – geschaffen. Insulin icodec bildet ein zirkulierendes, albumingebundenes Depot, das primär inaktiv ist. Aus diesem Depot wird Insulin langsam, jedoch stetig freigesetzt und aktiviert die Insulinrezeptoren. Dadurch ist eine lange Halbwertszeit gegeben, die für eine Applikation einmal wöchentlich geeignet ist. In pharmakologischen Untersuchungen wurde eine Halbwertszeit von 196 Stunden gemessen.
Bisherige Studien zu Insulin icodec zeigten, dass mit jeder wöchentlichen Gabe der Pool des an das Albumbin gebundenen Insulin icodec langsam zunimmt, bis ein „steady state“ nach 3–4 Wochen erreicht ist. Zum Zeitpunkt des „steady state“ ist die vollständige glukosesenkende Wirksamkeit erreicht und die Insulin-Clearance entspricht der injizierten Insulindosis. Durch eine langsame, kontinuierliche Freisetzung von Insulin icodec aus dem inaktiven, albumingebundenen Depot entsteht der lang anhaltende Effekt über den genannten Zeitraum von sieben Tagen hinweg.
Studie: Dosisfindung, Wirksamkeit und Sicherheit von Insulin icodec
Praxistipp
Menschen mit Typ-2-Diabetes präferieren Therapien mit einer reduzierten Injektionsfrequenz.In einer rezenten Phase-II-Studie wurden nun der glukosesenkende Effekt und das Sicherheitsprofil bei Personen mit insulinnaivem Typ-2-Diabetes von Insulin icodec mit Insulin glargin U100 verglichen. In dieser Studie wurden 205 insulinnaive Personen mit Typ-2-Diabetes untersucht. Folgende Kriterien mussten erfüllt sein, um an der Studie teilzunehmen: HbA1c 7–10% unter Behandlung mit Metformin mit oder ohne DPP-4-Hemmer oder SGLT2-Hemmer. Es erfolgte die randomisierte Zuteilung zu vier verschiedenen Behandlungsgruppen. Dabei wurden drei verschiedene Titrationsalgorithmen für Insulin icodec getestet und einer klassischen Titration von Insulin glargin U100 gegenübergestellt. Es wurde auf Nüchternblutzuckerzielwerte von 80–130mg/dl (4,4–7,2mmol/l) titriert. Bei Insulin glargin U100 erfolgte eine tägliche Titration um ±4IE/Tag. Bei Insulin icodec erfolgte die Titration wöchentlich und es gab die drei folgenden Titrationsschemata je Gruppenzuteilung: A (80–130mg/dl; 4,4–7,2mmol/l, ±21IE/Woche), B (80–130mg/dl; 4,4–7,2mmol/l, ±28IE/Woche; wichtigste Vergleichsgruppe zu IGlar U100) oder C (70–108mg/dl; 3,9–6,0 ±28IE/Woche). Verblindetes kontinuierliches Glukosemonitoring wurde mittels des Dexcom G6 während der zweiwöchigen Screeningphase und der 16-wöchigen Behandlungsphase durchgeführt. In einer Post-hoc-Analyse wurde auch die Erreichung der glykämischen Ziele basierend auf kontinuierlicher Glukosemessung über die 16-wöchige Behandlungsphase ausgewertet. Dabei lag ein besonderer Fokus auf der Zeit im (70–180mg/dl; 3,9–10,0mmol/l), über (>180mg/dl; >10,0 mmol/l) und unter (<70mg/dl; <3,9mmol/l) dem Zielbereich (TIR, TAR, TBR) sowie der glykämischen Variabilität gemessen als Variationskoeffizient (CV%). Der primäre Endpunkt dieser Analyse war die Zeit im Zielbereich (TIR) in den Wochen 15 und 16.
Glykämische Ziele werden nach sieben Wochen erreicht
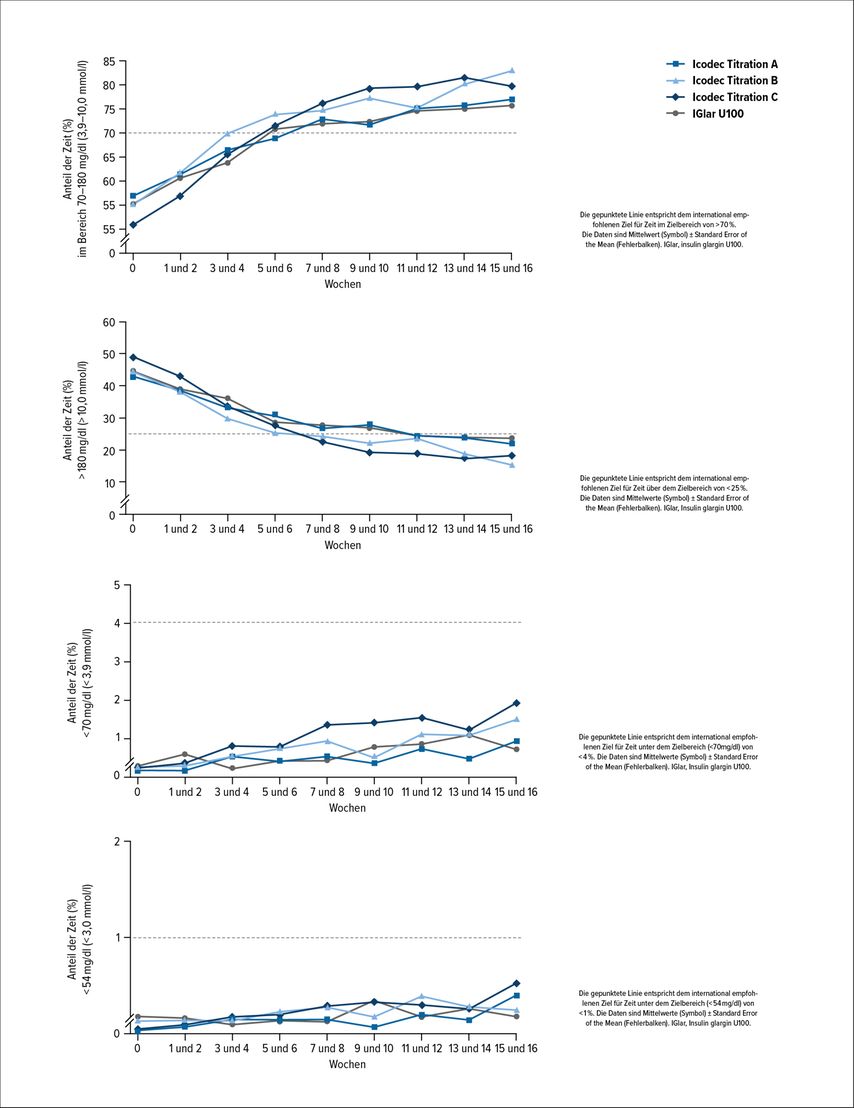
Während der Studie zeigte sich ein Anstieg der Zeit im Zielbereich auf >70% ab Woche 7–8, die Zeit über dem Zielbereich reduzierte sich <25% ab den Wochen 11–12 in allen untersuchten Gruppen (Abb. 1). Außerdem kam es zu einer Reduktion der Zeit in der Hypoglykämie: Die Zeiten unter den Zielbereichen erfüllten die Kriterien des ATTD-Konsenus (Abb. 1). Die TBR<70mg/dl (<3,9 mmol/l) und die TBR<54mg/dl (<3,0 mmol/l) lagen bei <4% respektive bei <1%.
Abb. 1:a) Verlauf der Zeit im Zielbereich (70–180mg/dl) über 16 Wochen. b) Zeit über dem Zielbereich (>180mg/dl) über 16 Wochen. c) Zeit unter dem Zielbereich (<70mg/dl) über 16 Wochen. d) Zeit unter dem Zielbereich (<54mg/dl) über 16 Wochen
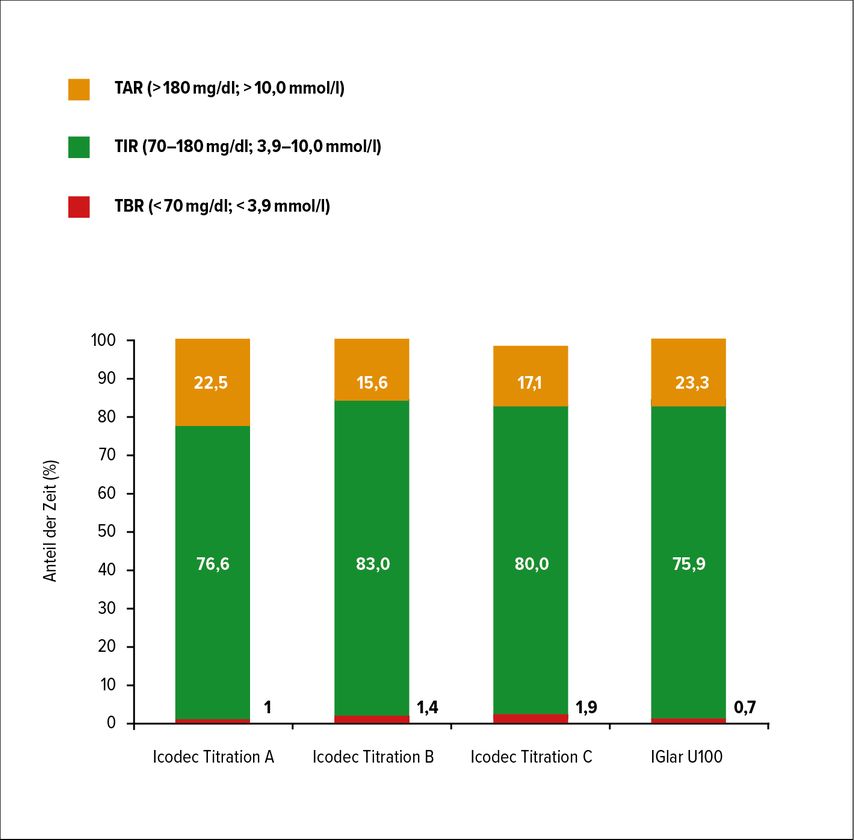
In den Wochen 15–16 erreichten 63,3% (Titration A), 80,0% (Titration B), 66,0% (Titration C) sowie 64,0% (Insulin glargin U100) der Patienten das kombinierte Kriterium für Zeit im Zielbereich und Zeit unter dem Zielbereich (<70mg/dl; <3,9mmol/l). Die Zeit im Zielbereich lag in den jeweiligen Gruppen bei 76,6% (Titration A), 83,0% (Titration B), 80,0% (Titration C) sowie 75,9% (Insulin glargin U100) (Abb. 2). Die glykämische Variabilität stieg über die Zeit leicht an, blieb jedoch <36% in allen vier Gruppen.
Während der 16-wöchigen Behandlung zeigte sich kein relevanter Unterschied hinsichtlich der Zeit im Zielbereich sowie der Zeit unter dem Zielbereich (<54mg/dl; <3,0mmol/l) zwischen den drei Titrationsgruppen für Insulin icodec und Insulin glargin U100 bei Personen mit Typ-2-Diabetes. Diese Daten bestätigen die Sicherheit und Effizienz von einmal wöchentlicher Gabe von Insulin icodec.
Literatur:
bei der Verfasserin
Das könnte Sie auch interessieren:
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...
Neue Studiendaten zu Typ-2-Diabetes und Lebensstil
Dass gesunde Ernährung und Bewegung das Diabetesrisiko sowie verschiedene Risiken von Patienten mit Diabetes senken, ist seit Langem bekannt. Und das Detailwissen zur Bedeutung von ...
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...