Computertomografie vs. Koronarangiografie: morphologische Diagnostik
Autor*innen:
Dr. Christina Kronberger
Priv.-Doz. Dr. Andreas Kammerlander
Universitätsklinik für Innere Medizin II
Abteilung für Kardiologie
Medizinische Universität Wien
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Computertomografie der Herzkranzgefäße (Herz-CT) hat in den letzten Jahren zunehmend an Bedeutung bei der Diagnostik der koronaren Herzkrankheit gewonnen. Im Gegensatz zu Belastungstests, wie der Ergometrie oder Szintigrafie, kann mittels Herz-CT wie mit keiner anderen Methode das Ausmaß von Koronarplaques beurteilt werden. Die größte Stärke der Herz-CT liegt im sicheren Ausschluss einer relevanten KHK.
Keypoints
-
Die Herz-CT ist eine schnelle, breit verfügbare und strahlenarme Untersuchung.
-
Die Herz-CT hat eine hohe Aussagekraft hinsichtlich KHK-Ausschluss.
-
Starke Verkalkungen stellen ein Problem bei der Lumenbeurteilung dar, sind aber für den interventionellen Kardiologen von großer Bedeutung.
-
Die CAD-RADS-2.0-Klassifikation gibt den Schweregrad einer KHK in der Herz-CT an und sollte jedem Kardiologen ein Begriff werden.
Die Computertomografie (CT) gehört zu den am häufigsten durchgeführten bildgebenden Verfahren in der Medizin. Die CT ist ein auf Röntgenstrahlen basierendes Schnittbildverfahren. Mithilfe einer rotierenden Röntgenröhre werden die darzustellenden Strukturen aus verschiedenen Richtungen abgebildet, sodass aus zweidimensionalen Bildern dreidimensionale Datensätze errechnet werden können.
Lange Zeit konnte das Herz aufgrund der ständigen Bewegung nicht adäquat mittels CT beurteilt werden. Ab den 2000er-Jahren mit der breiten Verfügbarkeit von 64-Zeilen-Geräten konnte eine ausreichende Qualität zur Beurteilung von Herzkranzgefäßen erreicht und das CT großflächig eingesetzt werden.
Grundlagen der CT der Koronargefäße
Bei der Herz-CT handelt es sich um eine CT-Angiografie der Koronargefäße mit Iod-haltigem Kontrastmittel. Im Unterschied zu einer normalen CT-Untersuchung wird ein Elektrokardiogramm (EKG) angelegt, damit die Aufnahmen mit dem Herzschlag synchronisiert werden können und eine ausreichend hohe Bildqualität erzielt wird (EKG-Gating). Hiermit konnte auch die Strahlendosis deutlich veringert werden. Grundsätzlich stehen zwei Verfahren der EKG-Synchronisierung zur Verfügung: das retrospektive EKG-Gating und die prospektive EKG-Triggerung.
Bei der prospektiven EKG-Triggerung erfolgt die Aufnahme des Herzvolumens zu einer a priori (prospektiv) festgelegten Herzzyklusphase – meist in der Enddiastole. Der Vorteil liegt in der niedrigen Strahlendosis und der schnellen Akquisitionszeit. Die zweite Möglichkeit ist das retrospektive EKG-Gating. Hierbei wird das Herzvolumen durch eine Spiralabtastung über den gesamten Herzzyklus erfasst und dem EKG nach dem CT-Scan retrospektiv zugeordnet. Der Vorteil dieser Methode ist die Möglichkeit der nachträglichen Auswahl der Herzzyklusphase für die Bildrekonstruktion, da der gesamte Herzzyklus zur Beurteilung der Koronararterien herangezogen werden kann. Des Weiteren können zusätzliche Informationen wie Herzvolumina, die Wandbewegung des Myokards sowie die funktionelle Darstellung der Herzklappen ausgewertet werden. Der Nachteil des retrospektiven EKG-Gatings ist die höhere Strahlendosis der Untersuchung im Vergleich zur prospektiven Aufnahmetechnik. In den letzten Jahren konnte jedoch die Strahlenexposition auch beim retrospektiven EKG-Gating signifikantgesenkt werden.
Strahlendosis
Für die Herz-CT werden Röntgenstrahlen eingesetzt und daher ist die Untersuchung mit einer bestimmten Strahlendosis verbunden. Mit den derzeit modernsten Scannern kann in einer Vielzahl von Fällen eine Strahlendosis um 1 mSv erreicht werden. Bei den bisherigen 64-Zeilen-CT-Geräten war häufig mit einer Strahlendosis zwischen 10 und 20 mSv zu rechnen. Zum Vergleich liegt beispielsweise die Strahlenbelastung bei einem Transatlantikflug von Wien nach New York bei ca. 0,1mSv und die durchschnittliche Strahlendosis durch natürliche Strahlenquellen beträgt ca. 2,8mSv pro Einwohnerin/Einwohner und Jahr.
Im Gegensatz zur Herz-CT ist bei der Herzkatheteruntersuchung (=Koronarangiografie) die Strahlenbelastung sehr variabel und unter anderem abhängig von der Anzahl der benötigten Aufnahmen (in etwa 2–5mSv).
Klinische Anwendungen
Diagnostik der KHK
Die KHK stellt eine der häufigsten Todesursachen in Österreich und weltweit dar. Aufgrund der langsamen Progression der Erkrankung bis zu einem kardiovaskulären Ereignis, wie einem Myokardinfarkt, ist eine frühzeitige Diagnose von immenser Bedeutung. Die diagnostischen Möglichkeiten waren lange Zeit auf die Anamnese und auf einen nachgeschalteten Funktionstest beschränkt. Das Problematische an einer – noch so guten – Belastungsuntersuchung, wie Ergometrie, Stress-Echokardiografie, Stress-Magnetresonanztomografie, Szintigrafie, ist, dass eine KHK auch bei negativem Ergebnis nicht ausgeschlossen werden kann. Diese Tests zielen auf den Nachweis von Ischämie ab, können aber Plaques nicht detektieren, die zu keiner großen Minderversorgung eines epikardialen Gefäßes führen. In den letzten Jahrzehnten wurde allerdings mehr und mehr klar, dass nicht nur das Ausmaß einer Verengung der Herzkranzgefäße, sondern auch nichtstenosierende Plaques mit einem Risiko für kardiovaskuläre Ereignisse einhergehen. Die große Stärke der Herz-CT liegt aufgrund des hohen negativ prädiktiven Wertes von bis zu 98% im sicheren und schnellen Ausschluss einer KHK, während der positiv prädiktive Wert von Qualität und Setting abhängig ist. Sowohl stenosierende als auch nichtstenosierende Plaques lassen sich damit gut darstellen. Die Herz-CT stellt damit den Goldstandard der nichtinvasiven KHK-Diagnostik dar und ist Mittel der Wahl bei Patienten mit niedriger Vortestwahrscheinlichkeit für eine stenosierende KHK. In den aktuellen Leitlinien der Europäischen Kardiologischen Gesellschaft (ESC) findet sich hierzu eine klare Klasse-I-Empfehlung.1
CAD-RADS-2.0-Klassifikation
Mithilfe des CAD-RADS (Coronary Artery Disease Reporting and Data System) soll eine standardisierte Beurteilung von Koronarstenosen ermöglicht werden, ähnlich dem BI-RADS-System bei der Mammografie. Der Stenoseschweregrad der am stärksten betroffenen Läsion wird von Grad 0 bis 5 angegeben:
-
CAD-RADS 0: keine sichtbare Stenose
(0%) -
CAD-RADS 1: minimale Stenose
(1–24%) -
CAD-RADS 2: milde Stenose
(25–49%) -
CAD-RADS 3: moderate Stenose
(50–69%) -
CAD-RADS 4: schwere Stenose
(70–99%) -
CAD-RADS 5: totaler Gefäßverschluss
(100%)
Die Klassifikation basiert auf großen Studien und hilft beim weiteren Patientenmanagement. Die CAD-RADS-Klassifikation sollte daher jedem Kardiologen/jeder Kardiologin ein Begriff sein, da sie sich in jedem Herz-CT-Befund finden sollte.
Aus der Graduierung ergeben sich Empfehlungen zur weiterführenden Diagnostik. So ist bei Grad 0 kein weiteres Vorgehen notwendig, bei Grad 1 und 2 sollten eine kardiovaskuläre Risikofaktorenoptimierung und präventive Pharmakotherapie etabliert werden, Grad 3 erfordert eine funktionelle Testung zusätzlich zur aggressiven Risikofaktorenoptimierung und präventiven Pharmakotherapie, Grad 4 und 5 sollten schließlich mittels Herzkatheter näher abgeklärt werden und es sollten wiederum eine engmaschige Risikofaktorenoptimierung und präventive Pharmakotherapie erfolgen.
Eine Weiterentwicklung des 2016 entwickelten Modells ist die 2022 publizierte CAD-RADS-2.0-Klassifikation (Tab.1).2 In der 2022 upgedateten Version CAD-RADS 2.0 wird zusätzlich die Plaquelast quantifiziert, graduiert von P1 bis P4 (mild, moderat, schwer, extensiv). Beispiele für eine Befundung nach dem CAD-RADS-2.0-Schema sind in Abbildung 1 und 2 ersichtlich.
Tab. 1: Klassifikation des Stenosegrades nach CAD-RADS-2.0-Schema und empfohlenes weiteres Prozedere (modifiziert nach Cury RC et al. 2022)2
Abb. 1: CAD-RADS 1/P2 – Befund mit minimaler Stenose (1–24 %; *) und moderater Plaquelast (P2) der linken Koronararterie (A) sowie des Ramus circumflexus (B)
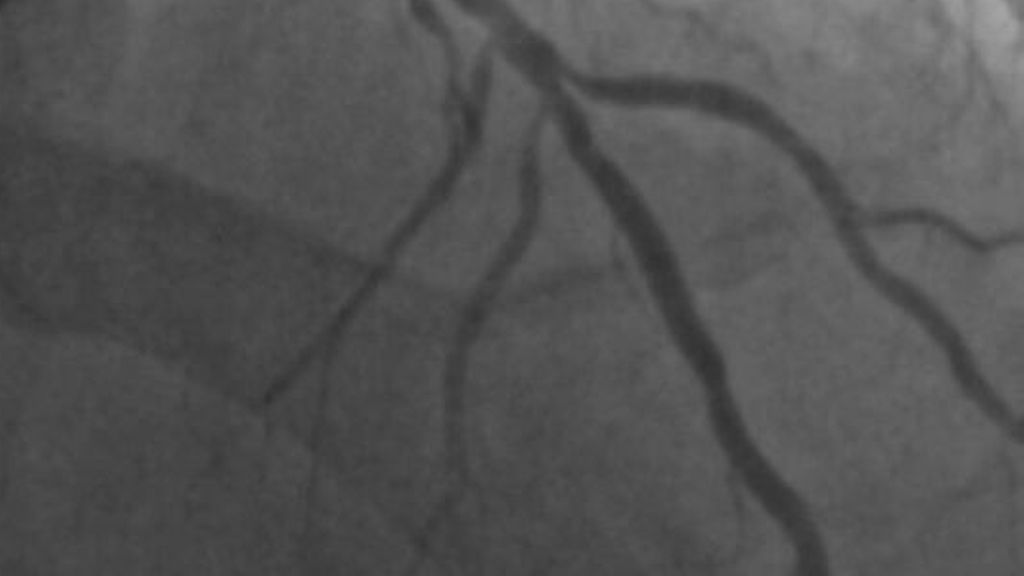
Abb. 2: (A) CAD-RADS 4/P3 – hochgradige Stenose (70–99%) der proximalen und mittleren LAD sowie des 1. Diagonalastes (*) mit hoher Plaquelast (verkalkte und gemischte Plaques). (B) Koronarangiografie desselben Patienten. Die hochgradige Stenose kann invasiv bestätigt werden und wird danach mittels Drug-Eluting Stent versorgt. Auffallend ist, dass die Plaquelast in der CT deutlich besser beurteilt werden kann als in der Koronarangiografie
Kalziumscoring
Von dem amerikanischen Kardiologen Arthur Agatston wurde 1990 ein nach ihm benanntes Scoring-Modell entwickelt, mittels dessen Verkalkungen an den Koronargefäßen quantifiziert werden können.4 Der dabei ermittelte Score ergibt sich aus der Gesamtfläche an Verkalkungen, wobei alle Schichten addiert werden, und einem Gewichtungsfaktor, der von der Röntgenabschwächung in Hounsfield-Einheiten (HU) abhängt. Ein Agatston-Score von 0 bedeutet somit keine Verkalkung. Häufig wird folgende Einteilung vorgenommen: Werte von 1 bis 10 entsprechen einer minimalen, von 11 bis 100 einer leichten, von 101 bis 400 einer mäßigen Verkalkung und Werte darüber entsprechen einer schweren Verkalkung. Geschlechts- und altersspezifische Perzentilenangaben helfen darüber hinaus bei der Interpretation des Wertes.
Der Zusammenhang des Agatston-Scores mit dem Risiko für Herz-Kreislauf-Erkrankungen ist in zahlreichen Studien gut belegt. Lange Zeit galt ein Agatston-Score von 0 als gleichbedeutend mit einem Ausschluss einer KHK. Neuere Studien zeigen jedoch, dass bei einem geringen Teil an Patienten hochgradige Stenosen auch ohne Kalk auftreten können und somit eine CT-Angiografie durch die Bestimmung des Agatston-Scores nicht ersetzt werden kann.
Die Quantifizierung der Verkalkung mittels Agatston-Score erlebte in den letzten Jahren eine Renaissance bei der Beurteilung von „Low-flow,low-gradient“-Aortenklappenstenosen, wobei ein höherer Score eine höhere Wahrscheinlichkeit für das Vorliegen einer signifikanten Stenose anzeigt.5
Komplexe Anatomie
Eine nicht alltägliche, aber sehr nützliche Fragestellung in Bezug auf die Herz-CT ist die komplexe Koronaranatomie. Teilweise können mittels Herzkatheter abnorm abgehende Herzkrankgefäße oder deren Verlauf nicht sicher darstellt werden. Ebenso kann beim Aufsuchen von Koronarbypässen die Herz-CT sehr nützlich sein.
Planung von Eingriffen
Nicht nur die Diagnostik, sondern auch die Planung von komplexen Herzkathetereingriffen oder operativen Eingriffen beruht heute auf der nichtinvasiven CT-Bildgebung. Die Herz-CT ist beispielsweise für die Planung einer Transkatheter-Aortenklappen-Implantation (TAVI) bei Aortenklappenstenose unabdingbar.
Waren bisher der Ausschluss einer KHK und die „Ersparnis“ einer invasiven Herzkatheteruntersuchung das primäre Einsatzgebiet der Herz-CT, so zeigen zahlreiche Publikationen, dass mit den dreidimensionalen Daten der Herz-CT auch eine bessere Planung und Durchführung eines Herzkathetereingriffs möglich sind.
In manchen Zentren wird zum Beispiel eine Herz-CT den meisten elektiven Koronarangiografien vorgeschaltet und die Auswahl an benötigten Kathetern und die Größe sowie die Länge der Stents werden schon im Vorfeld darauf abgestimmt. Auch kann zum Beispiel bei einer Stenose des rechten Herzkranzgefäßes und unauffälligem linkem Koronarsystem auf die Intubation des linken Hauptstammes verzichtet werden, was zu einem schnelleren Ablauf der Untersuchung und einem geringeren Risiko für den Patienten führt.
Morphologische Diagnostik: Herz-CT vs. Herzkatheter?
Beim akuten Infarkt ist natürlich ein Herzkatheter unverzichtbar und sollte durch keine Untersuchung verzögert werden, da mittels Herzkatheter eine unmittelbare Intervention möglich ist. In vielen anderen klinischen Szenarien hat die Herz-CT jedoch mittlerweile den Status als Mittel der ersten Wahl erlangt.
In der rein morphologische Diagnostik hat die Herz-CT einige Vorteile gegenüber dem Herzkatheter. Insbesondere Plaques, die das Lumen nicht einengen, können mittels Herz-CT detektiert werden. Die Plaque-Last im CT, unabhängig vom Stenosegrad, könnte in Zukunft die sekundärpräventiven Maßnahmen maßgeblich steuern.
Für die Beurteilung der Stenose selbst ist der Herzkatheter der Goldstandard und erlaubt auch eine invasive Austestung (etwa „fractional flow reserve“, FFR). Auch gibt es einige Konstellationen, in denen die Herz-CT wenig Sinn macht, etwa bei stark ausgeprägter Arrhythmie oder Tachykardie, da hier keine suffiziente Bildqualität erzielt werden kann. Ebenso ist bei hoher Vortestwahrscheinlichkeit für starke Verkalkungen (etwa ausgeprägte periphere arterielle Verschlusskrankheit) die Herz-CT suboptimal, da bei zu starkem Kalk das Koronarlumen nicht beurteilt werden kann.
Die letzten Jahre haben allerdings gezeigt, dass die Herz-CT und der Herzkatheter nicht in Konkurrenz zueinander stehen, sondern einander ergänzende Methoden sind. Die große Herausforderung für die kardiovaskuläre Medizin ist, die Synergien beider Methoden optimal einzusetzen. Mit der CAD-RADS-2.0-Klassifikation gibt es nun eine einheitliche Befundung der Herz-CT, mit dem der behandelnde Arzt/die behandelnde Ärztin die weiteren diagnostischen und therapeutischen Schritte, basierend auf der aktuellen Evidenzlage, einleiten kann.
Was bringt die Zukunft?
Eine der vielversprechendsten Zukunftsaussichten ist die nun auch in Österreich schon vorhandene photonenzählende Computertomografie (Photon-Counting-CT). Die vor Kurzem zur Marktreife gebrachte Photon-Counting-CT wird in Fachkreisen als der nächste große Schritt in der CT-Bildgebung gesehen – durchaus zu Recht. Zum einen liefert sie eine noch höhere räumliche Auflösung, dadurch werden detailliertere Aufnahmen möglich. Zum anderen lässt sich durch die genauere Zuordnung der Photonen die benötigte Strahlung deutlich reduzieren und ein rauschärmeres Bild erzeugen. Der dritte große Vorteil liegt in der parallel verfügbaren Spektralinformation, die zum Beispiel Rückschlüsse auf die Durchblutung eines Gewebes oder auf Kontrastmittelkonzentrationen zulässt. Schließlich kann man zukünftig die Gabe von Kontrastmitteln deutlich reduzieren, weil die Photon-Counting-CTs mit wesentlich geringeren Mengen auskommen. Möglich macht dies ein winziger, nur stecknadelkopfgroßer Cadmiumtellurid-Einkristall (CdTe) in dem Gerät. Der Kristall hat die Eigenschaft, einzelne Röntgenstrahlen direkt in elektrische Impulse umzuwandeln. Die konventionellen Detektoren wandeln die Röntgenstrahlung zuerst in Licht und dann mittels Fotodioden in ein elektrisches Signal um.
Literatur:
1 Knuuti J et al.: 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J 2020; 41(3): 407-77 2 Cury RC et al.: CAD-RADS™ 2.0 - 2022 Coronary artery disease-reporting and data system: An expert consensus document of the Society of Cardiovascular Computed Tomography (SCCT), the American College of Cardiology (ACC), the American College of Radiology (ACR), and the North America Society of Cardiovascular Imaging (NASCI). JACC Cardiovasc Imaging 2022; 15(11): 1974-2001 3 Fihn SD et al.: 2012 ACCF/AHA/ACP/AATS/PCNA/SCAI/STS Guideline for the diagnosis and management of patients with stable ischemic heart disease: A report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines, and the American College of Physicians, American Association for Thoracic Surgery, Preventive Cardiovascular Nurses Association, Society for Cardiovascular Angiography and Interventions, and Society of Thoracic Surgeons. J Am Coll Cardiol 2012; 60(24): e44-e164 4 Agatston AS et al.: Quantification of coronary artery calcium using ultrafast computed tomography. J Am Coll Cardiol 1990; 15(4): 827-32 5 Vahanian A et al.: 2021 ESC/EACTS Guidelines for the management of valvular heart disease. Eur Heart J 2022; 43(7): 561-6
Das könnte Sie auch interessieren:
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...
Inclisiran bei Patienten mit Statinintoleranz wirksam und sicher
Eine Analyse statinintoleranter Patienten aus dem Phase III Studienprogramm ORION zeigt, dass Inclisiran die LDL-Cholesterinspiegel kardiovaskulärer Hochrisikopatienten, die kein Statin ...





