Der hs-cTn-0/1h-Algorithmus zur raschen Diagnostik des Myokardinfarkts: Tipps und Tricks zur optimalen Anwendung
Autoren:
Dr. med. Luca Koechlin1,2
Dr. med. Pedro Lopez-Ayala1
Dr. med. Jasper Boeddinghaus1
Prof. Dr. med. Christian Müller1
1 Cardiovascular Research Institute Basel (CRIB) und Klinik für Kardiologie
Universitätsspital Basel
2 Klinik für Herzchirurgie
Universitätsspital Basel
E-Mail: luca.koechlin@usb.ch
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die rasche und korrekte Diagnosestellung bei Patient*innen mit Verdacht auf Myokardinfarkt auf der Notfallstation ist von grösster medizinischer, aber auch ökonomischer Bedeutung. Neben dem klinischen Erscheinungsbild und dem Elektrokardiogramm stellt das hochsensitive kardiale Troponin (hs-cTn) eine der drei Säulen in der Myokardinfarktdiagnostik dar. Um maximal davon zu profitieren, gibt es einige Dinge zu beachten.
Keypoints
-
Klinisches Erscheinungsbild, Elektrokardiogramm und hochsensitives kardiales Troponin sind die Eckpfeiler in der Myokardinfarktdiagnostik.
-
Die Europäische Gesellschaft für Kardiologie (ESC) empfiehlt die Verwendung von hochsensitivem kardialem Troponin im Rahmen des 0/1h- oder alternativ des 0/2h-Algorithmus.
-
Der 0/1h-Algorithmus balanciert Sicherheit und Effektivität optimal und ist auch in vulnerablen Subgruppen wie bspw. bei niereninsuffizienten oder am Herzen voroperierten Patient*innen mit hoher Sicherheit zu verwenden.
-
Spezielles Augenmerk benötigen Patient*innen in der sogenannten Observe-Zone, da ein relevanter Anteil dieser Patient*innen einen Myokardinfarkt hat.
Hintergrund
Die schnelle Diagnose, aber auch der rasche und vor allem sichere Ausschluss eines Myokardinfarkts (MI) bei Patient*innen mit Verdacht auf MI auf der Notfallstation ist von grösster medizinischer, aber auch ökonomischer Bedeutung. Während die rasche Diagnose die Einleitung einer Evidenz-basierten Therapie (z.B. Thrombozytenaggregationshemmung, frühe Statin- und ACE-Hemmer-Therapie, Rhythmusüberwachung sowie Revaskularisation) erlaubt, hilft ein rascher und sicherer Ausschluss eines MI bei der Triagierung auf der oft vollen Notfallstation und bei der Weiterbehandlung der Patient*innen im ambulanten Setting.1
Während der ST-Hebungsinfarkt (STEMI) anhand des Elektrokardiogramms (EKG) diagnostiziert wird, stellen die klinische Präsentation und Symptomatik, das EKG und hochsensitives kardiales Troponin (hs-cTn) die Eckpfeiler zur Diagnose des Nicht-ST-Hebungsinfarkts (NSTEMI) dar.1
Die Europäische Gesellschaft für Kardiologie (ESC) empfiehlt in ihren 2020 publizierten Guidelines zum Management von Patient*innen mit akutem Koronarsyndrom ohne ST-Hebungen die Verwendung des 0/1h- oder alternativ 0/2h-Algorithmus mit einer Empfehlung der Klasse I, Level B.
Ziel dieses Artikels ist es, den 0/1h-Algorithmus sowie seine Performance in verschiedenen vulnerablen Subgruppen vorzustellen und auf einige wichtige Aspekte zur optimalen Nutzung einzugehen.
Konzept des 0/1h-Algorithmus
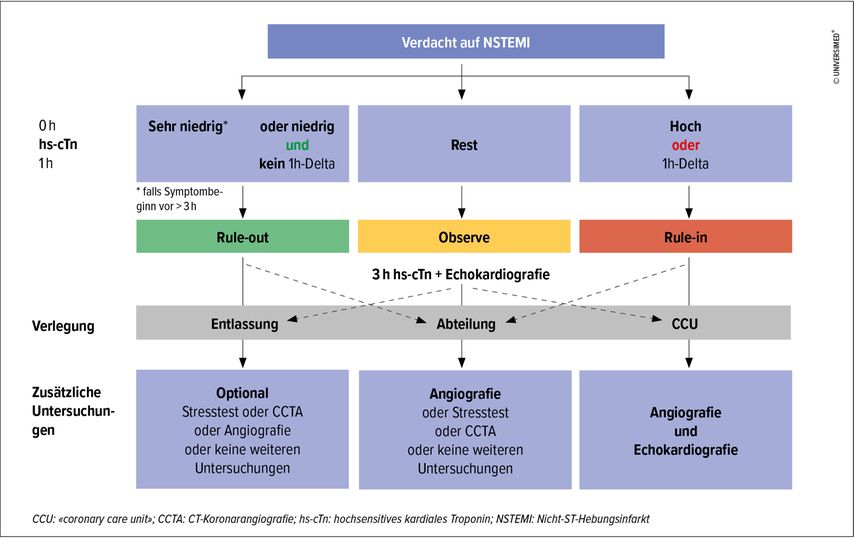
Der 0/1h-Algorithmus, welcher in den ESC-Guidelines eine Empfehlung der Klasse I, Level B hat, basiert auf zwei Messungen von hs-cTn (bei der Präsentation [0h] sowie nach 1 Stunde [1h]) und teilt anhand des 0h-Werts sowie der absoluten Veränderung innerhalb der ersten Stunde (sogenannter «1h-Delta»-Wert, unabhängig ob steigend oder fallend) die Patient*innen in 3 Gruppen ein (Abb. 1):
-
die «Rule-out»-Gruppe, in welcher ein MI mit grosser Wahrscheinlichkeit ausgeschlossen werden kann;
-
die «Rule-in»-Gruppe, in welcher ein MI sehr wahrscheinlich ist, sowie
-
die sogenannte «Observe»-Zone, in welcher Patient*innen verbleiben, welche nicht innerhalb von einer Stunde entweder in die Rule-out- oder Rule-in-Gruppe triagiert werden können und welche weitere Abklärungen brauchen.
Sind die 0h-Werte sehr niedrig (in Kombination mit Beginn der Brustschmerzen vor >3 Stunden) oder sehr hoch, so kann bereits basierend auf dem 0h-Wert der Rule-out bzw. Rule-in erfolgen, und die zweite Blutentnahme ist hinfällig.
In mehreren grossen, internationalen, multizentrischen Studien konnte gezeigt werden, dass mithilfe des 0/1h-Algorithmus ein MI mit grosser Sicherheit ausgeschlossen werden kann (hohe Sensitivität und hoher negativ prädiktiver Wert).1–5 Dementsprechend sind bei fast 90% der Patient*innen in der Rule-out-Gruppe die Entlassung von der Notfallstation und ein ambulantes Management möglich.2 Hierfür müssen aber zuerst andere, teilweise lebensbedrohliche, Krankheitsbilder wie zum Beispiel die Typ-A-Dissektion oder Lungenembolien ausgeschlossen werden.
Bei den meisten Patient*innen in der Rule-in-Gruppe wird ein MI diagnostiziert (hohe Spezifität und hoher positiv prädiktiver Wert). Da auch die Mehrheit der übrigen Patient*innen in der Rule-in-Gruppe von einer Koronarangiografie profitiert (sei es aus diagnostischen oder therapeutischen Überlegungen), sollte diese bei allen Patient*innen in der Rule-in-Gruppe in Betracht gezogen werden.
Auf Patient*innen in der Observe-Zone wird weiter unten detailliert eingegangen.
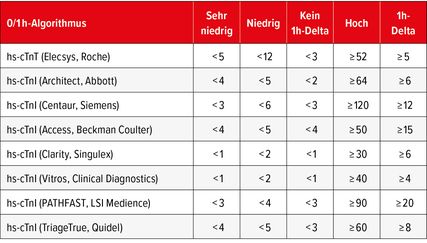
Der 0/1h-Algorithmus soll nie isoliert, sondern immer unter Berücksichtigung der anderen Eckpfeiler der Herzinfarktdiagnostik, der klinischen Präsentation sowie des EKG beurteilt werden. Wichtig ist an dieser Stelle zu erwähnen, dass die entsprechenden Cut-off-Werte für den Rule-out/in Assay-spezifisch sind. Das bedeutet, dass der 0/1h-Algorithmus nur verwendet werden kann, wenn für den jeweils verwendeten hs-cTn-Assay entsprechende Cut-off-Werte in grossen Studien deriviert und validiert wurden. Die Verwendung von Troponin T und Troponin I wird von den Guidelines äquivalent empfohlen.1
Tab. 1: Aktuelle Übersicht über die hs-cTn-Assays, für welche Cut-off-Werte für den 0/1h-Algorithmus zur Verfügung stehen (adaptiert nach Collet et al.)1
Zum aktuellen Zeitpunkt sind für die meisten der auf dem Markt verfügbaren hs-cTn-Assays solche Cut-off-Werte deriviert und validiert. Eine Liste dieser entsprechend auch von den aktuellen ESC-Guidelines empfohlenen Assays (darunter ein Assay für kardiales Troponin T und mehrere für kardiales Troponin I) und die entsprechenden Assay-spezifischen Cut-off-Werte sind in Tabelle 1 zusammengefasst.1
Weiter konnte in einer randomisiert kontrollierten Studie gezeigt werden, dass der 0/1h-Algorithmus dem 0/3h-Algorithmus hinsichtlich der Aufenthaltsdauer auf der Notfallstation signifikant überlegen ist. Patient*innen, welche mit dem 0/1h-Algorithmus diagnostiziert wurden, konnten signifikant früher und öfter von der Notfallstation entlassen werden, ohne dass dies mit Einbussen hinsichtlich der Sicherheit einhergegangen wäre.4 Der 0/3h-Algorithmus wird dementsprechend in den Empfehlungen der ESC nur noch mit einer Klasse-IIa-Empfehlung empfohlen (sofern ein validierter Assay verwendet wird).1
Performance des 0/1h-Algorithmus in vulnerablen Subgruppen
In den letzten Jahren wurden die Sicherheit und die Effektivität des 0/1h-Algorithmus in verschiedenen Studien bestätigt.1–3,6,7 Spezielles Augenmerk wurde dabei auch auf vulnerable Patientengruppen gelegt, in welchen aus verschiedenen Gründen eine schlechtere Performance des Algorithmus vermutet wurde. Hierzu zählen demografische (z.B. Alter, Geschlecht, Zeit seit Beginn der Brustschmerzen) sowie klinische Faktoren (z.B. Niereninsuffizienz oder Patienten mit stattgehabter aortokoronarer Bypassoperation [AKB-OP]).
Besonders die Niereninsuffizienz führt im klinischen Alltag immer wieder zu Unsicherheiten. Obwohl Patient*innen mit einer Niereninsuffizienz (definiert durch eine glomeruläre Filtrationsrate <60ml/min/1,73m2) höhere Baselinetroponinwerte haben als Patient*innen ohne Niereninsuffizienz (sofern kein MI vorliegt), wurde die Sicherheit des 0/1h-Algorithmus in einer grossen Studie bestätigt. Allerdings waren die Genauigkeit des Rule-in sowie die generelle Effektivität (also wie viele Patient*innen innerhalb von einer Stunde triagiert werden können) aufgrund der erhöhten Baselinetroponinwerte geringer als bei Patient*innen ohne begleitende Niereninsuffizienz.8
Ein ähnliches Bild zeigte sich bei Patient*innen mit St.n. AKB-OP sowie bei älteren Personen. Während die Sicherheit für den Ausschluss des MI weiterhin sehr hoch war, nahm die Effektivität des Algorithmus ab und es verblieben mehr Patient*innen in der Observe-Zone.9,10 Wie bei Patient*innen mit Niereninsuffizienz ist dies am ehesten durch die erhöhten Baselinetroponinwerte aufgrund der gehäuften Nebenerkrankungen inklusive chronischer Myokardschädigung begründet.9,10
An diese Subgruppen angepasste Cut-off-Werte sind zwar theoretisch möglich, würden aber die simple und pragmatische Anwendung des 0/1h-Algorithmus auf der Notfallstation deutlich verkomplizieren und werden deshalb aktuell nicht empfohlen.
Patienten in der Observe-Zone
Spezielles Augenmerk muss auf Patient*innen in der sogenannten Observe-Zone gerichtet werden. Diese Patient*innen, können nicht innerhalb einer Stunde entweder in die «Rule-out»- oder «Rule-in»-Gruppe triagiert werden und benötigen weitere Abklärungen, wie beispielsweise serielle hs-cTn-Messungen, Echokardiografie, Belastungsuntersuchungen oder eine Koronarangiografie.1,11
Je nach verwendetem Assay und Vortestwahrscheinlichkeit verbleiben circa 25−30% der Patient*innen in der Observe-Zone, wovon wiederum circa 15−20% einen Herzinfarkt erleiden, weshalb eine detaillierte Aufarbeitung dieser Patient*innen auf der Notfallstation von grösster Bedeutung ist.1,11
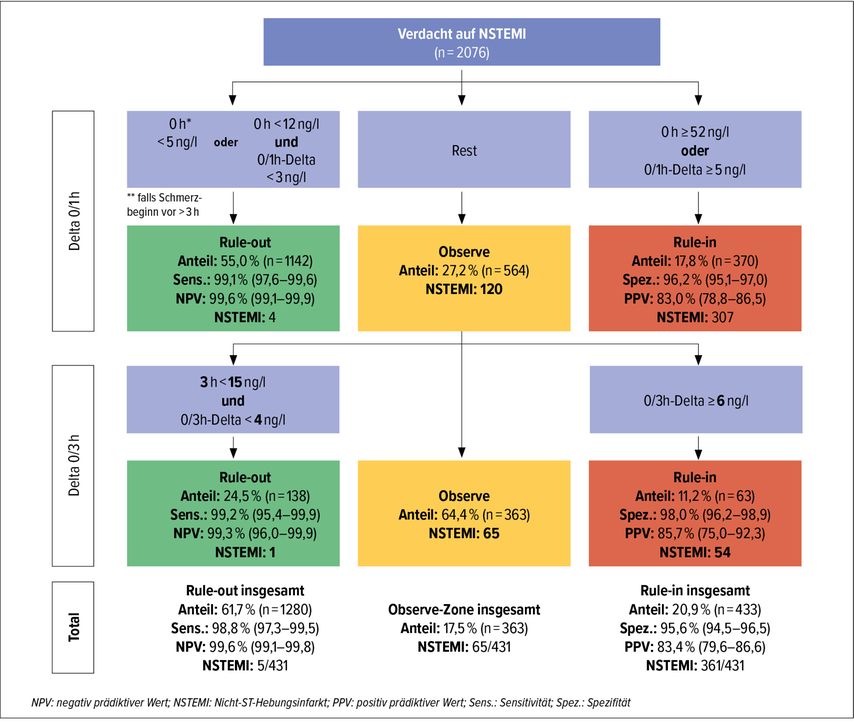
Zudem gibt es Bestrebungen, mit weiteren Algorithmen die Patient*innen in der Observe-Zone zu triagieren. So wurden für den 0/1h-Algorithmus mit Verwendung von hochsensitivem kardialem Troponin T weitere Cut-off-Werte für Patient*innen in der Observe-Zone deriviert und erfolgreich validiert (Abb. 2).12 Cut-off-Werte für andere Assays werden derzeit untersucht.
Abb. 2: Performance der neu derivierten hs-cTn-0/3h-Cut-off-Werte für Patient*innen in der Observe-Zone (adaptiert nach Lopez-Ayala et al.)12
Tipp für den erfolgreichen Einsatz auf der Notfallstation
Auch in einem gut organisierten Spital liegt bei Verwendung eines der sehr gut validierten hs-cTnT/hs-cTnI-Assays im Zentrallabor die «turn-around time», also das Zeitintervall zwischen der Blutentnahme und der Verfügbarkeit des Messergebnisses für die Ärztin/den Arzt, bei circa 1 Stunde. Oft ist das Ergebnis der 0h-Blutentnahme nach 1 Stunde, wenn die zweite Blutentnahme gemacht werden sollte, noch nicht verfügbar. Um den Ablauf zu vereinfachen und damit die Fehlerquote gering zu halten, sollte die Logistik für das Pflegepersonal hinsichtlich der Blutentnahme komplett von den Messergebnissen getrennt werden. D.h., es sollte obligat bei allen Patient*innen mit akutem Thoraxschmerz eine hs-cTnT/hs-cTnI-Bestimmung bei Eintritt in die Notfallstation (0h) und erneut nach 1h durchgeführt werden. Damit erfolgt die 1h-Blutentnahme (retrospektiv) bei einem Teil der Patienten formal unnötigerweise, wenn zum Beispiel bei einem sehr niedrigen Wert (und Thoraxschmerzbeginn >3h) allein aufgrund des 0h-Wertes schon eine klare Rule-out-Entscheidung hätte getroffen werden können. Zur Vereinfachung der Abläufe hat sich dieser Prozess aber bestens bewährt.
0/2h-Algorithmus
Die ESC 2020 Guidelines empfehlen als Alternative zum 0/1h-Algorithmus den 0/2h-Algorithmus mit einer Klasse-I-Empfehlung, sofern ein entsprechender hs-cTn-Assay mit validierten Cut-off-Werten verwendet wird.1 Der 0/2h-Algorithmus beruht auf dem gleichen Prinzip wie der 0/1h-Algorithmus; die 2. Blutentnahme wird jedoch nicht nach 1 Stunde, sondern erst 2 Stunden nach der ersten Blutentnahme abgenommen. Dies verlängert zwar die Zeit bis zur Triage im Vergleich zum 0/1h-Algorithmus, auf gewissen Notfallstationen kann es aber administrativ einfacher umzusetzen sein, wenn die zweite Blutentnahme erst nach 2h abgenommen werden muss.
Point-of-Care-Assays und Verwendung in der Praxis
Der 0/1h-Algorithmus ist bisher lediglich auf Notfallstationen untersucht worden. Dies ist neben dem Design der entsprechenden Studien auch in der Tatsache begründet, dass die bisherigen hs-cTn-Assays aufgrund der Zeit bis zum Erhalt der Resultate oder aufgrund der Apparatur nicht für die Praxis geeignet waren. Durch die Einführung und kontinuierliche Weiterentwicklung der sogenannten Point-of-Care-hs-cTn-Assays eröffnet sich hier ein neues Feld für die Anwendung in der Praxis oder beispielsweise auch den Ambulanzen.13 Bereits für zwei solcher Point-of-Care-hs-cTnI-Assays (Quidel TriageTrue hs-cTnI und PATHFAST™ hs-cTnI) sind entsprechende 0/1h-Algorithmen deriviert worden und von den Guidelines empfohlen.1,13,14 Durch die nun bestehende Möglichkeit, innerhalb von kurzer Zeit zuverlässige Resultate von hochsensitiven Assays zu erhalten, wird die Verwendung von hs-cTn jetzt endlich auch in der Praxis attraktiv. Im Gegensatz zu den bisher noch in vielen Praxen verwendeten schlechten (weil wenig sensitiven) Troponinassays können die beiden von der ESC empfohlenen (TriageTrue und PATHFAST™) das «Troponin-blinde Intervall» ähnlich minimieren wie die auf den Grosslaborgeräten angewendeten anderen von der ESC empfohlenen hs-cTnT/hs-cTnI-Assays. Durch die vom BAG beschlossenen Änderungen, dass ab 1.1.2024 nur noch hochsensitive kardiale Troponin-Assays rückvergütet werden, gewinnen diese hochsensitiven Point-of-Care-Assays noch mehr an Bedeutung.
Fazit
Zur Diagnosestellung des akuten MI auf der Notfallstation balanciert der 0/1h-Algorithmus Sicherheit und Effektivität am besten und ist deshalb die Methode der Wahl. Seine Sicherheit und Effektivität wurde in grossen, multizentrischen Studien und auch in vulnerablen Subgruppen wie bspw. bei niereninsuffizienten oder am Herzen voroperierten Patient*innen bestätigt.
Spezielles Augenmerk muss auf Patient*innen in der sogenannten Observe-Zone gerichtet werden, da diese eine detaillierte Aufarbeitung benötigen, weil ein relevanter Anteil dieser Patient*innen einen MI hat.
Literatur:
1 Collet JP et al.: Eur Heart J 2021; 42: 1289-367 2 Twerenbold R et al.: J Am Coll Cardiol 2019; 74: 483-94 3 Lopez-Ayala P et al.: Clin Chem 2021; 67: 114-23 4 Chew DP et al.: Circulation 2019; 140: 1543-56 5 Chiang CH et al.: Ann Intern Med 2022; 175: 101-13 6 Twerenbold R et al.: J Am Coll Cardiol 2017; 70: 996-1012 7 Twerenbold R et al.: J Am Coll Cardiol 2018; 72: 620-32 8 Twerenbold R et al.: Circulation 2018; 137: 436-51 9 Koechlin L et al.: J Am Coll Cardiol 2019; 74: 587-9 10 Boeddinghaus J et al.: Eur Heart J 2018; 39: 3780-94 11 Nestelberger T et al.: Int J Cardiol 2016; 207: 238-45 12 Lopez-Ayala P et al.: Circulation 2021; 144: 773-87 13 Boeddinghaus J et al.: J Am Coll Cardiol 2020; 75: 1111-24 14 Sörensen NA et al.: Clin Chem 2019; 65: 1592-601
Das könnte Sie auch interessieren:
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...
Inclisiran bei Patienten mit Statinintoleranz wirksam und sicher
Eine Analyse statinintoleranter Patienten aus dem Phase III Studienprogramm ORION zeigt, dass Inclisiran die LDL-Cholesterinspiegel kardiovaskulärer Hochrisikopatienten, die kein Statin ...