Endovenöse Thermoablation bei Krampfadernerkrankungen
Autor:
Dr.med. Simon Bossart
Universitätsklinik für Dermatologie
Inselspital Bern
E-Mail: simon.bossart@insel.ch
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Krampfadern sind eine häufig vorkommende, fortschreitende Erkrankung des oberflächlichen Venensystems. Die endovenösen Katheterverfahren sind mittlerweile als Standardtherapie zur Behandlung von Stammvenenvarikose anerkannt und stehen der klassischen Stripping-Chirurgie ebenbürtig gegenüber. Neben diesen Verfahren haben die altbewährte Sklerotherapie und die Phlebektomie nach wie vor einen festen Platz und werden oft kombiniert angewendet. Die Entscheidung für das passende Behandlungsverfahren richtet sich nach den individuellen Befunden des Patienten sowie dessen Präferenzen.
Keypoints
-
Bei Verdacht auf eine Venenerkrankung, v.a. in Fällen von vorhandenen Hautveränderungen, ist eine phlebologische Untersuchung empfehlenswert.
-
Die Duplexsonografie gilt als Standarddiagnostik und liefert wesentliche Informationen über den Umfang der betroffenen Venensegmente. Sie dient als Grundlage für die Planung der Art und des Umfangs der Behandlung.
-
Die endovenösen thermischen Verfahren spielen eine bedeutende Rolle bei der Behandlung von Stammvenen und weisen vergleichbare klinische Erfolge wie die Stripping-Chirurgie auf.
-
Durch die Kombination verschiedener Methoden lässt sich eine situativ angepasste, optimale Therapie realisieren. Eine detaillierte vorhergehende Aufklärung über die häufigsten Nebenwirkungen und das Wissen über deren Behandlung helfen, die Patientenzufriedenheit zu steigern.
Krampfadernerkrankungen, auch als Varikosis bezeichnet, sind degenerative Erkrankungen der Venenklappen im oberflächlichen Venensystem der Beine. Die Pathogenese basiert in den meisten Fällen auf einer angeborenen Klappenschwäche (primäre Varikose). Seltener tritt eine Klappenzerstörung aufgrund einer tiefen Beinvenenthrombose mit der Bildung von epifaszialen Kollateralen auf (sekundäre Varikose) oder aufgrund einer beeinträchtigten Muskulatur und Gelenkfunktion, beispielsweise infolge von Gelenkarthropathien.1
Zahlreiche epidemiologische Studien haben gezeigt, dass Krampfadern eine häufige und chronisch fortschreitende Erkrankung sind. Die Bonner Venenstudie von 2003 ergab, dass jeder sechste Mann und jede fünfte Frau von einer chronischen venösen Insuffizienz (CVI) betroffen ist. Wesentliche Risikofaktoren sind fortgeschrittenes Alter, weibliches Geschlecht, positive Familienanamnese und Schwangerschaften.2
Ohne Therapie können sich verschiedene Komplikationen entwickeln, darunter Ödeme, chronische Hautschäden wie Ekzeme, Hyperpigmentierungen und Hautsklerosierungen bis hin zum Ulcus cruris venosum. Zusätzlich können oberflächliche Venenthrombosen, Venenentzündungen oder Varizenblutungen auftreten.3
Zur Charakterisierung von Krampfadernerkrankungen ist es bei der Diagnosestellung wichtig, eine Stadieneinteilung nach einem anerkannten Klassifikationssystem vorzunehmen. Die CEAP-Klassifikation, die international anerkannt ist, wird zur Beschreibung von Venenerkrankungen verwendet. Die klinische Klassifikation nach CEAP ist in Tabelle 1 dargestellt. Jede C-Klasse kann mit oder ohne subjektive Symptome (wie Schmerzen, Spannungsgefühl, Hautreizung, Schweregefühl, Muskelkrämpfe) verwendet werden, wobei die Symptome nicht notwendigerweise mit der klinischen Ausprägung der C-Klassen korrelieren. Bei symptomatischen Patienten wird ein «s» hinzugefügt (z.B. C2s=symptomatische Varizen). Die chronisch venöse Insuffizienz (CVI) wird als C3–C6 definiert. Bei Bedarf kann die CEAP-Klassifikation auch verwendet werden, um ätiologische (E), anatomische (A) und pathophysiologische (P) Kriterien zu berücksichtigen und zu klassifizieren.4
Tab. 1: Klinische Einteilung (C) der CEAP-Klassifikation; S: symptomatisch: Schmerzen, Spannungsgefühl, Hautreizung, Schweregefühl, Muskelkrämpfe; A: asymptomatisch
Klinik und Duplexsonografie sind entscheidend für die Diagnose
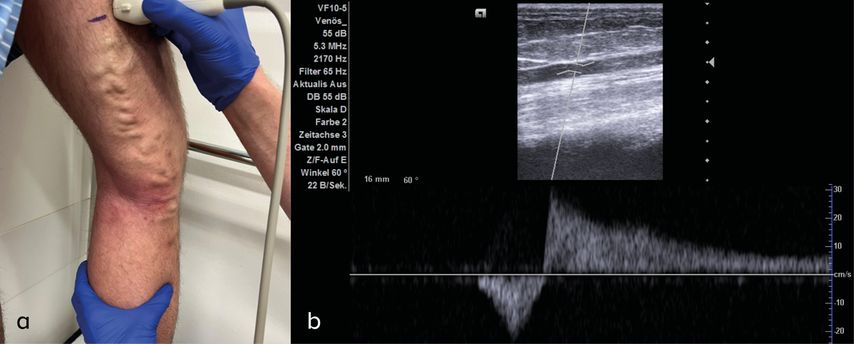
Die klinische Untersuchung sowie die Duplexsonografie spielen eine entscheidende Rolle bei der Diagnose. In der klinischen Beurteilung sollten insbesondere sichtbare Varizen an Ober- und Unterschenkeln, vor allem an den prädisponierten Stellen der Unterschenkel, identifiziert werden. Dabei gilt besondere Aufmerksamkeit Ödemen, Hyperpigmentierungen, Hautsklerosierungen, Ekzemen und (verheilten) Ulzerationen, die möglicherweise mit einer chronischen venösen Insuffizienz in Verbindung stehen. Bei Anzeichen einer Venenerkrankung wird die Duplexsonografie als Standarddiagnostik im Stehen durchgeführt (Abb. 1). Diese ermöglicht die Erfassung von Informationen zur Morphologie der Venen, ihrer anatomischen Verteilung, des Durchmessers, der Offenheit sowie der Funktionalität der Klappen bzw. Flussrichtung. Diese Erkenntnisse sind besonders relevant für die Beratung über die Notwendigkeit einer Behandlung sowie deren Art und Umfang. Welche therapeutische Behandlung im individuellen Fall am besten geeignet ist, richtet sich nach den individuellen Befunden und den Präferenzen der Patienten, die ausführlich über die verschiedenen Behandlungsmöglichkeiten aufgeklärt werden sollten.
Abb. 1: a) Venenuntersuchung mittels Duplexsonografie am stehenden Patienten mit sichtbarer Varikose und beginnender Stauungsdermatitis. Dabei wird durch kurze manuelle Kompression unterhalb des untersuchten Venenabschnitts ein Blutfluss generiert und so die Venenklappenfunktion geprüft. b) Duplexsonografischer Nachweis eines rückläufigen Flusses (Reflux): Nach kurzem anterogradem Fluss durch kurze manuelle Kompression unterhalb des untersuchten Venenabschnittes zeigt sich ein langer retrograder Fluss als Zeichen der Klappeninsuffizienz
Konservative Therapie
Konservative Ansätze können die erkrankten Venen nicht beseitigen und die Entstehung neuer Krampfadern nicht verhindern. Sie tragen jedoch zur Linderung von Symptomen bei und können das Risiko für Krankheitsfortschritte sowie Komplikationen verringern. Dazu gehören die Kompressionstherapie (durch Kompressionsstrümpfe und verschiedene Verbände, apparative intermittierende Kompression), physikalische Entstauungsmethoden wie manuelle Lymphdrainage und medikamentöse Ansätze. Neben der Aktivierung der Sprunggelenkmuskelpumpe durch ausreichende körperliche Bewegung stellen Kompressionsverbände und medizinische Kompressionsstrümpfe die Basisbehandlung dar und können die venöse Hämodynamik am erkrankten Bein verbessern.5
Invasive Therapien
Invasive Massnahmen zielen darauf ab, die varikösen Venen zu beseitigen.Sie lassen sich in drei Hauptgruppen unterteilen: endovenöse Verfahren, Chirurgie und Sklerotherapie (Tab. 2).
Endovenöse Verfahren
Die endovenösen Verfahren, insbesondere die endovenösen thermischen Venenablationen, sind mittlerweile fester Bestandteil der Stammvenenbehandlung und werden aufgrund ihrer Wirksamkeit, ambulanten Durchführbarkeit und der grossen Patientenzufriedenheit zunehmend den Stripping-Operationen vorgezogen. Bei diesen minimalinvasiven Verfahren wird die Stammvene mithilfe eines zuvor eingeführten Katheters von innen zerstört. Die gängigsten Methoden sind die endovenöse Laserablation (EVLA) und die Radiofrequenzablation (RFA), die seit 1999 angewendet werden und seit 2016 in der Schweiz im Pflichtleistungskatalog aufgeführt sind. Es existieren auch nichtthermische Verfahren, die zwar zugelassen sind, aber aktuell noch nicht von Krankenkassen erstattet werden.
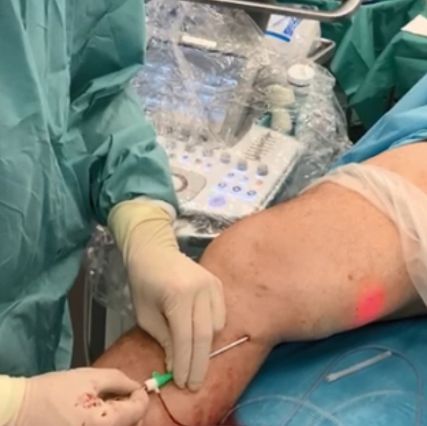
Abb. 2: Endovenöse Laserablation der V. saphena magna mit einem 1470-nm-Laser in Tumeszenzanästhesie
Die thermischen Verfahren verwenden einen ultraschallgesteuerten Katheter, der bis zur zu behandelnden Stelle eingeführt wird. Vor der Ablation wird eine Lokalanästhesie mittels Tumeszenzlösung durch Druckinjektion durchgeführt. Dann wird die Vene von innen durch Hitzekoagulation zerstört (Abb. 2). Bei den Laserverfahren kommen aktuell Laser mit Wellenlängen im Wasserbereich (1470nm und 1940nm) zum Einsatz, wobei radiär abstrahlende Lasersonden bevorzugt werden. Sowohl Laser- als auch Radiofrequenzverfahren erzielen Verschlussraten von >90% nach fünf Jahren und vergleichbare klinische Erfolge wie die Stripping-Chirurgie.6,7
Zu den nichtthermischen Verfahren gehören die mechanochemische Ablation (MOCA) und das Venenkleberverfahren. Bei MOCA erfolgt die Venenzerstörung durch eine rotierende Katheterspitze in Kombination mit der Injektion von Verödungsmittel. Das Venenkleberverfahren verschliesst die Vene direkt mit Cyanoacrylat. Diese Verfahren erfordern keine Tumeszenzanästhesie, weisen jedoch niedrigere Verschlussraten von 80% nach zwei Jahren auf.7,8
Komplikationen nach endovenösen Verfahren sind selten. Thermische Verfahren können zu sensiblen Nervenläsionen und Hautverbrennungen führen. Tiefe Venenthrombosen sind ebenfalls selten, siekönnen durch Appositionsthromben im Crossebereich entstehen.8
Chirurgie
Auch wenn die operative Entfernung von Stammvenen nicht mehr die bevorzugte Ersttherapie für die Stammvarikose ist, behält die Varizenchirurgie ihren hohen Stellenwert. Insbesondere bei Varizen, die sich nicht für thermische Ablation eignen, oder wenn eine Sklerotherapie keine geeignete Option darstellt, wird weiterhin eine Crossektomie mit Stripping durchgeführt. Die Ligatur von insuffizienten Perforansvenen stellt ebenfalls eine wichtige chirurgische Behandlungsoption dar. Für die Entfernung tastbarer variköser Seitenäste wird die Phlebektomie, auch Mini-Phlebektomie genannt, angewendet. Hierbei werden unter örtlicher Betäubung (meist Tumeszenzanästhesie) kleine Stichinzisionen gemacht und die zuvor auf der Haut markierten varikösen Venen werden mit einem Häkchen herausgezogen. Dieses Verfahren kann bei isoliertem Seitenastreflux oder in Kombination mit den endovenösen Verfahren oder der Stripping-Chirurgie durchgeführt werden.3,5
Sklerotherapie
Bei der Sklerotherapie erfolgt die Verödung von Varizen durch die Injektion einer Substanz in die Vene, die zu einer Schädigung des Endothels und somit zum Verschluss der Vene führt. Die am häufigsten verwendete Substanz ist Polidocanol, das als Aethoxysklerol® in flüssiger oder schaumiger Form mit Konzentrationen von 0,25–3% zur Venenbehandlung zugelassen ist. In der Schweiz wird vor allem Aethoxysklerol® verwendet. Die Sklerotherapie lässt sich sehr gut sowohl mit endovenösen Verfahren als auch mit chirurgischen Verfahren kombinieren. Bei grösseren oder tiefer gelegenen Venen erfolgt die Punktion unter Ultraschallkontrolle, und das Sklerosans wird in aufgeschäumter Form appliziert. Sichtbare Besenreiser und retikuläre Varizen werden direkt unter visueller Kontrolle mit flüssigem oder geschäumtem Sklerosans behandelt. Die häufigste und bedeutende Nebenwirkung sowohl bei der Flüssigkeits- als auch der Schaumsklerotherapie sind Hyperpigmentierungen entlang der behandelten Venen, welche in 10–30% der Fälle auftreten können. Sie entstehen durch dermale Hämosiderinablagerungen und die Aktivierung der Melanogenese infolge einer induzierten Entzündung. Dieser Effekt ist abhängig von der zunehmenden Konzentration und den injizierten Volumina.9 In den meisten Fällen lösen sich 90% der Hyperpigmentierungen innerhalb eines Jahres von selbst auf. Zusätzlich können aufhellende Therapien wie die Anwendung der Pigmanorm® Creme oder alternativ der Einsatz von Pigmentlasern (Pico/QS, vorzugsweise 1064nm) in Betracht gezogen werden.9
Zusammengefasst lässt sich feststellen, dasswir heute über vielfältige therapeutische Möglichkeiten für verschiedene Venenerkrankungenverfügen. Dies ermöglicht die gezielte Anwendung einer individuell angepassten Kombination von Therapien, um die betroffenen Venensegmente entweder in einer Sitzung oder zeitlich gestaffelt zu behandeln.
Literatur:
1 Ramelet A-A et al. (Hg.): Phlembology (5th ed.). Elsevier 2008 2 Rabe E et al.: Bonner Venenstudie der Deutschen Gesellschaft für Phlebologie. Phlebologie 2003; 32(1): 1-14 3 Bossart S et al.: Treatment of varicose veins with minimal invasive strategies.Medical Research Archives2021 9(5): doi:10.18103/mra.v9i5.2421 4 Lurie F et al.: The 2020 update of the CEAP classification system and reporting standards. J Vasc Surg Venous Lymphart Disord 2020; 8(3): 342-52 5 Pannier F et al.: S2k-Leitlinie Diagnostik und Therapie der Varikose. AWMF-Register Nr. 037/18 6 Vähäaho S et al.: Five-year follow-up of a randomized clinical trial comparing open surgery, foam sclerotherapy and endovenous laser ablation for great saphenous varicose veins. Br J Surg 2018; 105(6): 686-91 7 Elias S: Emerging endovenous technology for chronic venous disease: Mechanical occlusion chemically assisted ablation (MOCA), cyanoacrylate embolization (CAE), and V block-assisted sclerotherapy (VBAS). In: Dalsing MC et al. (Hg.): Handbook of Venous and Lymphatic Disorders (4th ed.). Taylor & Francis 2017 8 Hartmann K: Endovenöse (minimalinvasive) Verfahren zur Therapie der Varikose. Hautarzt 2020; 71(1): 12-19 9Bossart S et al.: Skin hyperpigmentation after sclerotherapy with polidocanol: A systematic review. J Eur Acad Dermatol Venereol 2023; 37(2): 274-83
Das könnte Sie auch interessieren:
KI in der Dermatologie
Die Dermatologie zählt zu den Fachgebieten der Medizin, in denen visuelle Befunde eine zentrale Rolle spielen. Die Haut als grösstes Organ des Menschen erlaubt oftmals eine Vorhersage ...
Systemtherapie des HER2-low fortgeschrittenen Mammakarzinoms
HER2-low- und HER2-ultralow-Mammakarzinome stellen besondere Herausforderungen dar, da sie sich sowohl in ihrer Prognose als auch im Therapieansprechen von HER2-positiven und HER2-zero- ...
Die menschliche Haut in der modernen Kunst
Dr. Ralph Ubl, Professor für neuere Kunstgeschichte an der Universität Basel, stellte sich der schwierigen Herausforderung, einem Raum voller erwartungsvoller Dermatologen das Organ Haut ...