Aucune femme ne doit accepter les symptômes de la ménopause
Notre interlocutrice:
Dre méd. Ursula Gobrecht-Keller
Leitung Reproduktionsmedizin und gynäkologische Endokrinologie (RME) a. i. (ad interim)
Frauenklinik, Universitätsspital Basel
E-mail: ursula.gobrecht@usb.ch
Interview menée par Regina Scharf, MPH
Dre Corina Ringsell
Rédactrices
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Nombreuses sont les femmes qui n’aiment pas parler des symptômes de la ménopause. Si elles se confient tout de même à leur médecin de premier recours, elles risquent de s’entendre dire: «il faut en passer par là». La Dre méd. Ursula Gobrecht-Keller, spécialiste en gynécologie et obstétrique, plus précisément en médecine de la reproduction et endocrinologie gynécologique, explique que ce n’est pas une fatalité.
Dre méd. Gobrecht-Keller, les changements hormonaux pendant la ménopause provoquent des symptômes qui peuvent nécessiter un traitement. Les médecins de premier recours sont-ils les bons interlocuteurs dans cette situation?
U. Gobrecht-Keller: Les médecins de premier recours sont souvent des personnes de confiance que les patientes connaissent depuis longtemps. Ils sont généralement les premiers vers lesquels elles se tournent. C’est pourquoi je pense qu’il est important qu’ils aient des connaissances de base en gynécologie et qu’ils prennent le sujet au sérieux. Lorsqu’il s’agit d’évaluer et de traiter les symptômes de la ménopause, j’en appelle aux médecins de premier recours pour qu’ils posent des diagnostics et indiquent des traitements uniquement s’ils connaissent très bien le domaine. Sinon, je recommande d’adresser les patientes à un·e gynécologue expérimenté·e dans le domaine ou directement à un spécialiste pour les conseils en matière d’hormonothérapie et d’initiation du traitement.
Les symptômes de la ménopause sont nombreux. Quels sont ceux qui pèsent le plus sur les femmes?
U. Gobrecht-Keller: Ce sont généralement les bouffées de chaleur qui sont les plus contraignantes. Elles peuvent être extrêmement gênantes, par exemple lorsque les femmes font une présentation, se mettent à transpirer et deviennent ensuite nerveuses. Dans la vie privée, cela peut aller jusqu’au retrait de la vie sociale, car les femmes trouvent les bouffées de chaleur tellement désagréables qu’elles ne veulent plus y participer activement. Également fréquentes pendant la nuit, ces dernières entraînent des réveils fréquents et un sommeil de mauvaise qualité, de sorte que les femmes ne sont pas reposées et somnolent pendant la journée. En cas de transpiration abondante, il faut parfois changer tout le linge de lit et les vêtements de nuit. Certaines femmes sont également gênées par leur partenaire qui dort dans le même lit qu’elles. Tout cela peut être très contraignant.
En outre, de nombreuses femmes décrivent des changements psychologiques, comme le fait de se sentir plus anxieuses, même dans des tâches qui sont normalement routinières pour elles, par exemple dans des situations professionnelles telles que des conférences, des présentations commerciales ou des réunions. Elles décrivent qu’elles ont un sentiment d’anxiété ou de tristesse, une humeur dépressive, voire une agressivité envers leur entourage, même leurs enfants ou leur partenaire. Lorsqu’on leur demande des explications, les femmes disent souvent qu’elles ne se reconnaissent plus, qu’elles sont choquantes et d’humeur très changeante.
Un autre problème est l’atrophie vulvo-vaginale, qui s’accompagne d’une sécheresse des muqueuses génitales, de sorte que les rapports sexuels peuvent être douloureux et se faire plus rares ou que les infections urinaires sont plus nombreuses. En ce qui concerne ces symptômes, il faut souvent poser des questions un peu plus précises pour obtenir des réponses.
Quand le lien avec la ménopause n’est-il pas immédiatement identifiable?
U. Gobrecht-Keller: Pendant la période de transition, les douleurs articulaires sont par exemple caractéristiques. J’encourage vivement les médecins de premier recours à faire de même: soyez attentifs·ves lorsqu’une femme d’un âge typique fait état de douleurs articulaires! Nous recevons parfois des femmes en consultation qui ont été examinées pendant des années pour toutes sortes de choses, jusqu’à des rhumatismes. Et on se rend compte finalement que c’est la ménopause qui est à l’origine de ces symptômes.
Les variations de poids sont également très fréquentes, avec généralement une accélération soudaine de la prise de poids. On observe en outre des changements au niveau de la peau et des cheveux: les femmes ont des cheveux clairsemés ou présentent de légers signes d’hyperandrogénie. Elles peuvent alors avoir des poils à des endroits inhabituels chez les femmes, ou encore de l’acné. Ce sont tous des signes qui ne sont pas associés de prime abord à la ménopause.
Quand vous dites qu’elles transpirent abondamment pendant une présentation, est-ce que cela se produit soudainement ou est-ce que le stress stimule ce phénomène?
U. Gobrecht-Keller: Le déficit en œstrogènes réduit la zone de thermoneutralité dont chacun d’entre nous dispose. De ce fait, de petites variations de la température extérieure peuvent rapidement provoquer des bouffées de chaleur, suivies de frissons. Les causes peuvent être par exemple une boisson chaude ou de l’alcool, un repas épicé, mais aussi un bouleversement émotionnel suscitant la joie, la colère ou l’excitation – tout peut déclencher ces bouffées de chaleur.
Comment le traitement de ces symptômes a-t-il évolué au cours des dernières années? Les femmes en parlent-elles plus facilement et les hommes viennent-ils aussi à la consultation?
U. Gobrecht-Keller: Les femmes en parlent déjà plus ouvertement. Il arrive aussi souvent que de nouvelles patientes viennent me voir et me disent «mon amie m’a dit qu’elle prenait maintenant des hormones, alors je me suis dit que j’allais aussi regarder ça de plus près». Je constate que les femmes communiquent davantage entre elles et que le sujet n’est plus passé sous silence.
Cela est bien sûr encouragé par les médias, et je trouve très positif que la ménopause soit de plus en plus mise en avant et fasse l’objet de plus de reportages. Je suis moi-même active au sein de la Société Suisse d’Endocrinologie Gynécologique, Contraception et Ménopause (SSGEM), et j’essaie de faire de l’information. En outre, il existe de bons livres sur le sujet. Un ouvrage célèbre est «Women on Fire»; les femmes le lisent, se l’échangent, décident soudainement que ce sujet n’est peut-être plus aussi tabou et qu’elles peuvent également s’en occuper.
En ce qui concerne les hommes, il est vraiment extrêmement rare qu’une patiente vienne en consultation avec son partenaire. Cela arrive peut-être une fois par an. Et peu d’entre elles déclarent en parler avec les hommes. Par exemple, c’est plutôt le partenaire qui leur dit qu’elles sont soudainement très agressives. Parfois, la baisse de la libido donne lieu à des discussions. Les femmes disent qu’elles n’ont plus du tout envie et qu’elles en parlent à leur partenaire – qui se montre soit compréhensif, soit pas du tout. D’autres s’inquiètent secrètement que leur relation puisse souffrir du fait qu’elles n’ont pas de rapports sexuels réguliers avec leur partenaire. Elles ne parlent pas ouvertement aux hommes de leurs symptômes de la ménopause, peut-être par honte. Mais au moins, les femmes en parlent davantage entre elles.
Après le début de la ménopause, pendant combien de temps les symptômes peuvent-ils persister?
U. Gobrecht-Keller: En moyenne, les symptômes durent environ sept ans. Les variations sont toutefois importantes: une proportion considérable de femmes continuent à présenter des symptômes plus de dix ans après la ménopause.
En raison de l’allongement de l’espérance de vie, le nombre d’années de post-ménopause augmente également. Quelles sont les conséquences sur la santé?
U. Gobrecht-Keller: Jusqu’à la ménopause, les œstrogènes protègent les femmes contre l’ostéoporose, l’infarctus du myocarde et d’autres maladies cardiovasculaires. Cela explique pourquoi les femmes ne sont victimes d’infarctus du myocarde qu’une dizaine d’années plus tard que les hommes. La production d’œstrogènes par les ovaires s’arrête ensuite soudainement. Comme nous vivons beaucoup plus vieux aujourd’hui qu’il y a 200 ans, il s’agit, si l’on peut dire, d’une défaillance des ovaires survenant en milieu de vie et s’accompagnant de toutes les conséquences négatives pour les os, le système cardiovasculaire, etc.
Comment les médecins de premier recours doivent-ils procéder à l’évaluation des symptômes de la ménopause?
U. Gobrecht-Keller: Si la femme a plus de 45 ans, qu’elle n’a plus ses règles depuis plus d’un an, que l’anamnèse décrit les symptômes classiques et que d’autres maladies peuvent être exclues, on peut alors poser cliniquement le diagnostic de «ménopause». Il existe par exemple le questionnaire «Menopause Rating Scale» que la patiente peut remplir chez elle. Elle est interrogée sur la fréquence à laquelle elle a des bouffées de chaleur, leur intensité, les autres symptômes qu’elles présentent, comme la sécheresse vulvo-vaginale, les douleurs articulaires, etc. Chez les femmes en péri-ménopause, il faut se renseigner sur le cycle menstruel: est-il devenu irrégulier ou s’est-il complètement arrêté? Comme des saignements extrêmement abondants peuvent également survenir pendant cette période, il est important de penser à une carence en fer.
Certaines femmes ayant un stérilet hormonal sont cependant également aménorrhéiques. Dans ces cas-là, on peut s’aider de la mesure du taux de FSH. Si la patiente a encore des cycles, la mesure doit toujours être effectuée en début de cycle, c’est-à-dire le troisième, le quatrième ou le cinquième jour, car les hormones fluctuent fortement vers le milieu du cycle: l’œstradiol augmente au moment de l’ovulation et inhibe la sécrétion de FSH par feedback négatif. Idéalement, le diagnostic ne devrait pas reposer sur une seule mesure, mais sur deux mesures espacées dans les cas peu clairs.
En cas d’aménorrhée chez une femme plus jeune, elle peut bien sûr avoir d’autres causes qu’il convient d’exclure dans le cadre d’un diagnostic différentiel. Il s’agit par exemple de troubles thyroïdiens, de troubles liés à la prolactine comme une hyperprolactinémie ou un prolactinome dans l’hypophyse. Les raisons d’une ménopause précoce peuvent être déterminées par l’anamnèse: la patiente a-t-elle peut-être subi une chimiothérapie ou une radiothérapie des ovaires par le passé? A-t-elle subi une intervention au niveau des ovaires ou ceux-ci ont-ils été retirés? Avait-elle une endométriose sévère? Tout ce qui diminue le pool d’ovocytes ou détruit le tissu ovarien peut entraîner une ménopause précoce. Le médecin de premier recours doit déjà avoir des connaissances en gynécologie ou adresser la patiente à un cabinet de gynécologie.
Quelles sont les options thérapeutiques des symptômes de la ménopause et de quels facteurs le choix dépend-il?
U. Gobrecht-Keller: De nombreuses femmes essaient des techniques de relaxation comme le training autogène ou le yoga. Les phytomédicaments comme l’actée à grappes noires sont également très appréciés. Nous ne disposons cependant pas de suffisamment de données solides pour savoir si cela aide.
En revanche, le traitement hormonal de substitution aide vraiment. Il constitue le traitement de première intention, à condition que la patiente ne présente aucune contre-indication. Il doit être envisagé en particulier chez les femmes qui sont ménopausées prématurément, c’est-à-dire avant 40 ans, ou précocement, c’est-à-dire avant 45 ans. On peut toutefois aussi se demander si l’administration d’hormones améliore la santé vasculaire et osseuse des femmes qui sont normalement ménopausées à 51 ans.
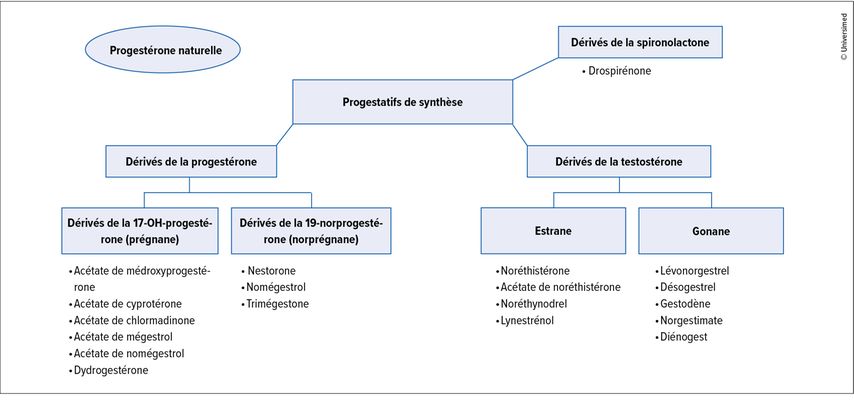
Il convient de traiter en priorité les patientes symptomatiques. Pour toutes les femmes en péri- et post-ménopause, il faut en outre veiller à un mode de vie sain: poids corporel normal, aucun tabagisme, activité physique, alimentation équilibrée ainsi qu’apport suffisant en calcium et en vitamine D pour la santé osseuse. Les internistes le savent bien: si la patiente a encore son utérus, il faut toujours et impérativement ajouter un progestatif – soit de la progestérone naturelle, soit un progestatif de synthèse – pour protéger l’endomètre. Ce serait une grave erreur de ne pas le faire. Cela vaut également pour les patientes qui ont subi une ablation de l’endomètre, sinon le risque de cancer de l’endomètre augmente.
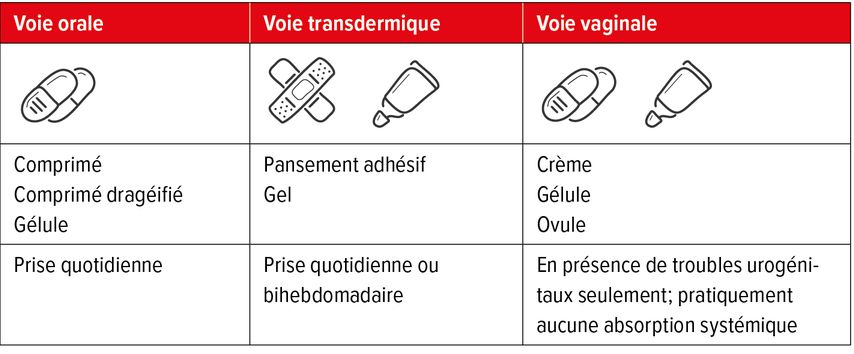
Les cancers hormonodépendants, c’est-à-dire du sein ou de l’endomètre, constituent des contre-indications claires à l’hormonothérapie. D’autres contre-indications sont une thrombose active ou des antécédents d’infarctus du myocarde, car, dans ce cas, la patiente présente déjà une lésion vasculaire. La prise d’hormones peut alors avoir des conséquences négatives. Chez les femmes présentant un risque accru d’événements thromboemboliques (obésité, abus de nicotine), l’administration d’hormones par voie transdermique est indiquée, car elle évite l’effet de premier passage hépatique et n’active donc pas les facteurs de coagulation, contrairement à l’administration par voie orale.
Pour poser l’indication d’une hormonothérapie chez les femmes souffrant de migraines, il faut également tenir compte du risque accru de thromboembolie. Il n’existe toutefois aucune contre-indication générale à l’hormonothérapie chez les femmes souffrant de migraines (même avec aura).
Le traitement hormonal de substitution a été controversé en raison de la suspicion d’augmentation du risque de cancer du sein et de thromboembolie. Quel est l’état actuel des connaissances et comment peut-on réduire les risques?
U. Gobrecht-Keller: Le risque de thromboembolie est déjà accru, ce qui peut être évité par l’administration par voie transdermique. Le risque de cancer du sein n’est probablement que légèrement plus élevé. Cela est apparemment surtout dû aux progestatifs. Si l’on administre des œstrogènes seuls aux femmes qui n’ont plus d’utérus, le risque ne semble pas augmenter, même en cas d’administration prolongée. Comme dit, s’il faut ajouter des progestatifs pour protéger l’endomètre, le risque de cancer du sein augmente légèrement après quelques années. Les données indiquent neuf cas de plus pour 10000 femmes. On pourrait également dire que l’augmentation du risque est <0,1%, ce qui correspond à une incidence de <1 cas pour 1000 femmes par année d’utilisation.
En outre, il est possible de réduire le risque en choisissant judicieusement la progestérone ou le progestatif de synthèse. Une progestérone naturelle micronisée comme Utrogestan®, disponible en Suisse, semble augmenter le moins le risque par rapport aux autres progestatifs.
Quels effets indésirables peuvent survenir sous traitement hormonal de substitution?
U. Gobrecht-Keller: Il arrive que le tissu mammaire réagisse et que cela entraîne une tension mammaire, qui diminue généralement. La question de la prise de poids revient également toujours. Les données montrent que les femmes sous hormonothérapie prennent moins de poids par rapport à celles qui ne le sont pas. À la ménopause et en raison du processus de vieillissement, une redistribution s’opère: la «Lean Mass», c’est-à-dire la masse musculaire, diminue et la masse grasse augmente. Cela concerne surtout la graisse viscérale «métaboliquement active», ou graisse abdominale. Cela peut notamment favoriser l’apparition de diabète et augmenter le risque cardiovasculaire. Avant la ménopause, les œstrogènes offrent une certaine protection et, à la ménopause, l’administration d’hormones permet idéalement d’y remédier. Je vous déconseille cependant vivement de prendre des hormones uniquement parce que la forme de votre ventre vous dérange, si vous n’avez aucun autre problème. Il s’agit de médicaments qui peuvent avoir des effets secondaires, non pas d’une pilule de style de vie.
Quand faut-il idéalement initier l’hormonothérapie et comment les patientes doivent-elles être suivies?
U. Gobrecht-Keller: Il faut absolument tenir compte de la «window of opportunity», à savoir qu’il ne faut jamais l’initier plus de dix ans après la ménopause. L’idéal est de le faire avant 60 ans. Si les symptômes apparaissent plus de dix ans après la ménopause, c’est que quelque chose ne va pas. Il faut alors clarifier pourquoi la patiente présente soudain des symptômes qu’elle n’avait pas auparavant. Je veux voir toutes les patientes auxquelles je donne des hormones une fois par an, ou du moins avoir de leurs nouvelles et savoir comment elles se portent. Chaque année, je refais une évaluation pour voir si les avantages du traitement l’emportent toujours sur les inconvénients. Je surveille l’apparition de nouveaux facteurs de risque. Par exemple, la patiente fait-elle soudainement de l’hypertension? Comment va la poitrine? J’examine la poitrine tous les deux ans par mammographie et par palpation.
Chaque année, je veux en outre décider avec la patiente si le traitement doit être poursuivi ou si nous voulons envisager de l’arrêter. Il n’existe aucune limite arbitraire à l’hormonothérapie, mais il est important d’évaluer à chaque fois le rapport bénéfice-risque. Si l’on veut arrêter les hormones, on peut les diminuer progressivement, simplement les arrêter ou peut-être les continuer à une dose plus faible.
Une nouveauté parmi les traitements non hormonaux est le fézolinétant, un antagoniste du récepteur NK-3. Comment agit-il?
U. Gobrecht-Keller: Cette voie de signalisation n’a été décrite que récemment. Dans l’hypothalamus, certaines voies de signalisation passent par la neurokinine 3 (NK3). Celles-ci sont inhibées par l’œstradiol par feedback négatif. Si l’œstradiol est supprimé, la NK3 se lie alors davantage au récepteur NK3. En conséquence, les neurones chargés de dissiper la chaleur s’hypertrophient. C’est le mécanisme des bouffées de chaleur. Les antagonistes du récepteur NK3 inhibent le récepteur de la neurokinine 3 et réduisent en conséquence les bouffées de chaleur. Ils n’ont toutefois aucun effet sur les os, les articulations, le système cardiovasculaire et la sécheresse vulvo-vaginale, seulement sur les bouffées de chaleur. Le médicament Veoza® est déjà autorisé en Suisse, mais n’est actuellement pas pris en charge par les caisses-maladie.
Pour conclure, que souhaiteriez-vous que les médecins de premier recours fassent pour les patientes souffrant de symptômes de la ménopause?
U. Gobrecht-Keller: Le plus important, c’est qu’ils·elles écoutent les femmes et prennent leurs symptômes au sérieux. Comme il y a beaucoup de choses à prendre en compte ainsi que de nombreuses subtilités dans le diagnostic et le traitement, je trouve judicieux de confier en règle générale l’évaluation et l’initiation du traitement à des spécialistes.
Das könnte Sie auch interessieren:
L’hyperglycémie pendant la grossesse
Le diabète sucré pendant la grossesse est associé à des risques pour la mère et l’enfant.1 Le Pr Dr méd. Roger Lehmann, de Zurich, a expliqué lors du cours Diabetes Update Refresher du ...
APL à haut risque: nouveau traitement de référence? – CML: asciminib par rapport au traitement de première ligne par ITK
La leucémie promyélocytaire aiguë (APL), une forme rare de leucémie myéloïde aiguë, pourrait bientôt bénéficier d’un nouveau traitement de référence moins toxique. Chez les patient·es ...
Communications et posters sélectionnés
Lors du congrès annuel des pneumologues suisses, qui s’est tenu du 29 au 31mai 2024 à Baden, les pneumologues suisses ont donné un aperçu de leurs multiples recherches. Nous vous ...