ILD: Einfluss von Baseline-Biomarkern und antientzündlicher Therapie
Autoren:
Dr. Guangyu Shao
Univ.-Prof. Dr. Bernd Lamprecht
Mag. Bernhard Kaiser
Dr. David Lang, PhD
Universitätsklinik für Innere Medizin mit Schwerpunkt Pneumologie
Kepler Universitätsklinikum
Linz
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Der klinische Verlauf von interstitiellen Lungenkrankheiten (ILD) ist höchst variabel und wird sowohl durch patienten- als auch krankheitsspezifische Faktoren beeinflusst. In der vorliegenden retrospektiven Registerstudie haben wir den Einfluss von Baseline-Biomarkern auf das klinische Outcome von Patient:innen mit fibrotischen Lungenveränderungen im initialen High-Resolution-CT (HRCT) untersucht. Alter, LDH und Monozytenzahl wurden als prognostische Faktoren für eine Verbesserung der Lungenfunktion identifiziert, wobei in der antientzündlich behandelten Untergruppe nur das Alter einen signifikanten Einfluss hatte.
Keypoints
-
ILD stellen aufgrund der variablen Verläufe eine klinische Herausforderung dar und erfordern eine individualisierte Behandlung.
-
Prädiktoren für klinischen Verlauf und Therapieansprechen können eine wertvolle Entscheidungshilfe im klinischen Alltag bieten.
-
Jüngeres Alter, höhere LDH und niedrigere Monozytenzahl sind in der aktuellen Studie signifikant mit einer Verbesserung der Lungenfunktion ein Jahr nach der Diagnosestellung assoziiert, wobei nur jüngeres Alter als signifikante Variable in der antientzündlich behandelten Untergruppe verbleibt.
Interstitielle Lungenkrankheiten (ILD) stellen ein breites Spektrum von heterogenen Krankheitsentitäten mit variabler Prognose dar. Der klinische Verlauf reicht von kompletter Remission bis zur progressiven Lungenfibrose mit erhöhtem Risiko für respiratorisches Versagen und Tod.1 Dabei haben sowohl der spezifische ILD-Subtyp als auch die individuellen Patientencharakteristika einen wesentlichen Einfluss.
Neben idiopathischer Lungenfibrose (IPF) können zahlreiche andere ILD (Non-IPF-ILD) ebenfalls zu einer Lungenfibrose mit progredientem Verlust der Lungenfunktion und erhöhter Mortalität führen. In der kürzlich erschienenen offiziellen ATS/ERS/JRS/ALAT-Leitlinie wurde diese Untergruppe der fibrotischen ILD mit Ausnahme der IPF unter dem Begriff „progressive pulmonale Fibrose“ (PPF) subsumiert.2
Die Früherkennung von PPF und IPF ist wichtig, da der Einsatz von antifibrotischen Therapeutika wie Nintedanib oder Pirfenidon eine Progression verlangsamen und die Mortalität reduzieren kann.3,4 Jedoch manifestiert sich nur ein variabler Anteil von 18–32% der Non-IPF-ILD als progressive Erkrankung und bei einem signifikanten Anteil der fibrotischen ILD kann sogar eine Besserung der Lungenfunktion beobachtet werden.5
Während in den letzten Jahren viele neue Erkenntnisse über die Risikofaktoren für eine Krankheitsprogression gewonnen worden sind, existieren nur wenige Daten zu Prädiktoren einer funktionellen Verbesserung. Daher war es Ziel dieser Studie, die Korrelation zwischen Baseline-Biomarkern und der Verbesserung der Lungenfunktion nach einem Jahr bei Patient:innen mit fibrotischer ILD unterschiedlicher Ätiologie zu untersuchen. Darüber hinaus bewerteten wir die Auswirkungen von antiinflammatorischer Therapie bei der Studienpopulation.
Durchführung der Studie
Die vorliegende Studie basiert auf Daten eines monozentrischen Registers zu ILD. Eingeschlossen wurden insgesamt 142 Patient:innen mit fibrotischen ILD, welche durch das Vorhandensein von mindestens einem der folgenden Muster in der initialen hochauflösenden Computertomografie (HRCT) definiert worden sind: Retikulationen, Traktionsbronchiektasen (TBR) oder Honeycombing (HON).
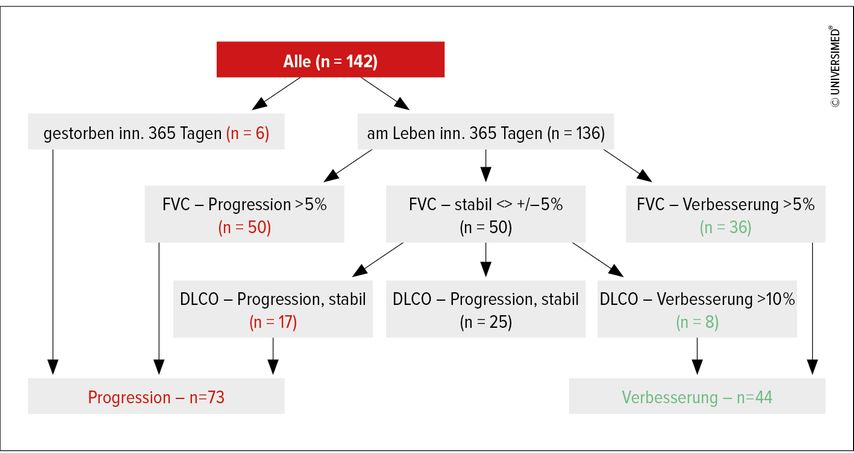
Zum Zeitpunkt der primären Evaluation wurden bei allen Patient:innen demografische Daten erhoben und ein Labor, eine Lungenfunktion sowie ein HRCT der Lunge durchgeführt. Als primärer klinischer Endpunkt wurde eine Besserung der forcierten Vitalkapazität (FVC) von über 5% und als sekundärer Endpunkt eine Besserung der Kohlenmonoxid-Diffusionskapazität (DLCO) von über 10% nach einem Jahr definiert. Nach Ablauf eines Jahres wurden dadurch zwei Kohorten gebildet, mit 73 Patient:innen mit einer Verschlechterung der Lungenfunktion und 44 Patient:innen, bei denen sich die Lungenfunktion verbesserte (Abb. 1). Die optimalen Grenzwerte wurden mithilfe des CutpointR-Programms berechnet.
Abb. 1: Studienergebnisse: Nach Ablauf eines Jahres wurden zwei Kohorten gebildet, mit 73 Patient:innen mit einer Verschlechterung der Lungenfunktion und 44 Patient:innen, bei denen sich die Lungenfunktion verbesserte
Ergebnisse
Die univariate Analyse ergab eine Assoziation mit funktioneller Verbesserung für Alter (<60 vs. ≥60; OR 4,6; 95% CI: 1,8–12,1; p=0,002), Honeycombing (0 vs. ≥0; OR 4,2; 95%CI: 1,1–15,1; p=0,031), Milchglastrübungen (0 vs. ≥0; OR 0,4; 95% CI:0,2–0.8; p=0,021), DLCO% of predicted (<43% vs. ≥43%; OR 2,9; 95% CI: 1,3–6,7; p=0,010) und FVC% of predicted (<95% vs. ≥95%; OR 4,6; 95% CI: 1,5–14,4; p=0,009).
In der multivariaten Analyse (MVA) zeigten Alter <60 Jahren (OR: 5,4; 95% CI: 1,9–15,4; p=0,002), LDH >250 U/L (OR: 2,5; 95% CI: 1,1–5,8; p=0,043) und Monozytenzahl <0,8G/L (OR: 3,5; 95% CI: 1,1–11,3; p=0,034) eine signifikante Korrelation mit funktioneller Verbesserung (Abb. 2). Bei 84 Patienten, die mit antientzündlichen Medikamenten behandelt wurden, verblieb in der MVA nur ein Alter <60 (OR: 8,5; 95% CI: 2,1–33,4; p=0,002) als signifikant.
Abb. 2: In der multivariaten Analyse (MVA) zeigten Alter <60 Jahren, LDH >250U/L und Monozytenzahl (MON) <0,8 G/L eine signifikante Korrelation mit funktioneller Verbesserung
Schlussfolgerungen
Basierend auf diesen statistischen Auswertungen kann man schlussfolgern, dass Patient:innen mit einem Alter <60, LDH >250U/L und einer Monozytenzahl <0,8 G/L trotz Fibrosezeichen im HRCT eine Besserung der Lungenfunktion im Verlauf zeigen können, unabhängig vom spezifischen ILD-Subtyp.
Möglicherweise lassen sich diese Beobachtungen dadurch erklären, dass IPF häufiger ältere Patient:innen betrifft. Hingegen ist bei jüngeren Patient:innen die Prävalenz von autoimmunmediierten ILD höher, welche mit einer besseren Prognose einhergehen.6,7 In Übereinstimmung damit wurde in unserem Studienkollektiv eine Korrelation zwischen einem erhöhten LDH-Spiegel – einem unspezifischen Marker für Entzündungen – und einer Besserung der Lungenfunktion festgestellt. Monozyten wurden in etlichen Studien eine Rolle bei der Pathogenese der Lungenfibrose zugeschrieben. Eine erhöhte Zahl dieser Zelllinie ist mit einem höheren Risiko für Krankheitsprogression vergesellschaftet, während im unserem Kollektiv eine niedrigere Monozytenzahl mit einer funktionellen Verbesserung assoziiert war.8
In der Praxis erhalten Patient:innen mit Risikofaktoren für eine progressive Lungenfibrose häufig zuerst eine Behandlung mit Immunsuppressiva anstelle von Antifibrotika, weil sie entweder die Kriterien für eineProgression oder jene für die Diagnose der IPF nicht erfüllen. Die Ergebnisse dieser Studie lassen einen Therapieversuch mit Immunsuppressiva bei Patient:innen in jüngerem Alter, mit höheren LDH-Werten und niedriger Monozytenzahlbefürworten. Bei Patient:innen ohne diese Charakteristika empfiehlt sich eine engmaschige Verlaufskontrolle, und es sollte frühzeitig über eine antifibrotische Therapie nachgedacht werden.
ILD-Ambulanz in Linz
Die Diagnostik und Therapie von ILD stellen in der klinischen Praxis eine große Herausforderung dar. Mit über 200 betreuten Patient:innen pro Jahr steht die ILD-Ambulanz der Universitätsklinik für Innere Medizin und Pneumologie am Kepler Universitätsklinikum in Linz für diesbezügliche Anfragen und fachlichen Austausch zur Verfügung.
Literatur:
1 Wijsenbeek M et al.: Interstitial lung diseases. Lancet 2022; 400(10354): 769-86 2 Raghu G et al.: Idiopathic pulmonary fibrosis (an update) and progressive pulmonary fibrosis in adults: an official ATS/ERS/JRS/ALAT clinical practice guideline. Am J Respir Crit Care Med 2022; 205(9): e18-e47 3 Coelho DJAB et al.: The role of monocyte count on monitoring patients with idiopatic pulmonary fibrosis under antifibrotic treatment. Eur Respir J 2020; 56(suppl 64): 722 4 Behr J et al.: Pirfenidone in patients with progressive fibrotic interstitial lung diseases other than idiopathic pulmonary fibrosis (RELIEF): a double-blind, randomised, placebo-controlled, phase 2b trial. Lancet Respir Med. 2021; 9(5): 476-86 5 Flaherty KR et al.: Nintedanib in progressive fibrosing interstitial lung diseases. N Engl J Med 2019; 381(18): 1718-27 6 Hopkins RB et al.: Epidemiology and survival of idiopathic pulmonary fibrosis from national data in Canada. Eur Respir J 2016; 48(1): 187-95 7 Duchemann B et al.: Prevalence and incidence of interstitial lung diseases in a multi-ethnic county of Greater Paris. Eur Respir J 2017; 50(2): 1602419 8 Scott MKD et al.: Increased monocyte count as a cellular biomarker for poor outcomes in fibrotic diseases: a retrospective, multicentre cohort study. Lancet Respir Med 2019; 7(6):497-508
Das könnte Sie auch interessieren:
Hypersensitivitätspneumonitis – wie oft denken wir Pathologen nicht daran?
Die Hypersensitivitätspneumonitis (HP) ist eine immunvermittelte interstitielle Lungenerkrankung, die durch Immunreaktionen auf inhalierte Antigene verursacht wird. Die Diagnose stützt ...
Post-Covid-Syndrom: Ergebnisse der bevölkerungsbasierten COVIDOM-Studie
Lungenfunktionelle Residuen und Atemwegsinflammation gehören zu den häufigsten Langzeitfolgen nach einer milden akuten Covid-19-Erkrankung. Die deutsche COVIDOM-Studie evaluierte ...