La baisse du LDL peut être améliorée davantage, surtout chez les femmes
Compte-rendu:
Dre méd. Christine Adderson-Kisser, MPH
Journaliste médicale
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
En ouverture du premier cours de lipidologie en Suisse, le Pr Dr méd. Arnold von Eckardstein, de l’Institut de chimie clinique de l’Hôpital universitaire de Zurich, a donné un aperçu épidémiologique du fardeau des maladies cardiovasculaires en se basant sur le compte-rendu Global Burden of Cardiovascular Disease 2022 de l’OMS et sur les statistiques suisses pour 2022.1,2 Outre les facteurs de risque associés à ces maladies, il a également mis en évidence les limites qui subsistent dans leur gestion.
Au cours des 30 dernières années, on a observé une nette tendance à la diminution de la charge et de la mortalité dues aux maladies cardiovasculaires (MCV).1 «Il ne s’agit toutefois que de taux ajustés en fonction de l’âge, et non de chiffres absolus, car la population est de plus en plus âgée», a expliqué A. von Eckardstein. En Suisse aussi, la mortalité due aux MCV diminue depuis l’an 2000, tant chez les hommes que chez les femmes, alors que le taux d’hospitalisation pour MCV augmente avec des patient·es de plus en plus âgé·es.2
Prévalence et mortalité des maladies cardiovasculaires en Suisse et dans le monde
Même si le taux de MCV et la mortalité par infarctus du myocarde ont considérablement baissé dans le monde et particulièrement en Suisse, les MCV restent la première cause de mortalité au niveau mondial, avec plus de 18 millions de décès.3 Selon A. von Eckardstein, parmi les MCV, la cardiopathie ischémique est en tête avec 9 millions de décès, suivie par l’accident vasculaire cérébral avec 6,5 millions. La répartition des taux de mortalité due aux MCV dans le monde est toutefois très inégale. On retrouve les taux de mortalité les plus élevés, jusqu’à 715/100000 personnes, en Europe de l’Est, en Russie, en Chine, au Moyen-Orient et dans de nombreux pays d’Afrique. En Europe, les taux sont nettement inférieurs, avec un gradient identifiable et la mortalité la plus faible est observée en Suisse, en France, en Espagne, en Italie du Nord et en Norvège (57/100000 personnes).
Si l’on considère la mortalité due aux MCV dans les différents groupes d’âge et répartie par sexe, on constate que les taux n’augmentent qu’à un âge très avancé, et ce, plus tôt chez les hommes que chez les femmes, avec une égalisation des taux seulement à un âge avancé.2 Par rapport aux données de 1990, la tendance est toutefois en défaveur des femmes, selon l’expert.
«Si l’on considère maintenant non pas la mortalité, mais la qualité de vie, en particulier l’espérance de vie corrigée de l’incapacité («disability-adjusted life years», DALY) dues aux maladies cardiovasculaires, on constate que la cardiopathie ischémique et l’accident vasculaire cérébral ischémique contribuent le plus aux limitations dans ce groupe de patient·es», a expliqué A. von Eckardstein. «Là encore, on observe cependant un gradient clair au sein de l’Europe, allant d’environ 3000 DALY pour 100000 personnes à Chypre et en Allemagne à environ 1600 en Suisse», a-t-il ajouté. La répartition par MCV montre également que l’Europe de l’Ouest occupe l’une des meilleures places dans la comparaison mondiale, à l’exception de la maladie artérielle occlusive périphérique, qui reste un problème dans cette région.
Quels sont les facteurs de risque associés à la charge de morbidité cardiovasculaire?
Selon A. von Eckardstein, il existe différents paramètres qui montrent une association avec la mortalité due aux MCV et dont l’amélioration peut expliquer les effets positifs sur la mortalité cardiovasculaire. «Nous retrouvons la plupart des facteurs ayant un impact défavorable en Afrique du Nord et en Russie, mais aussi dans certains pays d’Europe de l’Est et d’Asie. L’Europe de l’Ouest et même les États-Unis sont parmi les plus performants», a déclaré A. von Eckardstein. «Parmi les facteurs environnementaux, c’est certainement encore la pollution de l’air qui a le plus de poids. Mais ce qui est surprenant, c’est que les basses températures semblent avoir un effet plus négatif sur le taux de MCV que les hautes températures», a-t-il déclaré. En ce qui concerne les facteurs de risque métaboliques sur lesquels il est possible d’agir, une pression artérielle systolique élevée reste en tête, suivie par des taux élevés de LDL-C et un IMC élevé, seulement alors vient le diabète. Parmi les facteurs liés au mode de vie, les facteurs alimentaires ont le plus de poids, tout comme le tabagisme. «Il est intéressant de constater que non seulement la prévalence des facteurs de risque est plus élevée en Europe de l’Est et en Russie, tout comme en Afrique du Nord et dans les pays arabes, en Chine et en Inde, mais que leurs effets y sont également plus marqués que chez nous», a rapporté l’intervenant.4 Selon lui, une évaluation des risques en fonction du pays est nécessaire.
L’un des facteurs de risque fortement associé à la mortalité cardiovasculaire dans tous les pays est un taux élevé de LDL-C.3 Alors que les taux de non-HDL-C sont en baisse constante depuis 40 ans – pour les deux sexes et toutes les classes d’âge – dans les pays à revenu élevé, la tendance est cependant plutôt à l’augmentation dans les pays à faible revenu.3
«Si l’on considère l’évolution des années de vie perdues (YLL) dues aux MCV pour 100000 personnes en fonction de l’influence des différents facteurs de risque, il apparaît clairement que le contrôle de la pression artérielle et le LDL-C sont les deux facteurs qui ont le plus contribué à la tendance à la baisse de la mortalité due aux MCV au cours des 30 dernières années», a expliqué A. von Eckardstein.1
Taux élevé de LDL-C détecté, danger écarté? Pas du tout!
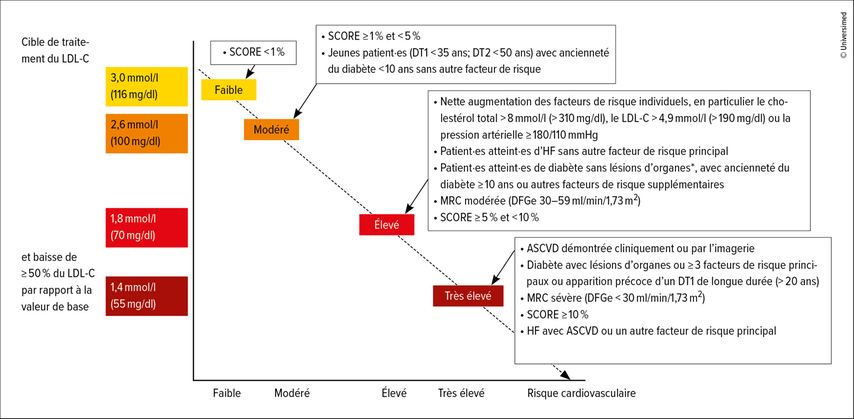
«Les valeurs cibles pour le traitement des taux élevés de LDL-C doivent être définies en fonction du risque individuel», a expliqué l’expert en s’appuyant sur les recommandations des directives de l’ESC de 2019, présentées dans la Figure 1.5 L’objectif minimal est une valeur <3,0mmol/l. «Si l’on considère que 70% de la population adulte se situe au-dessus de cette valeur en Suisse – avec une médiane d’environ 3,4mmol/l –, cet objectif minimal n’est déjà pas atteint dans la population totale», a-t-il ajouté. Dans les groupes d’âge plus jeunes, les taux de LDL sont encore nettement plus faibles (environ 2,5mmol/l pour les personnes d’une vingtaine d’années et environ 1,0mmol/l pour les nouveau-nés), puis augmentent progressivement avec l’âge. Les raisons exactes ne sont pas connues à ce jour. «On ignore si c’est le résultat de la somme de toutes les erreurs en termes d’alimentations commises au cours d’une vie, si la consommation d’aliments ultra-transformés joue un rôle ou si des facteurs épigénétiques en sont la cause», a fait savoir A. von Eckardstein en évoquant les théories possibles. «Il est du moins clair qu’un simple changement d’alimentation ne permet en aucun cas à un adulte d’une cinquantaine d’années d’atteindre les valeurs qu’il avait à 20 ans», a-t-il précisé. Il est nécessaire de prendre des médicaments pour y arriver.
Fig.1: Objectifs thérapeutiques pour la baisse du LDL-C en fonction du risque cardiovasculaire (modifiés selon Mach F et al. 2019)5
Néanmoins, combien de personnes présentant un risque CV élevé à très élevé prennent réellement des médicaments hypolipémiants? En comparaison avec d’autres pays, 51% des personnes en Suisse reçoivent une monothérapie et 30% un traitement combiné. La Finlande, l’Irlande et le Royaume-Uni sont les pays les plus performants avec des taux allant jusqu’à 75% de personnes sous monothérapie.7 Dans d’autres pays, on constate une prise en charge nettement insuffisante des personnes nécessitant un traitement.
La prise d’un traitement ne signifie toutefois pas que l’objectif fixé sera atteint. Si l’on considère les valeurs thérapeutiques cibles de 1,8mmol/l (risque élevé) et de 1,4mmol/l (risque très élevé) exigées par les directives ainsi que les taux de réussite des traitements hypolipémiants, on constate en effet des succès très limités: 39% seulement de l’ensemble des personnes traitées ont atteint la valeur cible de 1,4mmol/l – le taux a pu être porté à 67% à peine en ajoutant des inhibiteurs de la PCSK9.6 Dans une étude européenne récente, dans laquelle l’atteinte des valeurs de LDL a été évaluée de manière stratifiée en fonction du risque CV, du statut ASCVD et du type de traitement hypolipémiant (monothérapie par rapport à traitement combiné), les taux de réussite s’élevaient en outre seulement à 20% en moyenne (plage: 18–32%).7 Il en va de même dans le jeu de données de plus de 100000 patient·es issus de 540 cabinets de médecins de premier recours en Suisse en 2020.8
Une autre étude menée dans 650 cabinets de médecins de premier recours en Suisse et portant sur les données de 8060 patient·es entre 2016 et 2019 a montré que 63% suivaient un traitement par statines conforme aux directives, environ 36% étaient sous-traité·es et 1% surtraité·es. «L’un des facteurs qui y contribuent est certainement l’adhésion du·e la patient·e. Elle n’est plus que d’environ 50% 2 à 3 ans après le début du traitement par statines», a commenté l’expert. Cette étude a également permis d’identifier d’autres paramètres intéressants qui ont une influence sur le succès thérapeutique: du côté des patient·es, la probabilité de ne pas recevoir un traitement suffisant était plus élevée pour les femmes et les jeunes patient·es que pour les hommes et les personnes âgées.
Du côté des médecins, le sexe féminin et le jeune âge des praticien·nes étaient en revanche plutôt garants d’un bon succès thérapeutique.9 Cette différence entre les sexes dans le traitement a également été constatée dans l’évaluation des données du registre EUROASPIRE V de l’European Society of Cardiology: en Allemagne comme dans d’autres pays, moins de femmes que d’hommes ont atteint les valeurs cibles de LDL (22,1% par rapport à 31,4%; p<0,001).10 Un tel effet des sexes n’a pas pu être constaté en ce qui concerne le contrôle de la pression artérielle; en ce qui concerne le tabagisme ou l’obésité, il a pu être démontré en fonction du revenu du pays concerné.
Les femmes sont-elles vraiment moins bien traitées que les hommes?
L’inégalité des sexes dans le traitement par statines a également été mise en évidence dans les données des hôpitaux de 71358 patient·es (49% de femmes) concernant la fréquence de prescription de statines après un infarctus du myocarde, qui était systématiquement meilleure chez les hommes, indépendamment de l’intensité du traitement.11 Peters et al. avaient déjà pu démontrer que l’avantage des femmes, qui présentent encore un risque CV nettement plus faible et une mortalité globale plus faible que les hommes sans antécédent d’infarctus du myocarde, s’estompe nettement après un infarctus du myocarde.12 «C’est donc une raison pour que les femmes bénéficient également d’un traitement suffisant après un infarctus du myocarde», a souligné A. von Eckardstein.
Les femmes sont aussi moins bien loties sur d’autres points dans le traitement par statines: celles atteintes de diabète de type 2 ont moins de chances d’obtenir une baisse de leur taux de LDL que les hommes diabétiques, comme l’ont confirmé des données provenant des États-Unis, des Pays-Bas et d’Australie – alors que le traitement de l’hypertension artérielle n’a pas non plus montré de différences entre les sexes.13–15 Même dans le traitement de l’hypercholestérolémie familiale, c’est-à-dire des troubles purs du métabolisme des lipides, il s’est avéré que les femmes reçoivent des traitements moins intensifs que les hommes, indépendamment du statut ASCVD.16 «Pourtant, nous savons désormais qu’une augmentation du LDL-C chez les femmes multiplie le risque d’infarctus du myocarde et de décès cardiovasculaire par rapport aux hommes», a expliqué l’expert en s’appuyant sur les données d’une étude menée à Copenhague. Alors que le risque relatif (RR) de décès cardiovasculaire était multiplié par 5 de manière significative chez les femmes (RR: 5,3) en cas d’augmentation du LDL-C de 1mmol/l, il ne l’était pratiquement pas chez les hommes (RR: 0,94).17 La situation était similaire pour le risque d’infarctus du myocarde (femmes: RR: 2,82; hommes: RR: 1,53). «Cela nous amène à penser que l’influence de la baisse du LDL sur le taux d’infarctus du myocarde est peut-être encore plus importante pour les femmes que pour les hommes. La réticence à prescrire des statines aux femmes n’est pour ainsi dire plus justifiable», conclut-il.
Et les personnes âgées?
Alors que les données actuelles montrent clairement que les personnes âgées de plus de 75 ans bénéficient autant d’un traitement par statines en prévention secondaire, c’est-à-dire après un infarctus du myocarde, que les personnes plus jeunes, le traitement par statines en prévention primaire est controversé et les preuves actuelles contredisent son bénéfice chez les personnes âgées asymptomatiques. «Le mieux est une bonne information et une décision prise conjointement avec les personnes concernées», conclut A.von Eckardstein.
Source:
Présentation «Épidémiologie: prévalence, groupes à risque, associations» par le Pr Dr méd. Arnold von Eckardstein, 1er cours AGLA de lipidologie clinique, 18 et 19 janvier 2024, Zurich
Littérature:
1 Mensah GA et al.: Global burden of cardiovascular diseases and risks, 1990-2022. J Am Coll Cardiol 2023; 82: 2350-473 2 Office fédéral de la statistique [site internet]. Berne: Chancellerie fédérale; c2020 [consulté en janvier 2024]. Statistiques sur les causes de décès (CoD). Disponible sur: https://www.bfs.admin.ch/bfs/de/home/statistiken/gesundheit/gesundheitszustand/sterblichkeittodesursachen.html 3 Pirillo A et al.: The burden of hypercholesterolemia and ischemic heart disease in a a ageing world. Pharmacol Res 2023; 193: 106814 4 Pirillo A et al.: Global epidemiology of dyslipidaemias. Nat Rev Cardiol 2021; 18: 689-700 5 Mach F et al.: 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J 2020; 41: 111-88 6 Ray KK et al.: EU-wide cross-sectional observational study of lipid-modifying therapy use in secondary and primary care: the DA VINCI study. Eur J Prev Cardiol 2021; 28: 1279-89 7 Ray KK et al.: Treatment gaps in the implementation of LDL cholesterol control among high- and very high-risk patients in Europe between 2020 and 2021: the multinational observational SANTORINI study. Lancet Reg Health Eur 2023; 29: 100624 8 Meier R et al.: The impact of the 2019 European Guideline for Cardiovascular Risk Management: a cross-sectional study in general practice. J Clin Med 2020; 9: 2140 9 Rachamin Y et al.: Guideline concordance of statin treatment decisions: a retrospective cohort study. J Clin Med 2020; 9: 3719 10Vynckier P et al.: Gender gap in risk factor control of coronary patients far from closing: results from the European Society of Cardiology EUROASPIRE V registry. Eur J Prev Cardiol 2022; 29: 344-51 11 Peters SAE et al.: Sex differences in high-intensity statin use following myocardial infarction in the United States. J Am Coll Cardiol 2018; 71: 1729-37 12 Peters SAE et al.: Sex differences in incident and recurrent coronary events and all-cause mortality. J Am Coll Cardiol 2020; 76: 1751-60 13Weeda ER et al.: Joint effect of race/ethnicity or location of residence and sex on low density lipoprotein-cholesterol among veterans with type 2 diabetes: a 10-year retrospective cohort study. BMC Cardiovasc Disord 2020; 20: 449 14 De Jong M et al.: Sex differences in cardiometabolic risk factors, pharmacological treatment and risk factor control in type 2 diabetes: findings from the Dutch Diabetes Pearl cohort. BMJ Open Diab Res Care 2020; 8: e001365 15Lee CMY et al.: Sex disparities in the management of coronary heart disease in general practices in Australia. Heart 2019; 105: 1898-904 16 Balla S et al.: Women living with familial hypercholesterolemia: challenges and considerations surrounding their care. Curr Atherosclerol Rep 2020; 22: 60 17 Amrock SM et al.: Health disparities among adult patients with a phenotypic diagnosis of familial hypercholesterolemia in the CASCADE-FH™ patient registry. Atherosclerosis 2017; 267: 19-26
Das könnte Sie auch interessieren:
L’hyperglycémie pendant la grossesse
Le diabète sucré pendant la grossesse est associé à des risques pour la mère et l’enfant.1 Le Pr Dr méd. Roger Lehmann, de Zurich, a expliqué lors du cours Diabetes Update Refresher du ...
APL à haut risque: nouveau traitement de référence? – CML: asciminib par rapport au traitement de première ligne par ITK
La leucémie promyélocytaire aiguë (APL), une forme rare de leucémie myéloïde aiguë, pourrait bientôt bénéficier d’un nouveau traitement de référence moins toxique. Chez les patient·es ...
Communications et posters sélectionnés
Lors du congrès annuel des pneumologues suisses, qui s’est tenu du 29 au 31mai 2024 à Baden, les pneumologues suisses ont donné un aperçu de leurs multiples recherches. Nous vous ...