Mise à jour des directives de l’EACS
Compte-rendu:
Mag. Birgit Leichsenring
Journaliste médicale
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
En novembre 2024, la ville écossaise de Glasgow a accueilli pour la 31e fois la Conference on HIV Drug Therapy, aussi appelée HIV Glasgow. L’un des points forts a été la présentation des directives actuelles de l’EACS, qui apportent des mises à jour dans les domaines les plus divers. Les autres points du programme ont également mis en évidence la diversité des thèmes autour du VIH auxquels les médecins et les patient·es sont confrontés.
Comme à l’accoutumée, les 2000 participant·s issu·es du monde médical et scientifique ont pu profiter de l’ambiance particulière de la HIV Glasgow. L’une des principales raisons est l’absence de programme parallèle. Cette conférence se prête donc particulièrement bien au réseautage et à l’échange. En outre, certains sujets qui sortent du cadre des questions classiques sur les traitements antirétroviraux sont également abordés, comme le montre la petite sélection suivante.
Directives de l’EACS: mise à jour des directives thérapeutiques européennes
Au niveau européen, les médecins peuvent s’inspirer des directives thérapeutiques de l’EACS (European AIDS Clinical Society) pour le traitement à long terme des personnes vivant avec le VIH. Elles sont actualisées chaque année par des expert·es du VIH renommé·es sur la base des données les plus récentes et les directives nationales s’y réfèrent généralement. Les modifications présentées en novembre 2024 étaient à nouveau très diverses.1
Allongement de l’intervalle de mesure de la charge virale
Pour garantir le succès durable d’un traitement contre le VIH, il est indispensable de procéder à des contrôles réguliers du statut dans le cadre de la prise en charge. Des paramètres tels que la charge virale et le nombre de cellules CD4 sont essentiels. Chez les patient·es sous traitement stable et sans autres facteurs de risque, les intervalles recommandés pour la mesure de la charge virale et la détermination du nombre de cellules CD4 ont été allongés. Au lieu d’une période de 3 à 6 mois, les directives actuelles permettent une plus grande flexibilité avec un intervalle de 3 à 12 mois.1
Large utilisation des statines
Pour diverses raisons, les personnes vivant avec le VIH sont plus susceptibles d’être atteintes de maladies cardiovasculaires (CV). Le sujet prend de plus en plus d’importance, notamment avec l’augmentation de l’espérance de vie de l’ensemble de la cohorte. L’étude de phase III REPRIEVE a inclus environ 7800 personnes vivant avec le VIH dans 12 pays et présentant un risque faible à modéré de maladie cardiovasculaire athérosclérotique (ASCVD).2 La pitavastatine (4mg QD) et le placebo ont été comparés, le critère d’évaluation primaire étant la survenue d’un événement indésirable cardiovasculaire majeur (MACE). L’étude a été arrêtée après environ 5 ans, car une réduction de 35% du risque de MACE avait été démontrée sous pitavastatine.2
Sur la base de ces données, les recommandations thérapeutiques américaines pour les personnes vivant avec le VIH avaient intégré une utilisation plus large des statines au printemps 2024, suivies maintenant par les directives de l’EACS.1 La prise d’une statine doit également être discutée à partir de 40 ans pour les personnes vivant avec le VIH présentant un faible risque CV.
NAFDL et NASH rebaptisées
La modification de la nomenclature des stéatoses hépatiques, élaborée par des hépatologues et publiée fin 2023, a désormais été intégrée dans les directives de l’EACS. Le contexte de ces modifications est d’éviter les jugements négatifs et la stigmatisation liés aux termes «non-alcohol» et «fatty». Le terme générique utilisé est maladie stéatosique du foie («steatotic liver disease», SLD). La stéatose hépatique non alcoolique («non-alcoholic fatty liver disease», NAFLD) a été rebaptisée maladie stéatosique du foie associée à une dysfonction métabolique («metabolic dysfunction-associated steatotic liver disease», MASLD). Par analogie, la stéatohépatite non alcoolique («non-alcoholic steato-hepatitis», NASH) est désormais appelée stéatohépatite associée à une dysfonction métabolique («metabolic dysfunction-associated steato-hepatitis», MASH).
Des changements comparables dans le langage courant existent aussi dans le domaine du VIH: par exemple, on n’utilise plus le terme «HIV-positive», mais on parle de personnes vivant avec le VIH et le terme «late presenter» a été remplacé par «late presentation».1
Mise à jour de l’indication de la PEP
La prophylaxie post-exposition au VIH (PEP) peut réduire considérablement la probabilité d’une infection par le VIH si elle est utilisée à temps après l’exposition. Comme le risque de transmission augmente en principe proportionnellement à la quantité de virus, les directives relatives à la PEP font référence à la charge virale de la personne index.
Jusqu’à présent, les directives de l’EACS considéraient tout contact sanguin avec des muqueuses (pendant plus de 15 minutes) ou avec une peau lésée comme une indication pour la PEP. Cette indication est désormais différenciée en fonction de la charge virale. Un risque substantiel de transmission et donc une indication de la PEP dans le cas de ce type de contact sanguin sont uniquement mentionnés chez les personnes index présentant une virémie.1
Initiation de la PrEP avec une double dose
La prophylaxie pré-exposition au VIH (PrEP) et donc la prise d’antirétroviraux pour se protéger d’une infection par le VIH se sont avérées être des mesures préventives très efficaces. Deux schémas de prise différents sont utilisés pour la PrEP orale: d’une part, une PrEP à prendre quotidiennement et, d’autre part, une PrEP ciblée sous la forme de deux comprimés de PrEP avant et d’un comprimé les deux jours suivant un rapport sexuel. Les données disponibles varient considérablement en fonction du type et de l’étendue des études ainsi que des groupes de population étudiés. Sur la base d’études pharmacodynamiques, les directives actualisées de l’EACS recommandent de commencer par une double dose pour les deux schémas de PrEP afin de réduire le délai nécessaire jusqu’à l’atteinte d’un niveau protecteur du principe actif.1
Cabotégravir «long-acting» comme option pour la PrEP
En plus de la PrEP orale (association TDF/FTC ou, le cas échéant, TAF/FTC), l’Agence européenne des médicaments (EMA) a autorisé fin 2023 la substance cabotégravir à action prolongée («long-acting») pour la PrEP. Il s’agit d’un inhibiteur d’intégrase qui est injecté tous les deux mois par voie intramusculaire après une phase d’ajustement. Des études ont démontré son efficacité chez les hommes ayant des rapports sexuels avec des hommes (HSH) ainsi que chez les femmes trans* et cis*. Jusqu’à présent, les directives de l’EACS prévoyaient que le cabotégravir soit exclusivement réservé aux personnes présentant une contre-indication à l’association TDF/FTC. La version actualisée est désormais plus ouverte sur le fait que le cabotégravir «long-acting» peut être envisagé comme alternative, à condition que cette PrEP soit disponible.1
Ajout du chemsex
Un chapitre sur le chemsex a été ajouté aux directives de l’EACS. Cette dernière reconnaît ainsi clairement le chemsex comme un risque potentiel pour la santé et un élément de la prise en charge globale des personnes vivant avec le VIH. Le terme chemsex décrit généralement la consommation de méthamphétamine, de méphédrone et/ou de GHB/GBL lors de rapports sexuels entre hommes. Selon des études, la prévalence du chemsex dans le groupe HSH en Europe est de 16%. L’EACS donne des directives claires pour les personnes vivant avec le VIH qui doivent faire l’objet d’un dépistage avec anamnèse concernant le chemsex. Un bref questionnaire donne aux médecins des indications concrètes sur les mesures à prendre, par exemple l’orientation vers un centre de traitement de la toxicomanie.1
Enquête européenne auprès des «healthcare professionals» sur la discrimination
L’infection par le VIH reste associée à une discrimination et à une stigmatisation pour nombre de patient·es, comme le montrent les enquêtes menées auprès des personnes vivant avec le VIH, mais aussi dans l’ensemble de la population. Près de 3300 personnes vivant avec le VIH dans 54 pays ont participé à une telle enquête menée par l’ECDC (European Centre for Disease Prevention and Control) en 2023. Elle a montré que 31% évitaient les offres en matière de santé par crainte d’être traitées différemment. 33% ont déclaré avoir reçu un traitement de moins bonne qualité par le système de santé et 23% se sont vu refuser un traitement ou celui-ci a été retardé en raison de leur statut VIH.
Une étude récente de l’ECDC, présentée à la HIV Glasgow, a abordé le sujet sous un autre angle: elle a interrogé des employés du système de santé. 18430 personnes ont répondu à un questionnaire élaboré par l’ECDC en collaboration avec l’EACS.3 52% étaient âgées de 25 à 44 ans, 44% étaient médecins, 22% infirmier·ères, 58% travaillaient en milieu hospitalier et 18% dans des services d’infectiologie ou spécialisés dans le VIH.
Plus de la moitié des personnes interrogées ont fait état d’inquiétudes lors des soins de personnes vivant avec le VIH, par exemple lors de prises de sang (57%) ou du traitement des plaies (53%). 26% utilisent deux paires de gants lors des soins liés au VIH et 8% évitent tout contact physique avec les personnes concernées.3
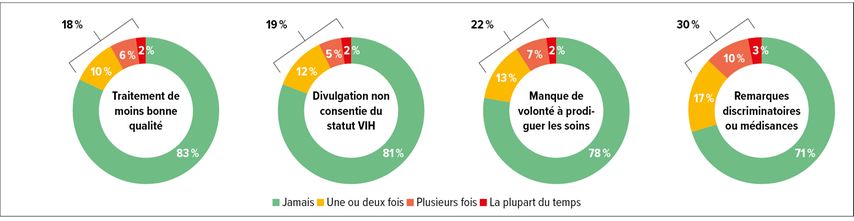
Il était également intéressant de savoir si les personnes vivant avec le VIH étaient traitées différemment sur leur lieu de travail. Ainsi, 18% ont observé un traitement de moins bonne qualité, 19% une divulgation non consentie du statut VIH et 30% des remarques discriminatoires à l’encontre des patient·es au cours de l’année écoulée (Fig. 1).3
Fig.1: Une proportion significative de «healthcare professionals» (HCP) (18–30%) a observé un comportement discriminatoire envers les personnes vivant avec le VIH sur le lieu de travail (modifiée selon ECDC 2024)3
Ces données peuvent être commentées de deux manières: d’une part, la discrimination rapportée dans le système de santé ne résulte pas d’une éventuelle perception erronée des patient·es. D’autre part, nombre de collaborateur·rices sont attentif·ves à ce sujet et enregistrent les inégalités de traitement.
Source:
Conference on HIV Drug Therapy, 10 au 13 novembre 2024, Glasgow
Littérature:
1 EACS Guidelines Version 12.1, November 2024: https://eacs.sanfordguide.com 2 Grinspoon SK et al.: N Engl J Med 2023; 389: 687-99 3 ECDC: HIV stigma in the healthcare setting. Monitoring implementation of the Dublin Declaration on partnership to fight HIV/AIDS in Europe and Central Asia. 2024: https://www.ecdc.europa.eu/en/publications-data/hiv-stigma-healthcare-setting-monitoring-implementation-dublin-declaration
Das könnte Sie auch interessieren:
Séquelles cardiopulmonaires à long terme après une infection sévère par le SARS-CoV-2
Le SARS-CoV-2 a entraîné une crise sanitaire mondiale et a posé des défis considérables aux systèmes de santé.1 Si le Covid-19 était initialement considérée comme une maladie ...
Posters et communications sélectionnés
Lors du congrès annuel de la Société Suisse d’Endocrinologie et de Diabétologie, les endocrinologues et diabétologues suisses ont fourni une vue d’ensemble de leurs nombreuses recherches ...
Analogues de l’incrétine par rapport à la chirurgie bariatrique
La question du meilleur traitement pour la perte de poids a fait l’objet d’un débat pour et contre dans le cadre du congrès 2024 de l’EASD. Alors que la facilité d’accès et la bonne ...