Fokus: Lebensqualität bei hüftgelenksnahen Frakturen
Autor:
Dr. Leo R. W. Kronberger
„Die Orthopaeden“ – Kompetenzzentrum für Ortho-Geriatrie
PK Graz Ragnitz und PK Kastanienhof
E-Mail: Leo.kronberger@ortho-graz.at
Hüft- und Beckenverletzungen führen bei älteren Menschen häufig zu einem Verlust der Autonomie und haben somit einen negativen Einfluss auf die Lebensqualität. Aufgrund der demografischen Entwicklung werden auch die Orthopädie und die Traumatologie vor immer größere Herausforderungen gestellt. Wichtige medizinische Entscheidungen sollten aber immer mit den Patient:innen gemeinsam getroffen werden.
Die Lebensqualität älterer Menschen nach Hüft- und Beckenverletzungen ist ein bedeutendes Thema in der geriatrischen und orthopädischen Fachwelt, insbesondere vor dem Hintergrund einer überalternden Bevölkerung. Die Weltgesundheitsorganisation (WHO) hat die Jahre 2020 bis 2030 zur „Dekade des gesunden Alterns“ erklärt, was die Bedeutung der demografischen Veränderung unterstreicht. Generell zeigt sich eine Zunahme des Anteils älterer Menschen, die in ihren eigenen vier Wänden altern, aber in der bitteren Realität auch ein Wachstum jener, die an chronischen Erkrankungen leiden, für die es keine Heilung gibt, aber intensive Pflege und Unterstützung notwendig ist. Diese Unterstützung wird sowohl von informellen Pflegepersonen als auch durch formelle Pflegedienste wie Rehabilitation, häusliche Krankenpflege, Tagespflege, psychiatrische Betreuung und allgemeine medizinische Versorgung geleistet.
Obschon zahlreiche Definitionen und Theorien zur Lebensqualität vorhanden sind, fehlt es an einem systematischen Überblick über die Sichtweise älterer Menschen selbst. Dabei ist es wichtig, sich mit den Perspektiven älterer Erwachsener zur Lebensqualität zu befassen, um die Versorgungsziele an deren Erwartungen anzupassen und die Validität bestehender Messinstrumente zu bewerten.
Hüftfrakturen sind eine der häufigsten schweren Verletzungen bei älteren Menschen und führen sehr oft zu einem Verlust der unabhängigen Mobilität und der Fähigkeit, eigenständig zu Hause zu leben. Besonders Patient:innen mit chronischen Erkrankungen leiden nach einer Hüftfraktur unter zusätzlicher Schwächung durch Schmerzen, Mobilitätsverlust und Pflegebedürftigkeit. Die Mortalitätsrate nach einer Hüftfraktur bleibt in den ersten 30 Tagen hoch und erreicht im ersten Jahr, je nach Studie, 20–28%, wobei nur ein Drittel dieser Todesfälle direkt auf die Fraktur zurückzuführen ist. Solche Verletzungen stellen nicht nur eine erhebliche Herausforderung für die Gesundheitssysteme dar, sondern haben auch bedeutende sozioökonomische Auswirkungen auf die Patient:innen, deren Familien und die Gesundheitsbudgets.
Das Ziel sollte es daher sein, den Zustand älterer Patient:innen wie vor einem Unfallgeschehen wiederherzustellen, ohne dass sie dabei an Funktionalität oder Selbstständigkeit einbüßen, um einen Verlust an Lebensqualität zu vermeiden. Die Behandlung sollte sich nach dem Prinzip „So viel wie nötig, so wenig wie möglich“ richten, um unnötige Eingriffe zu vermeiden. Dabei ist es unerlässlich, die Bedürfnisse der Patient:innen genau zu verstehen.
In den letzten Jahren hat sich aufgrund dessen der Fokus der Forschung zu Hüftfrakturen zunehmend auf funktionale Ergebnisse und patient:innenberichtete Ergebnismessungen (PROMs) verlagert, die die Auswirkungen von medizinischen und chirurgischen Interventionen auf die Lebensqualität und das psychologische Wohlbefinden der Patient:innen bewerten. Studien zeigen, dass Hüftfrakturen die Lebensqualität erheblich beeinträchtigen können, wobei PROM-Daten wie der EQ-5D-3L-Fragebogen genutzt werden, um diese Veränderungen objektiv zu messen. Diese Einführung legt dar, dass die Erfassung und die Verbesserung der Lebensqualität nach Hüft- und Beckenverletzungen bei älteren Menschen eine komplexe und vielschichtige Herausforderung darstellen. Durch die Synthese von Erkenntnissen aus qualitativen Studien und die Nutzung umfassender PROM-Daten können gezielte Maßnahmen entwickelt werden, um die Lebensqualität und das allgemeine Wohlbefinden dieser Patient:innengruppe zu verbessern.
Gesundheit vs. Quality of Life vs. Health-related Quality of Life
1948 definierte die Weltgesundheitsorganisation (WHO) Gesundheit als „einen Zustand des vollständigen körperlichen, geistigen und sozialen Wohlbefindens und nicht nur das Fehlen von Krankheit oder Gebrechen“. Konzepte wie Lebensqualität, Lebenszufriedenheit, erfolgreiches Altern und Generativität tauchten im Weiteren in den 1950er-Jahren in Medizin, Gesundheits- und Sozialwissenschaften auf. Trotz des steigenden Interesses gab es wenig Konsens über die Klarheit und die Definition des Konzepts sowie über geeignete Messmethoden, insbesondere im Hinblick auf ältere Erwachsene. Franks merkte an, dass „die Lebensqualität eine Variable ist, auf die Forscher häufig verweisen, die sie jedoch mit unterschiedlichen Begriffen definieren und nur schwer messen können“.
Das Konzept der Lebensqualität (Quality of Life = QoL) gewann dennoch weiter an Bedeutung in der Gesundheitsversorgung und Forschung und wird angesichts des schnellen Wachstums der alternden Bevölkerung weltweit zunehmend als Standardmaßstab für die Ergebnisse in der Pflege und gerontologischen Diensten betrachtet. Der Begriff „gesundheitsbezogene Lebensqualität“ (Health-related Quality of Life = HRQoL) bezieht sich speziell auf Aspekte, die für die Gesundheit relevant sind. In den meisten Definitionen von HRQoL sind zwei zentrale Aspekte enthalten. Zum einen wird sie als multidimensionales Konzept beschrieben, das physische, funktionale, soziale und psychologische Aspekte des Wohlbefindens und Funktionierens umfasst. Zum anderen unterscheidet sich HRQoL von der allgemeinen Lebensqualität dadurch, dass sie sowohl objektive als auch subjektive Perspektiven in jedem Bereich einschließt. Die objektive Bewertung konzentriert sich auf das, was eine Person physisch leisten kann, und ist wichtig für die Definition des Gesundheitszustands. Die subjektive Bewertung der Lebensqualität hingegen berücksichtigt, wie der Einzelne seine Gesundheit und sein Wohlbefinden erlebt. Unterschiede in der subjektiven Wahrnehmung erklären, warum Menschen mit ähnlichem objektivem Gesundheitszustand unterschiedliche Lebensqualitäten erfahren können.
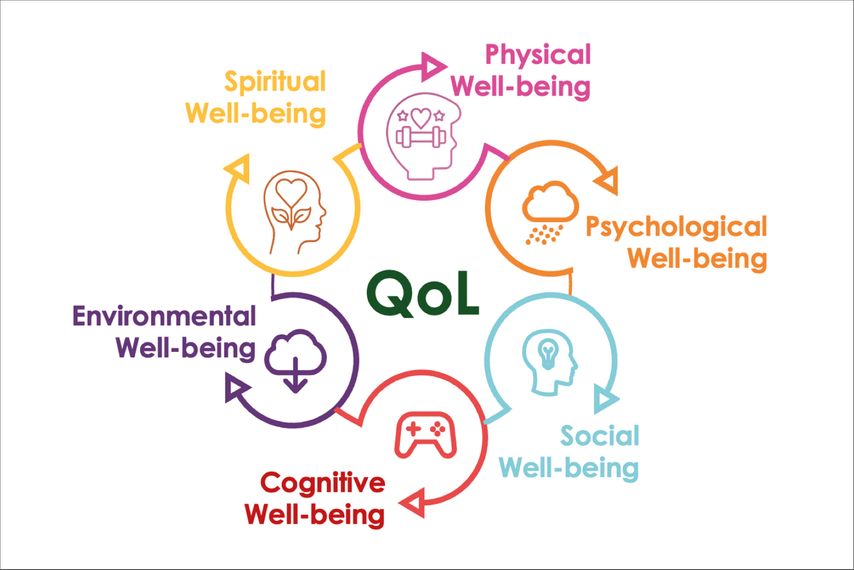
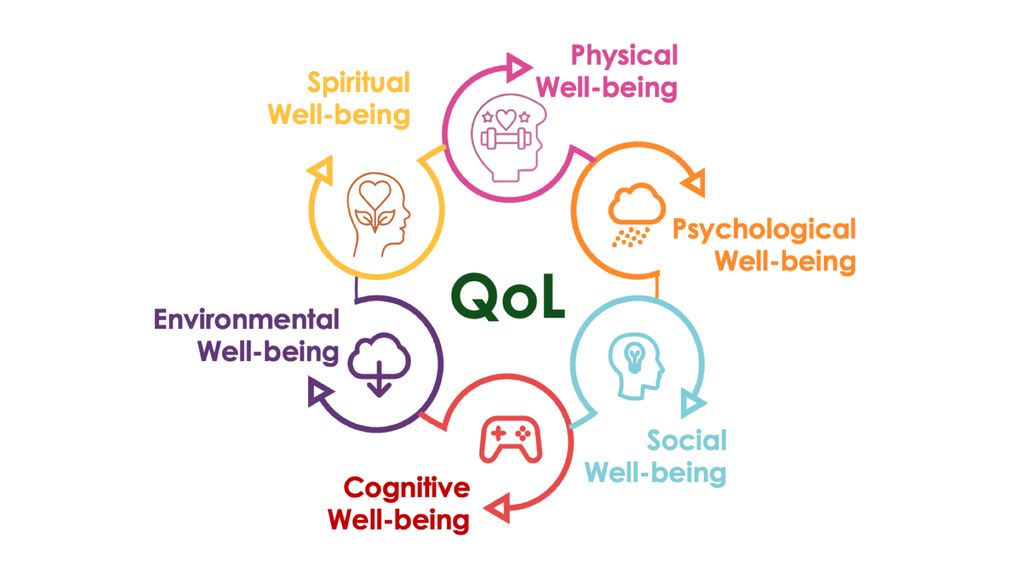
Da wenig Einigkeit über die Definition von Lebensqualität herrschte, entwickelte Kelley-Gillespie 2009 ein umfassendes Modell dieser, indem bestehende Konzepte in der Literatur in sechs Hauptlebensbereichen zusammengefasst wurden: soziales, körperliches, psychologisches, kognitives, spirituelles und ökologisches Wohlbefinden. Dieses holistische Modell erweitert die vorherrschenden Konstrukte der gesundheitsbezogenen Lebensqualität (HRQoL) und bezieht nichtphysische Aspekte des Wohlbefindens ein. Jeder dieser Bereiche wird in mehrere Dimensionen unterteilt, um das Konzept der Lebensqualität zu operationalisieren und eine einheitliche Messgrundlage über verschiedene Perspektiven, Umgebungen und Zeiträume hinweg zu schaffen. Die gemeinsamen Themen in diesem Modell konzentrieren sich auf Faktoren, die Menschen in ihrer aktuellen Lebenssituation, ihren vergangenen Erfahrungen und der Hoffnung auf zukünftige Zufriedenheit glücklich oder zufrieden machen. Diese Lebensbereiche und Indikatoren sind wichtige Faktoren, die die Wahrnehmung der Lebensqualität älterer Erwachsener bestimmen. Obwohl die Lebensqualität schwer einheitlich zu definieren und zu charakterisieren ist, haben das Verständnis und die umfassende Messung erhebliche Auswirkungen auf die Sozialpolitik und Praxis sowie auf Bildungs- und Forschungsinitiativen im Bereich des Alterns (s. Abb. 1).
Abb. 1: Quality of Life, adaptiert nach Kelley-Gillespie N, Quality of Life and Well-Being Research, Springer
Hüftgelenksnahe Frakturen im Alter? (Health-related) Quality ofLife?
Hüftgelenksnahe Frakturen sind bei älteren Patient:innen in der Regel Folgen von Stürzen. Beim Sturz handelt es sich um ein geriatrisches Kernsyndrom, welches eine Folge verschiedener Krankheits- und Alterungsprozesse sein kann. Die Relevanz steigt wie die Sturzinzidenz mit dem Alter, da ab dem 65. Lebensjahr jede dritte Person mindestens einmal jährlich stürzt und ab dem 90. Lebensjahr bereits jede dritte Frau und jeder sechste Mann eine Hüftfraktur erlitten hat.
Für die Sturzzunahme im Alter sind u.a. eine Sarkopenie, ein erlittener Sturz in den letzten 12 Monaten, die Polypharmazie, Inkontinenz und neurologische Defizite bzw. verschiedene extrinsische Faktoren wie Sturzfallen in der Wohnung verantwortlich. Ein weiterer wichtiger Faktor, auch in Bezug auf ein mögliches operatives Vorgehen, ist die Frailty. Dieses multidimensionale geriatrische Syndrom ist durch Verlust an individueller Reservekapazität und erhöhte Vulnerabilität gekennzeichnet und geht ebenfalls einher mit erhöhtem Sturzrisiko, aber auch mit Autonomieverlust und erhöhter Mortalität.
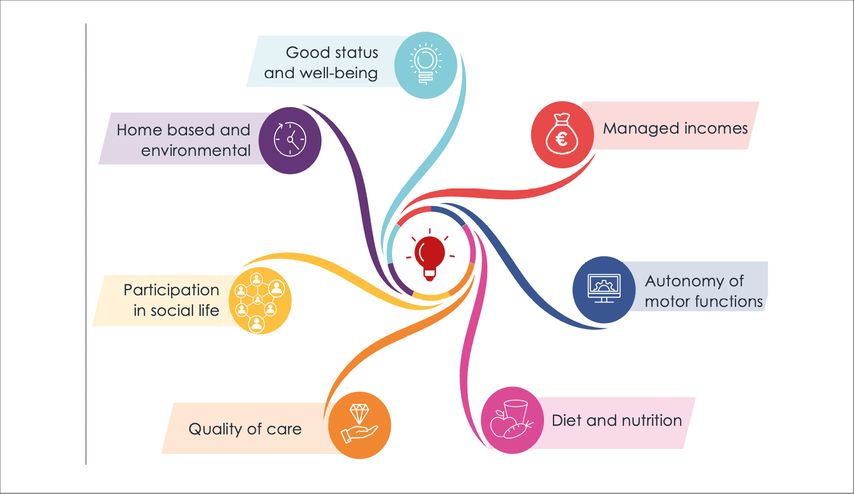
Abb. 2: Verschiedene Faktoren tragen zur Lebensqualität im Alter und zum gesunden Altern bei. Adaptiert nach Bacanoiu et al.
Abb. 3: Interdisziplinärer Ansatz in der Ortho-Geriatrie? Scannen Sie den Barcode und bekommen Sie einen Einblick!
Sollte es infolge eines Sturzes zu einer Fraktur und entsprechend zu einem operativen Vorgehen kommen, konnte Amarilla-Donoso zeigen, dass die HRQoL selbst einen Monat nach der Operation bei Hüftfrakturen noch weit vom Niveau vor der Fraktur entfernt ist. Der EQ-5D zeigt sich deutlich vermindert, insbesondere in den Bereichen Selbstversorgung, alltägliche Aktivitäten (ADL) und Mobilität.
Dies zeigt die Notwendigkeit eines holistischen Ansatzes, der durch Behandlung einerseits zu einer Risikoreduktion vor einem möglichen Sturz führen könnte, aber andererseits auch langfristig zu denken, um – im Falle einer Operation – die Bedürfnisse der Patient:innen nicht nur während dieser, sondern auch danach zu erfüllen.
Take-Home-Messages
-
Inzidenzen für geriatrische Hüft- und Beckenverletzungen nehmen zu. Die Betroffenen sollten in einem orthogeriatrischen Management behandelt werden, entsprechend den geriatrischen Grundprinzipien (Lebensqualität und Erhalt der Selbsthilfefähigkeit der Betroffenen).
-
Ein integrativer und interdisziplinärer Behandlungsansatz ist entscheidend, um den komplexen medizinischen Anforderungen dieser oft besonders verletzlichen Patient:innengruppe gerecht zu werden.
In Hinblick auf Fragilitätsfrakturen konnte gezeigt werden, dass diese mit einer kurz- und langfristigen Verschlechterung der physischen und psychischen HRQoL einhergehen. Wichtig und entscheidend wäre die frühzeitige Diagnostik und Intervention, um die Knochenstärke zu erhalten, das Risiko von Refrakturen zu minimieren und negative Auswirkungen auf die Lebensqualität zu reduzieren. Jäckle et al. zeigten, dass bei der konservativen Therapie durch Bettruhe und Immobilität die Risiken für Früh- und Langzeitkomplikationen erhöht sind, während sich bei der chirurgischen Behandlung positive klinische Ergebnisse zeigen würden. Nicht zu vergessen sind die Implementierung von präventiven Maßnahmen im klinischen Alltag wie der Muskelaufbau und spezifische ernährungsmedizinische Maßnahmen.
In Bezug auf die Hüftfrakturen zeigt sich, dass die orthogeriatrische Zusammenarbeit bzw. die Etablierung von alterstraumatologischen Zentren zu einem Benefit für die Patient:innen führen, sowohl im Hinblick auf die klinischen Ergebnisse als auch auf die Lebensqualität. Intensive Rehabilitationsprogramme, welche sowohl physische als auch psychologische Komponenten umfassen, tragen entscheidend zur Verbesserung bei. Neben den alterstraumatologischen Zentren sollte jedoch auch generell der, an vielen Stellen bereits begonnene, Paradigmenwechsel hin zu einem interdisziplinären Ansatz in der Versorgung älterer Patient:innen erfolgen. Die Integration von Orthopädie/Traumatologie, Geriatrie, Physiotherapie und Sozialarbeit führt zu deutlich besseren Behandlungsergebnissen und ergo zu einer Verbesserung der Lebensqualität.
Resümee
Lebensqualität kann durch entsprechende Instrumente objektiv bewertet werden, sie wird jedoch subjektiv erfahren. Im Hinblick auf hüftgelenksnahe Frakturen sollte einerseits das Ziel aus unfallchirurgisch-orthopädischer Sicht sein, dass diese durch präventive Maßnahmen möglichst verhindert werden, und andererseits, dass der Erhalt der Lebensqualität nicht durch die Operation allein gesichert wird, aber durch eine entsprechend umfassende Betreuung erzielt werden kann. Dies macht aber einen interdisziplinären und interprofessionellen Ansatz, wie er bereits an einigen Kliniken erfolgreich etabliert wurde, notwendig.
Literatur:
● Alexiou KI et al.: Clin Interv Aging 2018; 13: 143-50 ● Amarilla-Donoso FJ et al.: Health Qual Life Outcomes 2020; 18: 71 ● Bacanoiu MV et al.: J Clin Med 2020; 11(14): 4207 ● Bacanoiu MV et al.: J Clin Med 2022; 11: 4207 ● Benzinger P et al.: DGIM Innere Medizin 2015 ● Benzinger P et al.: Z Gerontol Geriat 2021; 54: 285-96 ● Bischoff-Ferrari HA et al.: Schweiz Med Forum 2014 ● Cortet B et al.: Arch Osteoporos 2020; 15: 46 ● Jäckle K et al.: BMC Musculoskelet Disord 2021; 22: 1035 ● Kaplan RM et al.: Health Psychol 1982; 1: 61-80 ● Karimi M et al.: PharmacoEconomics 2016; 34: 645-9 ● Kelley-Gillespie N et al.: Encyclopedia of Quality of Life and Well-Being Research 2014 ● Laubach M et al.: Medicina 2021; 57(11): 1197 ● Lord SR et al.: J Am Geriatr Soc 2002 ● Maier GS et al.: Archiv Gerontol Geriatr 2016; 67: 80-5 ● Payette MC et al.: PLoS One 2016 ● Schuetze K et al.: Eur J Trauma Emerg Surg 2022; 48: 2413-20 ● Shumway-Cook A et al.: J Am Geriatr Soc 2005; 53: 1217-21 ● Singler K et al.: Silver Trauma. geriEM Europe 2021 ● Singler K et al.: Clinical Frailty Scale, DGG ● Skelton DA et al.: Eur J Ageing 2004; 1: 89-94 ● Todd C et al.: WHO Regional Office for Europe; 2004 ● Valentin G et al.: Osteoporos Int 2021; 32: 63-73 ● Van Leeuwen KM et al.: PLoS One 2019; 14(3): e0213263 ● Yoshida M et al.: Eur J Trauma Emerg Surg 2021; 47: 29-36
Das könnte Sie auch interessieren:
«Eine Helmpflicht wäre nicht zielführend»
Verunfallte E-Bike-Fahrer erleiden ähnlich schwere Hirnverletzungen wie Motorradfahrer, so eine aktuelle Studie.1 Warum man diese Ergebnisse kritisch sehen muss, erklärt Dr. med. ...
Verletzungen nach E-Bike-Unfällen ähnlich schwer wie nach Motorrad-Unfällen
E-Bikes sind gefährlicher als normale Velos. Forscher vom Universitätsspital Zürich und von der Medizinischen Unversität Wien haben das Verletzungsmuster von Schädel-Hirn-Traumata nach E ...
Prävalenz der Fossa supraacetabularis nach azetabulärer Überdachung des Femurkopfes
Die Magnetresonanz-Arthrografie (MRA) hat sich für die Beurteilung des femoroazetabulären Impingements durchgesetzt, da sie unter anderem erlaubt, die Qualität des Knorpels und mögliche ...