Akute Divertikulitis – Neues zum internistischen und chirurgischen Management
Autoren:
OÄ Dr. Martina Lemmerer, MBA, FEBS
Fachbereich für Allgemein-, Viszeral- und Transplantationschirurgie
Universitätsklinik für Chirurgie
Medizinische Universität Graz
E-Mail:
martina.lemmerer@medunigraz.at
Dr. Florian Rainer
Klinische Abteilung für Gastroenterologie und Hepatologie
Universitätsklinik für Innere Medizin
Medizinische Universität Graz
E-Mail: florian.rainer@medunigraz.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
In der Therapie der akuten Divertikulitis stellen sich einige offene Fragen an die behandelnden Ärzte: Sollen Patienten ambulant oder stationär, mit oder ohne Antibiose, konservativ oder chirurgisch behandelt werden? Rezente Studien und die aktuellen Leitlinien der verschiedenen internationalen gastroenterologischen Gesellschaften helfen bei diesen Entscheidungen.
Keypoints
-
Die meisten Patienten mit unkomplizierter akuter Divertikulitis können ambulant behandelt werden.
-
Patienten mit akuter unkomplizierter Divertikulitis benötigen nicht routinemäßig eine Antibiose.
-
Nach erfolgreich konservativ therapierter unkomplizierter Divertikulitis besteht keine generelle Operationsindikation!
-
Bei immunsupprimierten Patienten wird eine frühzeitige elektive laparoskopische Sigmaresektion empfohlen.
-
Eine absolute OP-Indikation besteht bei Komplikationen der Divertikulitis.
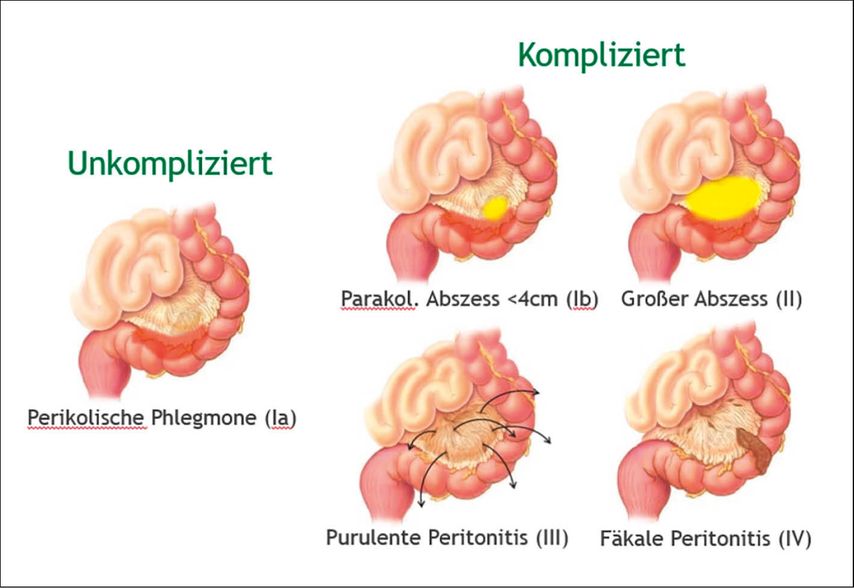
In den westlichen Ländern ist die Divertikulose eine der häufigsten Erkrankungen älterer Menschen. Bei Patienten unter 40 Jahren liegt die Prävalenz bei ca. 5% und steigt auf ca. 50% bei den über 60-Jährigen.1 Der Begriff „Divertikulose“ beschreibt das Vorhandensein asymptomatischer Divertikel, wobei eine „Divertikulitis“ entzündliche Veränderungen eines Divertikels bezeichnet und entweder kompliziert (d.h. einhergehend mit einem Abszess, einer Fistel, Perforation oder Peritonitis) oder unkompliziert verlaufen kann. Die am häufigsten verwendete Stadieneinteilung der Divertikulitis ist die modifizierte Hinchey-Klassifikation, wobei nur das Stadium Ia (lokalisierte perikolische Phlegmone) als unkomplizierte Divertikulitis bezeichnet wird (Abb.1).2
Die Mehrzahl der akuten Divertikulitiden verläuft unkompliziert, 5–10% der Patienten entwickeln eine freie Perforation, wobei dieses Risiko beim ersten Schub am höchsten ist. Nach Abheilen der akuten Entzündung kommt es zur lokalen Bindegewebsvermehrung und Narbenbildung, welche das Risiko von Perforationen mit zunehmender Anzahl von Entzündungsschüben reduziert. Hier kann es jedoch zu Komplikationen mit Bildung von Stenosen (ca. 10%) oder Fisteln (ca. 10%) mit Vorzug zur Harnblase (Leitsymptom: Pneumaturie) kommen, die wiederum eine elektive operative Sanierung erforderlich macht. Die Mortalität ist bei Fistulierung 2,5-fach und nach gedeckter Perforation 4,5-fach erhöht.
Die Letalität der stationär therapierten akuten Divertikulitis liegt zwischen 0 und 13%. Bei Patienten mit immunsuppressiver Therapie ist die Letalität mit 8–25% deutlich erhöht, darum sollte bei diesen Patienten die Indikation zur Resektion besonders großzügig gestellt werden.3
Eine Besonderheit stellt die akute Divertikelblutung dar: Sie tritt bei 3–5% der Betroffenen auf und ist mit einer Letalität von 2,5% nicht außer Acht zu lassen. Endoskopisch gelingt die exakte Lokalisation der Blutungsquelle nicht immer, nur bei ausgeprägter aktiver Blutung (>0,5ml–1ml/min) sind eine interventionell-radiologische Detektion und Therapie möglich. Die konservative Therapie steht im Vordergrund, häufig ist die Blutung selbstlimitierend.4
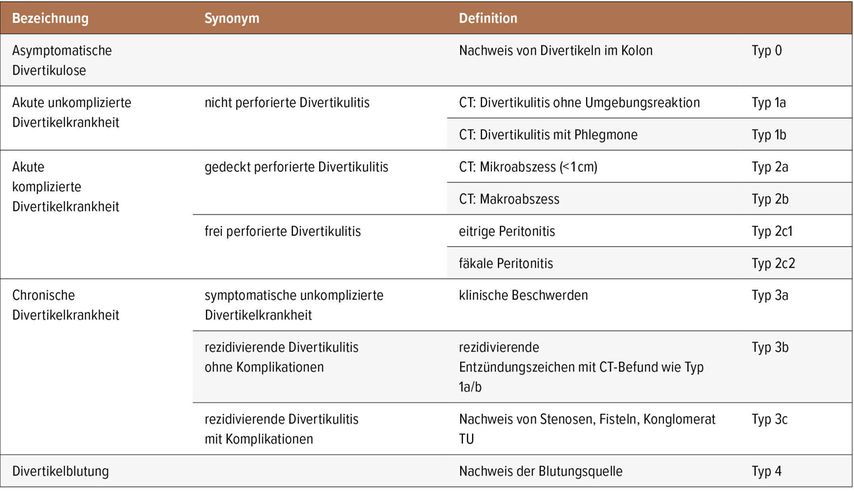
Gerade bei der Behandlung der Komplikationen der Divertikulitis im akuten Setting ist eine engmaschige interdisziplinäre Zusammenarbeit hilfreich, da eine frühzeitige Einbindung der Chirurgie zur Indikationsstellung einer interventionellen oder operativen Therapie eine gute Versorgung für den Patienten gewährleistet. Voraussetzung sind die korrekte radiologische Darstellung und Klassifikation mit einer flexiblen Bereitschaft zur gezielten Punktion und Drainage sowie engmaschige klinische und laborchemische Kontrollen zur Reevaluation bei perikolischer Luftansammlung oder gedeckter Perforation. Ziel ist es, dem Patienten nur dann eine Notfallsoperation zukommen zu lassen, wenn alle konservativen oder radiologisch-interventionellen Maßnahmen ausgeschöpft wurden oder ein deutlicher klinischer Progress im Sinne eines akuten Abdomens eine chirurgische Intervention dringlich erforderlich macht.5 Dabei steht die stadiengerechte Therapie der Divertikulitis immer im Vordergrund (Tab.1).
In den letzten Jahren wurden einige wichtige Studien zur akuten Divertikulitis publiziert, welche zu Änderungen im Management dieser Erkrankung geführt haben. Dies spiegelt sich auch in den aktuellen Empfehlungen der EAES/SAGES 2019 (European Association for Endoscopic Surgery/Society of American Gastrointestinal and Endoscopic Surgeons), der ASCRS 2020 (American Society of Colon & Rectal Surgeons) und der WSES 2020 (World Society of Emergency Surgery) wider. Die Leitlinien der DGVS (Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten) befinden sich derzeit in Überarbeitung. In diesem Artikel wollen wir anhand von 9 Fragen wesentliche Änderungen in den aktuellen Leitlinien herausarbeiten.
Tab. 1: S2k-Konsensusleitlinie: Klassifikation der Divertikelkrankheit (modifiziert nach Hansen O, Stock W: Deutsche Gesellschaft für Chirurgie 1999; 1257-60)
1. Sollen Patienten mit akuter unkomplizierter Divertikulitis stationär behandelt werden?
Die erste Studie, die diese Fragestellung untersuchte, wurde im Jahr 2006 von einer spanischen Gruppe publiziert und zeigte erstmals, dass eine ambulante Betreuung bei Patienten mit akuter unkomplizierter Divertikulitis möglich scheint.6 Die in den Folgejahren publizierten Studien zeigten ähnliche Ergebnisse, wobei hier zumeist Patienten mit unkomplizierter Divertikulitis, ohne wesentliche Begleiterkrankungen, ohne Immunsuppression, mit Fähigkeit zur oralen Nahrungsaufnahme und mit adäquatem sozialem Netzwerk eingeschlossen wurden. Eine Metaanalyse aus dem Jahr 2018zeigte ein niedriges Komplikationsrisiko für ambulant behandelte Patienten.7 Eine stationäre Aufnahme war nur in einem kleinen Prozentsatz der Patienten im Verlauf notwendig. Diese Daten spiegeln sich auch in den aktuellen Empfehlungen der Guidelines wider, wobei die EAES/SAGES-Guideline aus dem Jahr 2019 empfiehlt, dass immunkompetente Patienten mit unkomplizierter akuter Divertikulitis und milden Symptomen ambulant betreut werden können; die WSES- 2020-Guideline empfiehlt die ambulante Betreuung und eine Reevaluierung innerhalb von sieben Tagen.
2. Sollen Patienten mit akuter unkomplizierter Divertikulitis antibiotisch behandelt werden?
Zu diesem Thema liegen zwei große randomisierte, kontrollierte Studien vor: Einerseits die bereits 2012 von einer schwedischen Gruppe publizierte AVOD-Studie8, andererseits die 2017 publizierte dänische DIABOLO-Studie9. In beide Studien wurden mehrere Hundert Patienten (AVOD: n=623, DIABOLO: n=468) eingeschlossen und entweder mit oder ohne Antibiose behandelt. Der Unterschied zwischen den beiden Studien war, dass in die AVOD-Studie auch Patienten mit einem Rezidiv einer akuten unkomplizierten Divertikulitis (40%) eingeschlossen wurden. In beiden Studien konnte im Wesentlichen kein Unterschied zwischen den Gruppen hinsichtlich des Auftretens von Komplikationen, Heilungsraten bzw. -dauer sowie Rezidivraten beobachtet werden. In der Antibiotikagruppe zeigte sich jedoch ein höheres Risiko für das Auftreten von Antibiotika-assoziierten Nebenwirkungen. Zur AVOD-Studie wurden rezent Daten zum Langzeit-Follow-up publiziert, wobei sich auch hier kein Unterschied in den Rezidiv-, Komplikations- oder Interventionsraten zwischen den initial mit bzw. ohne Antibiose behandelten Patienten zeigte.10 Die Guidelines sind sich deshalb in der Empfehlung einig, dass ein Therapieversuch ohne Antibiose bei immunkompetenten Patienten mit unkomplizierter Divertikulitis gestartet werden kann.
Die Frage, ob diese beiden Therapiestrategien (ambulante Behandlung & keine Antibiose) auch kombiniert werden können, ist leider noch nicht ausreichend mit Daten belegt. In den meisten Studien zur Frage „ambulante vs. stationäre Behandlung?“ wurde eine Antibiose verabreicht, auch wurden die allermeisten Patienten in den beiden großen Studien zur Frage „Antibiose vs. keine Antibiose?“ stationär behandelt. Obwohl es bereits einzelne Studien gibt, in denen Patienten ambulant und ohne Antibiose therapiert wurden und die ein gutes Outcome hinsichtlich des Auftretens von Komplikationen oder Rezidiven zeigen,11 wird diese Frage in den aktuell vorliegenden Guidelines nicht definitiv beantwortet.
3. Soll eine Koloskopie nach einer akuten Divertikulitis durchgeführt werden?
Zu dieser Frage liegen zwei rezent publizierte Metaanalysen aus dem Jahr 2019 vor: eine Metaanalyse aus der Schweiz, in die insgesamt 31 Studien mit über 50000 Patienten nach konservativ therapierter akuter Divertikulitis eingeschlossen wurden.12 Weiters eine Studie aus den Niederlanden, in die nur Patienten mit CT-verifizierter akuter Divertikulitis eingeschlossen wurden (insgesamt 3296 Patienten).13 Beide Studien zeigten ein im Vergleich zu einer Vergleichspopulation höheres Risiko für die Detektion einer Neoplasie. Wenn man jedoch nur jene Patienten mit unkomplizierterakuter Divertikulitis analysiert, so zeigt sich kein erhöhtes Neoplasie-Risiko, vor allem in der Gruppe der Patienten nach CT-verifizierter akuter Divertikulitis. Die EAES/SAGES und die WSES sprechen sich somit gegen eine Routine-Koloskopie für Patienten nach CT-verifizierter akuter unkomplizierter Divertikulitis aus; die ASCRS-Leitlinie empfiehlt eine Koloskopie für Patienten nach akuter komplizierter Divertikulitis.
4. Soll eine chirurgische Resektion im Intervall nach einer akuten Divertikulitis durchgeführt werden?
Eine generelle Empfehlung zur chirurgischen Resektion nach einer bestimmten Anzahl von Rezidiven gibt es nicht. Prinzipiell liegt das Rezidivrisiko nach einer ersten Episode einer akuten unkomplizierten Divertikulitis zwischen 1,7 und 33%.14 Das Rezidivrisiko scheint höher bei jungen Patienten und nach Entwicklung eines Abszesses und steigt mit jedem weiteren Rezidiv an.15 Andererseits besteht auch nach einer chirurgischen Intervention ein Restrisiko für ein Rezidiv von ca. 5%.16 Auch manifestieren sich schwere Divertikulitiden zumeist im Rahmen der ersten Episode; so sind z.B. 80–90% der Notfallsresektionen während einer ersten Episode einer akuten Divertikulitis notwendig.17 Wenn im Rahmen der ersten Episode ein Abszess aufgetreten ist, so scheint das Risiko für ein kompliziertes Rezidiv erhöht. Die Leitlinie der ASCRS 2020 empfiehlt deshalb, nach konservativer Therapie eines Divertikulitis-assoziierten Abszesses eine elektive Resektion zu erwägen. Auch scheinen Patienten mit chronischen abdominellen Beschwerden nach akuter Divertikulitis von einer chirurgischen Intervention zu profitieren: Die 2017 publizierte DIRECT-Studie konnte zeigen, dass eine elektive Sigmoidektomie bei diesen Patienten die gastrointestinale Lebensqualität verbessern kann, demgegenüber steht jedoch das Risiko für eine chirurgische Komplikation.18 Die Leitlinien empfehlen diesbezüglich eine individualisierte Entscheidung unter Berücksichtigung dieser Risikofaktoren, möglicher Symptome und des Patientenwunsches.
5. Wann sollte eine CT-gezielte Drainage eingebracht werden?
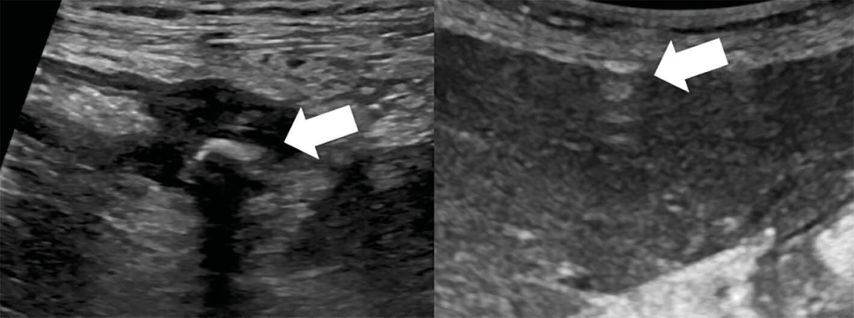
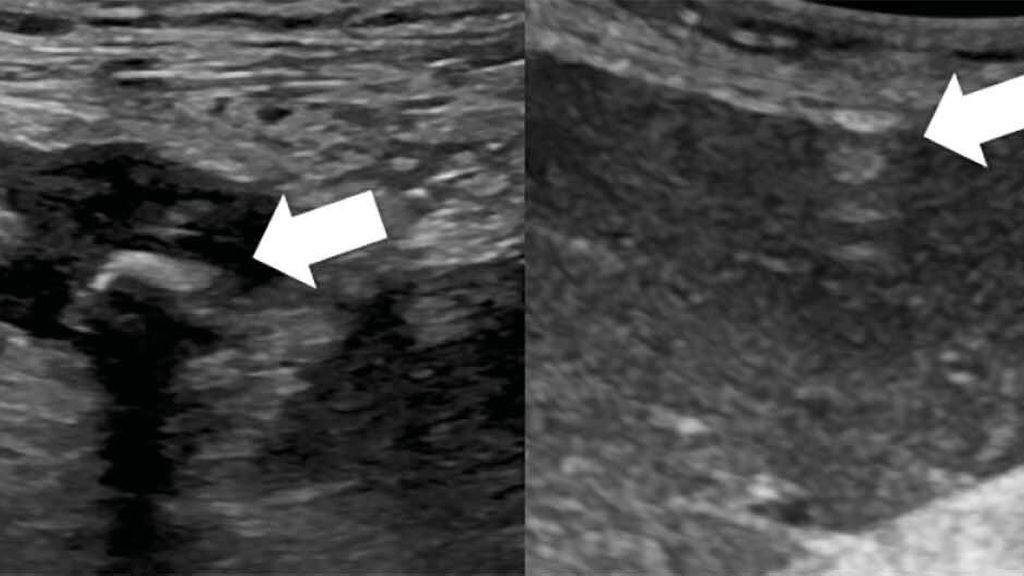
Die Behandlung der gedeckt perforierten Divertikulitis mit Abszessbildung hat sich in den letzten Jahren einem Wandel unterzogen. Mit der Weiterentwicklung der Sonografie- und CT-gezielten Punktion ist die perkutane Abszessdrainage eine sichere und wirksame therapeutische Maßnahme bei perikolischem Abszess <5cm (Abb.2).19 Ein systematischer Review untersuchte HincheyIb oder IIperforierte Divertikulitiden und zeigte eine 22–33%ige Komplikationsrate unter der konservativen antibiotischen Therapie mit oder ohne Abszessdrainage, die wiederum ein akutchirurgisches Vorgehen erforderlich machte.20 Als Komplikationsrisiko gelten die Größe des Abszesses (>5cm), das Fehlen einer Abszessmembran sowie die Lage in Bezug auf die peritoneale Höhle (intraabdominelle Abszessformation).
Abb.2: Sonografie bei Patientin mit Divertikulitis; links: perikolischer Abszess (Pfeil), rechts: freie Luft ventral der Leber (Pfeil) in Rückenlage als Zeichen der freien Perforation
Obwohl die Rolle der perkutanen Drainage von Abszessen noch nicht vollständig geklärt ist, gibt es eine eindeutige Empfehlung zur Sonografie- und CT-gezielten Abszessdrainage bei abgekapselten Abszessen von 3–5cm Größe unter Bedachtnahme der erhöhten Komplikations- und chirurgischen Interventionsrate.
6. Wie wird die komplizierte Divertikulitis mit perikolischer Luftansammlung behandelt?
Die perikolische Luftansammlung, die in 15% der Fälle mit akuter Divertikulitis im CT zur Darstellung kommt, wird oftmals mit der Notwendigkeit einer akutchirurgischen Intervention gleichgestellt. Den Studiendaten zufolge ist jedoch auch hier ein konservatives Vorgehen unter engmaschigen klinischen und laborchemischen Kontrollen möglich, eine Reevaluation mittels Kontroll-CT-Untersuchung ist empfehlenswert. Zusammenfassend lässt sich sagen, dass die Mehrzahl der Patienten mit isolierter extraluminaler Luftansammlung kein akutchirurgisches Vorgehenbenötigt.21
7. Wie ist der Stellenwert der Laparoskopie im Akutsetting? Wann können eine laparoskopische Lavage und Drainage durchgeführt werden?
Drei randomisierte, kontrollierte Studien (DILALA-Trial22, LADIES-Trial23, SCANDIV-Trial24) untersuchten das Outcome von insgesamt 370 Patienten mit perforierter Hinchey-III-Divertikulitis und verglichen die alleinige laparoskopische Lavage (n=159) mit der Resektion des frei perforierten Dickdarmanteils (n=148). In der Lavage-Gruppe musste innerhalb von 30 Tagen postoperativ bei 28,3% der Patienten eine chirurgische Reintervention durchgeführt werden. In der Resektionsgruppe lag die Reinterventionsrate bei 8,8%, ohne dass Unterschiede in der postoperativen kurz- und mittelfristigen Letalität gezeigt wurden. Weiters bestand eine höhere Stomarate (20,5% Resektion vs. 10% Lavage) in der Resektionsgruppe nach zwölf Monaten. Somit geht die laparoskopische Lavage mit einer signifikant erhöhten Rate an frühen Reinterventionen einher, wobei aber die Stomarate niedriger ist.
Die EAES/SAGES und WSES gibt diesbezüglich die Empfehlung ab, nur bei entsprechender chirurgischer Expertise eine laparoskopische Lavage unter Berücksichtigung der höheren Komplikationsrate in Erwägung zu ziehen. Die ASCRS hält sich weiterhin an die Empfehlung, eine primäre Resektion durchzuführen, die Lavage wird bei perforierter Divertikulitis mit kotiger Peritonitis nicht empfohlen. Was die Notfallsoperation und laparoskopische Resektion betrifft, ist der Stellenwert des minimal invasiven Zugangs bei HincheyIVperforierter Divertikulitis derzeit nur in Expertenhand in Erwägung zu ziehen.
8. Wie steht es um die Diskontinuitätsresektion und Stomaanlage?
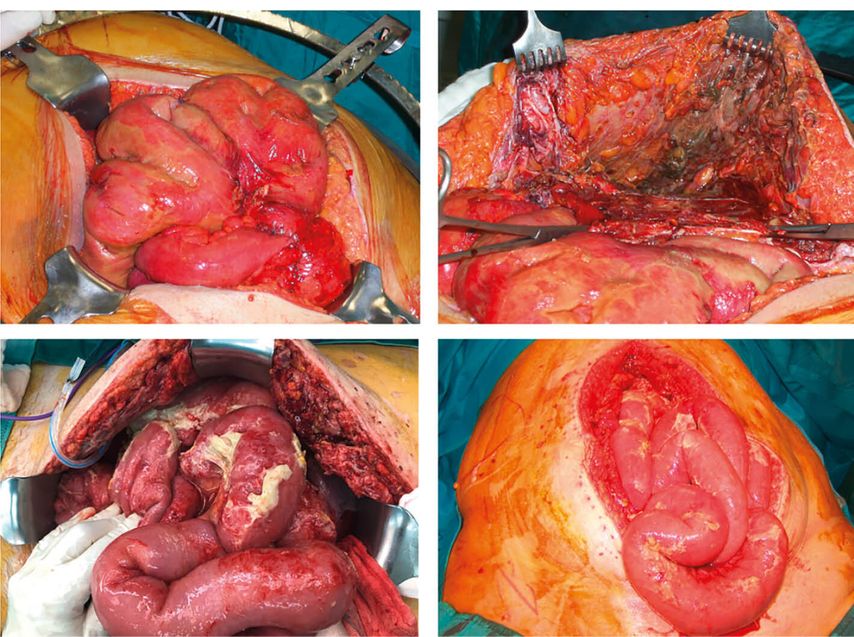
Jahrzehntelang galt die Diskontinuitätsresektion nach Hartmann als Mittel der Wahl bei Hinchey IV perforierter fäkulenter Peritonitis (Abb.3), wo unter Mitnahme des perforierten Segmentes der verbleibende Rektumstumpf blind verschlossen und eine sichere Stuhlausleitung aus dem Abdomen via Deszendostomie durchgeführt wird. Nachteile dieser Operationsmethode gegenüber einer primären Anastomose sind die hohe Stoma-Komplikationsrate, die Gefahr der Wundheilungsstörung sowie die Tatsache, dass bei 35–50% der Betroffenen das Stoma zeitlebens nicht mehr rückoperiert wird.25 Nach wie vor gelten die primäre Resektion und Anlage eines Deszendostomas für unerfahrene Operateure als Akuteingriff der Wahl und dies zeigt sich auch in den Empfehlungen der jeweiligen Fachgesellschaften: Wo die EAES/SAGES eine genaue Abwägung für eine Resektion mit primärer Anastomose je nach Patient und Expertise fordert, empfiehlt die WSES noch immer die primäre Diskontinuitätsresektion und Deszendostoma-Anlage bei kritisch kranken Patienten mit Perforation und kotiger Peritonitis.
9. Unter welchen Voraussetzungen kann bei der Notfallsresektion eine primäre Anastomose durchgeführt werden?
Wenn man in Betracht zieht, dass trotz Perforation und diffuser Peritonitis eine Resektion unter entsprechender hämodynamischer Stabilität des Patienten möglich ist, so kann eine primäre Anastomose in Erwägung gezogen werden. Voraussetzung ist hier einerseits der stabile Allgemeinzustand des Patienten während des Notfallseingriffes und andererseits alle chirurgischen Grundsätze, die für die sichere Anlage einer Darmstückverbindung gelten: Spannungsfreiheit der Darmabschnitte, ausgezeichnete Perfusion und technisch sichere Durchführung der Anastomose mit intraoperativer Kontrolle der Dichtigkeit und Bluttrockenheit. Auch ein zweizeitiges Vorgehen mit Anlage einer protektiven Schutzileostomie kann im Notfall in Erwägung gezogen werden. Vergleicht man die Rückoperation eines Kolostomas im Intervall mit der Rückverlagerung eines Schutzileostomas gibt es einen entscheidenden Vorteil: Die Rückverlagerung des Dünndarms bei bereits erfolgter primärer Anastomose gilt als vergleichsweise einfacher und wenig komplikativer Eingriff verglichen mit der aufwendigen Rekonstruktion des Dickdarms im Intervall.
In rezenten Studien konnte gezeigt werden, dass durch eine primäre Resektion mit Anastomose die Rückoperationsraten, postoperative Morbidität und Kosten gesenkt werden können und insgesamt das postoperative Outcome deutlich verbessert ist.26–27
Literatur:
1 Weizman AV, Nguyen GC: Can J Gastroenterol 2011; 25(7): 385-9 2 Nagata N et al.: Digestion 2019; 99(Suppl 1): 1-26 3 Humes DJ, West J: Gut 2012; 61: 95-100 4 Strate L et al.: Gastroenterology 2019; 156: 1282-98 5 Trenti L et al.: World J Surg 2015; 39(1): 266-74 6 Peláez N et al.: Cir Esp 2006; 80(6): 369-72 7 Van Dijk ST et al.: Int J Colorectal Dis 2018; 33(5): 505-12 8 Chabok A et al.: Br J Surg 2012; 99(4): 532-9 9 Daniels L et al.: Br J Surg 2017; 104(1): 52-61 10 Isacson D et al.: Br J Surg 2019; 106(11): 1542-8 11 Isacson D et al.: Int J Colorectal Dis 2015; 30(9): 1229-34 12 Meyer J et al.: Clin Gastroenterol Hepatol 2019; 17(8): 1448-56 13 Rottier SJ et al.: Br J Surg 2019; 106(8): 988-97 14 Hall JF et al.: Dis Colon Rectum 2011; 54(3): 283-8 15 Broderick-Villa G et al.: Arch Surg 2005; 140(6): 576-83 16 Thaler K et al.: Dis Colon Rectum 2003; 46(3): 385-8 17 Simianu VV et al.: Ann Surg 2016; 263(1): 123-9 18 Van de Wall BJM et al.: Lancet Gastroenterol Hepatol 2017; 2(1): 13-22 19 Lambrichts DPV et al.: Br J Surg 2019; 106: 458-66 20 Gregersen R et al.: Int J Surg 2016; 35: 201-8 21 Colas PA et al.: World J Surg 2017; 41: 1890-5 22 Angenete E et al.: Ann Surg 2016; 263: 117-22 23 Vennix S et al.: Lancet 2015; 386: 1269-77 24 Schultz JK et al.: JAMA 2015; 314(13): 1364-75 25 Binda GA et al.: Colorectal Dis 2012; 14: 1403-10 26 Oberkofler CE et al.: Ann Surg 2012; 256(5): 819-26 27 Acuna S et al.: Dis Colon Rectum 2018; 61(12): 1442-53
Das könnte Sie auch interessieren:
Optimierte Ursachenforschung bei chronischer Diarrhö
Die chronische Diarrhö ist ein Symptom verschiedener Erkrankungen. Wie nach dem Auslöser bestmöglich gesucht wird, erklärte Prof. Dr. Alain Schoepfer, Lausanne, auf dem Jahreskongress ...
Ernährungstherapie bei Morbus Crohn
Ernährungstherapien spielen im Management der chronisch-entzündlichen Darmerkrankungen eine zunehmend wichtige Rolle. Bei neu diagnostiziertem, mildem Morbus Crohn können sie sogar als ...
IBD-Hochrisiko-Patient:innen im klinischen Alltag
Chronisch-entzündliche Darmerkrankungen (IBD) können individuell höchst unterschiedlich verlaufen. Allerdings gibt es klinische Situationen, in denen ein hohes Risiko für Komplikationen ...