Neue Erkenntnisse zu Mikrobiom und Erkrankungen der Bauchspeicheldrüse
Autoren:
Prof. Dr. Dr. Albrecht Neeße
Dr. Christoph Ammer-Herrmenau
Gastroenterologie, gastrointestinale Onkologie und Endokrinologie Universitätsmedizin Göttingen
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Veränderungen des menschlichen Mikrobioms sind in den letzten Jahren immer wieder mit unterschiedlichen internistischen, neurologischen oder onkologischen Erkrankungen in Verbindung gebracht worden. Neue Erkenntnisse aus der Wissenschaft zeigen nun interessante Zusammenhänge zwischen dem Mikrobiom und Erkrankungen der Bauchspeicheldrüse, die für zukünftige diagnostische und therapeutische Ansätze eine Rolle spielen könnten.
Keypoints
-
Das Mikrobiom besteht aus Bakterien, Pilzen, Viren und Archaea.
-
Sequenziertechniken erlauben eine sehr genaue Bestimmung der mikrobiellen Zusammensetzung aus unterschiedlichen Körperflüssigkeiten und Geweben.
-
Das rektale Mikrobiom kann als frühzeitiger Prädiktor für den Schweregrad einer akuten Pankreatitis genutzt werden.
-
Pankreaskarzinome weisen ein charakteristisches intratumorales Mikrobiom auf, welches mit der Prognose der Patienten und der lokalen Immunantwort verknüpft ist.
-
Mikrobiom-assoziierte Metaboliten können Grundlage für diagnostische und therapeutische Ansätze der Zukunft sein.
Einleitung
Der gesunde Mensch ist von zahlreichen Mikroben besiedelt, die unterschiedliche physiologische Funktionen im Körper erfüllen. Allein im Gastrointestinaltrakt können mehr als 1014 Bakterien detektiert werden, die für über 5 Millionen Gene kodieren. Neben Bakterien befindet sich aber auch eine Vielzahl an Pilzen, Viren und Archaea im menschlichen Körper, die aktiv in Stoffwechselprozesse eingreifen können. Das Mikrobiom ist somit als die Gesamtheit aller Mikroorganismen (Bakterien, Pilze, Viren und Archaea) mit den dazugehörigen Metaboliten in einem bestimmten Lebensraum (z.B. dem Darm) definiert. Die Mikroorganismen beeinflussen multiple metabolische, entzündliche und immunregulierende Prozesse im menschlichen Körper.1
Die mikrobielle Zusammensetzung kann heutzutage mit Sequenziertechniken bestimmt werden, die als moderne Hochdurchsatzverfahren die aufwendige und zeitintensive Kultivierung und phänotypische Charakterisierung von einzelnen Mikroorganismen umgeht, jedoch nicht unterscheiden kann, ob es sich zum Zeitpunkt der Probenentnahme um lebende oder tote Mikroorganismen handelt. Für die Sequenzierung wird bakterielle DNA aus Patientenproben (z.B. Stuhl, Urin, Abstriche aus dem Mundraum oder Enddarm) isoliert. Anschließend erfolgt das Sequenzieren der extrahierten DNA. Entweder wird hierbei die gesamte DNA der Probe, also einschließlich der Wirts-DNA, analysiert oder aber eine Bakterien-spezifische PCR vorangeschaltet (z.B. Amplifizierung des 16S- rRNA-Gens). Letzteres ist günstiger und vor allem nötig, wenn Materialien untersucht werden, die wenig Mikroben enthalten (z.B. Gewebeproben).2 Über die Kenntnis dieser sequenzierten DNA-Abschnitte können dann Rückschlüsse auf die genaue Zusammensetzung der Mikroorganismen gezogen werden.
Einflussfaktoren beim Mikrobiom
Mithilfe von Sequenziertechniken könnendie unterschiedliche Diversität und die relative phylogenetische Zusammensetzung des Mikrobioms in verschiedenen Patientenkohorten und gesunden Probanden genau bestimmt und miteinander verglichen werden. Durch diese Untersuchungen sind Veränderungen des Mikrobioms mit verschiedenen Erkrankungen assoziiert worden. Das mit einer Erkrankung assoziierte Mikrobiom wird als Dysbiose bezeichnet. Ob diese Veränderungen Grund oder Ursache der jeweiligen Erkrankung sind, wird weiterhin intensiv diskutiert und erforscht. Experimentelle und klinische Daten mit fäkalem Mikrobiomtransfer (FMT, Stuhltransfer) lassen jedoch eine kausale Wirkung des Mikrobioms auf multiple Krankheitsprozesse stark vermuten, z.B. bei therapierefraktären Clostridioides-difficile-Infektionen.3
Das menschliche Mikrobiom scheint intraindividuell über längere Zeiträume recht stabil zu sein, unterscheidet sich aber auch unter gesunden Probanden erheblich. Zahlreiche Einflussfaktoren wie Geschlecht, Alter, Übergewicht, Nikotin und Ernährungsgewohnheiten, körperliche Aktivität und Medikamente können die Zusammensetzung des menschlichen Mikrobioms beeinflussen und müssen daher sorgfältig erfasst und kontrolliert werden, um Fehlinterpretationen zu vermeiden.4
Die akute Pankreatitis und das Mikrobiom
Die akute Pankreatitis wird in vielen Fällen durch Gallensteinleiden oder Alkoholabusus ausgelöst, selten können Medikamente, Fettstoffwechselstörungen, Autoimmun- oder Viruserkrankungen verursachend sein.
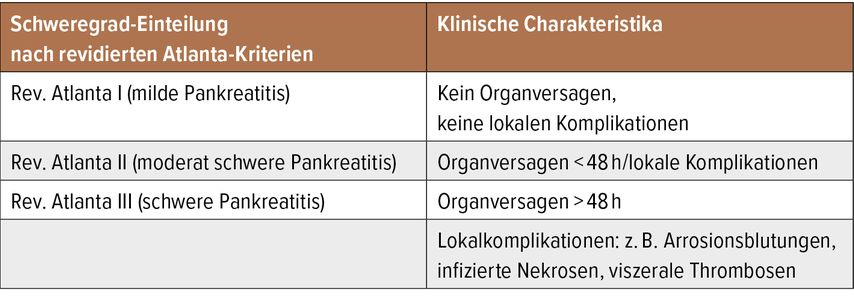
Meistens verläuft die Erkrankung mild (revidierte Atlanta-Klassifikation I) und die Patienten können nach wenigen Tagen wieder aus der Klinik entlassen werden. In circa 20% der Fälle zeigt sich jedoch ein schwerer, potenziell lebensbedrohlicher Verlauf mit Organversagen und lokalen Komplikationen (z.B. infizierte, nekrotische Verhalte, Arrosionsblutungen, viszerale Thrombosen; Atlanta-Klassifikation II + III) (Tab. 1).5
Tab. 1: Revidierte Atlanta-Kriterien zur Schweregradeinteilung der akuten Pankreatitis (modifiziert nach Banks PA et al. 2013)5
Diese Patienten bedürfen häufig einer hochspezialisierten Behandlung in Pankreaszentren durch mehrere Fachdisziplinen (Gastroenterologie, Intensivmedizin, Radiologie, Chirurgie). Bislang ist allerdings eine frühzeitige Unterscheidung dieser Patientengruppen mit entsprechend vorrausschauender Therapieplanung schwierig. Es existiert eine Reihe von Scoring-Systemen, z.B. Bedside Index for Severity in Acute Pancreatitis (BISAP-Score), Acute Physiology and Chronic Health Examination II (APACHE-II-Score), Ranson-Score, sowie die An- bzw. Abwesenheit eines Systemic Inflammatory Response Syndrome (SIRS), die jedoch aufwendig zu erheben sind und nur eine unzureichend frühe Prädiktion des Schweregrades der Pankreatitis erlauben.6 In den letzten Jahren haben erste klinische Daten gezeigt, dass sich das Darmmikrobiom von Patienten mit akuter Pankreatitis von dem gesunder Probanden signifikant unterscheidet.4
Mikrobiom-Studie mit 424 Patienten
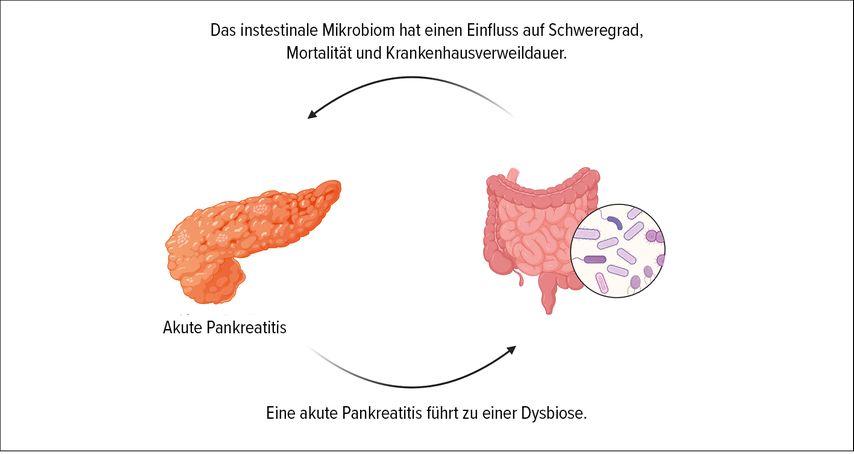
Unsere Arbeitsgruppe hat in einer multizentrischen und prospektiven europäischen Studie untersucht, ob das Mikrobiom den Schweregrad einer akuten Pankreatitis (Atlanta-Klassifikation I–III) vorhersagen kann. In dieser Studie wurden 424 Patienten mit akuter Pankreatitis aller Ätiologien aus 15 europäischen Zentren eingeschlossen und sowohl orale als auch rektale Abstriche innerhalb der ersten 72 Stunden nach Krankenhausaufnahme entnommen. Die Sequenzierergebnisse zeigten eindrücklich, dass insbesondere das frühe rektale Mikrobiom signifikant mit dem späteren Schweregrad der Pankreatitis, der Mortalität und der Krankenhausverweildauer der Patienten assoziiert war, auch nach Berücksichtigung multipler Einflussfaktoren betreffend das Mikrobiom (Abb. 1).7
Anhand der differenziell abundanten Erreger konnte bioinformatisch ein Prädiktionsmodell entwickelt werden, welches mit der Kombination aus 16 Erregern und SIRS eine gute, bisher nicht erreichte Genauigkeit („area under the receiving operating characteristic“; AUROC 85%) erreichte, um den Schweregrad der Pankreatitis vorherzusagen.7
Weiterführende bioinformatische Analysen zeigten zudem, dass möglicherweise kurzkettige Fettsäuren eine wichtige Rolle bei der Entwicklung einer schweren, lebensbedrohlichen Pankreatitis spielen könnten. Kurzkettige Fettsäuren (Propionat, Butyrat, Acetat) sind unter anderem für ihre antiinflammatorische Wirkungen bekannt, die genaue Bedeutung von kurzkettigen Fettsäuren bei der akuten Pankreatitis ist jedoch noch unvollständig verstanden und bedarf weiterer Untersuchungen.
Eigenes intratumorales Mikrobiom beim duktalen Pankreaskarzinom
Das duktale Pankreaskarzinom ist mit einer sehr schlechten Prognose verbunden und nur circa 10% der Patienten überleben die ersten 5 Jahre nach Diagnosestellung. Gründe hierfür sind eine häufig zu späte Diagnosestellung, frühzeitige Metastasierung in Lymphknoten und Leber sowie ein schlechtes Ansprechen auf Chemotherapie. Vorsorgeuntersuchungen wie bei Kolon-, Mamma-, oder Prostata-Ca sind derzeit nicht etabliert. Obwohl sich die Prognose der Patienten in den letzten Jahren langsam, aber stetig verbessert hat, konnte bisher noch kein durchbrechender Therapieerfolg durch molekular zielgerichtete Therapien erzielt werden, der in die leitliniengerechte Behandlung des Pankreaskarzinoms eingegangen ist.8
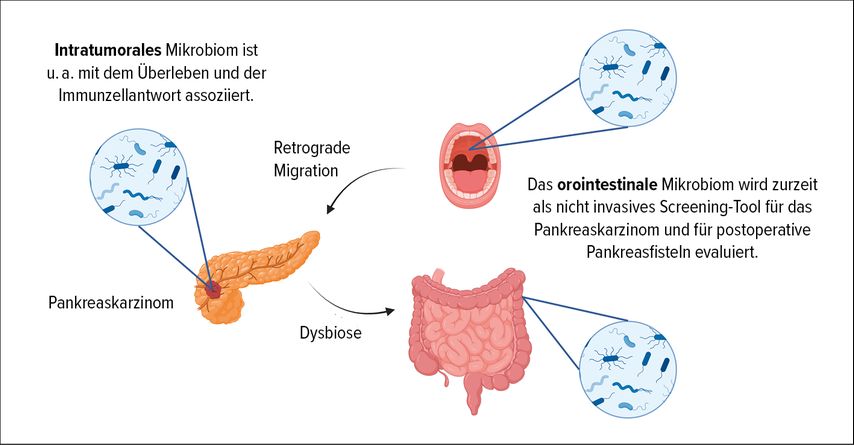
Neben der komplexen Tumorbiologie miteinem ausgeprägten Anteil an Entzündungs- und Bindegewebszellen im Tumor scheint auch das Mikrobiom eine wichtige Rolle für den Verlauf der Erkrankung zu spielen.9 Untersuchungen von Kartal et al. haben ergeben, dass das fäkale Mikrobiom ein Marker zur Früherkennung eines Pankreaskarzinoms auch in Abgrenzung zur chronischen Pankreatitis sein kann.10 Hochspannende Arbeiten haben gezeigt, dass initial steril geglaubte maligne Tumoren verschiedener Organe (z.B. Prostata, Mamma, Kolon, Haut, Ovarien, Pankreas) ein eigenes, intratumorales Mikrobiom aufweisen, das sowohl in Tumorzellen als auch in umgebenden Entzündungs- und Bindegewebszellen detektiert werden kann. Die Zusammensetzung des Mikrobioms unterschied sich signifikant zwischen den verschiedenen Tumorentitäten und dem korrespondierenden gesunden Organgewebe.11 Interessanterweise zeigte sich, dass Patienten mit einem ungewöhnlich langen Überleben (>10 Jahre) im Vergleich zu Patienten mit einer kurzen Überlebenszeit nach Diagnosestellung eine höhere Diversität an intratumoralen Bakterien aufwiesen. Die hohe Bakteriendiversität war mit einer deutlich erhöhten Anzahl an zytotoxischen T-Zellen verbunden, die möglicherweise zur gesteigerten Immunabwehr gegen „fremde“ Tumorzellen beitragen.12 Auch konnte dieser Effekt nach Transfer von Stuhlproben von Patienten auf tumortragende Mäuse rekapituliert werden, hier zeigte sich ein deutlich verlangsamtes Tumorwachstum in den Mäusen, die Stuhlproben von langlebenden Patienten erhalten hatten.12
Daten aus unserer eigenen Arbeitsgruppe haben zudem ergeben, dass die Zusammensetzung des oralen Mikrobioms vor einer operativen Entfernung eines Pan-kreastumors die potenziell lebensbedrohliche Komplikation einer postoperativen Pankreasfistel sehr genau voraussagen kann und möglicherweise so die präoperative Risikoabwägung und Prophylaxe einer postoperativen Pankreasfistel bestimmen könnte (Abb. 2).13
Zusammenfassung und Ausblick
Das menschliche Mikrobiom ist an einer Vielzahl von physiologischen und pathophysiologischen Prozessen beteiligt. Neue Sequenziertechniken haben in den letzten Jahren eine genaue Analyse des menschlichen Mikrobioms aus verschiedenen Körperregionen und Flüssigkeiten ermöglicht und gezeigt, dass eine breite Palette von Erkrankungen mit einer Dysbiose assoziiert ist. Inwieweit das Mikrobiom Ursache oder Folge der jeweiligen Erkrankung ist, wird intensiv diskutiert und erforscht. Neu ist die Erkenntnis, dass in praktisch allen Bereichen des menschlichen Körpers bakterielle Bestandteile nachweisbar sind, wodurch die gängige Annahme von sterilen Organen infrage gestellt wird. So konnte sowohl in gesundem Pankreasgewebe als auch in Pankreaskarzinomen ein charakteristisches Mikrobiom detektiert werden, welches bei hoher Bakteriendiversität mit einem deutlich verlängerten Überleben assoziiert war. Auf welchem Wege Bakterien in die Bauchspeicheldrüse gelangen, ist bisher nicht vollständig geklärt. Prinzipiell erscheint die retrograde Besiedlung über das Duodenum und den Pankreasgang eine naheliegende Option, aber auch eine hämatogene oder lymphogene Besiedlung und möglicherweise rezeptorspezifische Integration von Bakterien in die Zellen der Bauchspeicheldrüse sind vorstellbar.
In der Zukunft werden sich wissenschaftliche Arbeiten sehr intensiv mit den metabolischen Veränderungen beschäftigen, die das Mikrobiom induzieren und steuern können. Im Gegensatz zu den komplexen, kostenintensiven und langwierigen Sequenziertechniken können einzelne Mikrobiom-assoziierte Metaboliten schnell und kostengünstig in Körperflüssigkeiten (z.B. Blut, Urin, Stuhl) mittels standardisierter Assays gemessen und möglicherweise für neue diagnostische und therapeutische Ansätze genutzt werden. Eine weitere wichtige Fragestellung ist die genaue Interaktion zwischen Mikroben und Immun- sowie Tumorzellen. Auch hier stehen moderne Techniken zur Verfügung, die diese Interaktion, z.T. auf Einzelzellebene, untersuchen können.14
Es ist zu erwarten, dass die Erkenntnisse im Bereich der Mikrobiomforschung in den nächsten Jahren exponentiell zunehmen werden und zeitnah in eine verbesserte Diagnostik und Therapie von verschiedenen Erkrankungen übersetzt werden.
Literatur:
1 Ammer-Herrmenau C, Hamm J: Mikrobiom und gastrointestinale Erkrankungen. DGIM Innere Medizin 2023, Springer Reference Medizin. https://doi.org/10.1007/978-3-642-54676-1_578-1 ; zuletzt aufgerufen am 11.1.2024 2 Ammer-Herrmenau C et al.: Comprehensive wet-bench and bioinformatics workflow for complex microbiota using Oxford Nanopore Technologies. mSystems 2021; 6: e0075021 3 Hvas CL, Dahl Jorgensen SM, Jorgensen SP, Storgaard M et al.: Fecal microbiota transplantation is superior to fidaxomicin for treatment of recurrent clostridium difficile infection. Gastroenterol 2019; 156(5): 1324-32.e3 4 Ammer-Herrmenau C et al.: The microbiome in pancreatic diseases: Recent advances and future perspectives. United European Gastroenterol J 2020; 8: 878-85 5 Banks PA et al.: Acute pancreatitis classification working G. classification of acute pancreatitis--2012: revision of the Atlanta classification and definitions by international consensus. Gut 2013; 62: 102-11 6 Capurso G et al.: Clinical usefulness of scoring systems to predict severe acute pancreatitis: a systematic review and meta-analysis with pre and post-test probability assessment. United European Gastroenterol J 2023; 11: 825-36 7 Ammer-Herrmenau C et al.: Gut microbiota predicts severity and reveals novel metabolic signatures in acute pancreatitis. Gut 2023; doi: 10.1136/gutjnl-2023-330987 8 Hessmann E et al.: Microenvironmental determinants of pancreatic cancer. Physiol Rev 2020; 100: 1707-51 9 Pfisterer N et al.: The microbiome in PDAC-Vantage point for future therapies? Cancers (Basel) 2022; 14(23): 5974 10 Kartal E et al.: A faecal microbiota signature with high specificity for pancreatic cancer. Gut 2022; 71: 1359-72 11 Nejman D et al.: The human tumor microbiome is composed of tumor type-specific intracellular bacteria. Science 2020; 368: 973-80 12 Riquelme E et al.: Tumor microbiome diversity and composition influence pancreatic cancer outcomes. Cell 2019; 178(4): 795-806.e12 13 Ammer-Herrmenau C et al.: Whole 16S rRNA sequencing of the oral microbiome predicts postoperative pancreatic fistula: prospective observational cohort study. Br J Surg 2023; 110: 1279-83 14 Schorr L et al.: Intracellular bacteria in cancer-prospects and debates. NPJ Biofilms Microbiomes 2023; 9: 76
Das könnte Sie auch interessieren:
Neuste Entwicklungen in der Behandlung der akuten Divertikulitis
Die Inzidenz der Divertikulitis steigt mit zunehmendem Alter. Die Behandlung ist multimodal und muss sowohl dem Stadium der Divertikulitis als auch dem Patienten angepasst werden. Im ...
Welche Substanzen könnten sich als Gamechanger erweisen?
Ein spannender Vortrag zum Thema „New drugs on the horizon“ fand am letzten Tag der UEG (United European Gastroenterology)Week in Wien statt. Darin wurden der Stellenwert der bislang ...
Target-Mikrobiome in der Behandlung gastrointestinaler Erkrankungen
Das Mikrobiom kann durch unterschiedliche Parameter wie Ernährung, Antibiotika und Krankheiten beeinflusst werden. Veränderungen der Zusammensetzung sind mit zahlreichen ...