Die OSG-Distorsion: häufig und häufig unterschätzt
Leading Opinions
Autor:
Dr. med. Anna Katharina Schmid
Functional Biomechanics Lab, Universität Basel
Autor:
PD Dr. med. Dr. phil André Leumann
OrthoPraxis Leumann, Basel<br/> E-Mail: info@orthopraxisleumann.ch
30
Min. Lesezeit
07.03.2019
Weiterempfehlen
<p class="article-intro">Bis zu 40 % aller Sportverletzungen betreffen das obere Sprunggelenk (OSG). Damit ist das OSG-Distorsionstrauma die häufigste Sportverletzung überhaupt. Rund 85 % aller Distorsionen ereignen sich als Supinationstrauma, 10–15 % als Pronationstrauma. Chronische Beschwerden treten in 10–40 % aller Fälle auf. Eine häufige Ursache ist die unzureichende therapeutische Versorgung (50–65 %).</p>
<hr />
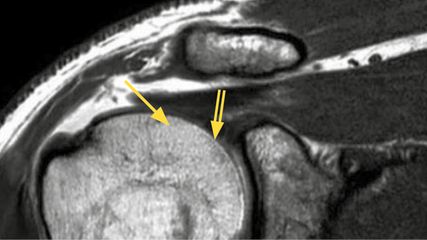
<p class="article-content"><h2>Das «einfache» Supinationstrauma</h2> <p>Das Supinationstrauma ist die häufigste Form der OSG-Distorsion. Es ereignet sich im Lande-/Abrollprozess der Bewegung (z. B. im Gehen oder Laufen). Wenn der Fuss leicht plantarflektiert ist, ist die ligamentäre Stabilisierung am schwächsten. Es braucht wenig, um eine Supinationskraft auszulösen und der Verletzungsmechanismus nimmt seinen Lauf. Am häufigsten kommt es zu einer kapsulo-ligamentären Verletzung des Aussenbandapparates. Das Ligamentum fibulotalare anterius (LFTA), welches den Talusvorschub kontrolliert, und das Ligamentum fibulocalcaneare (LFC), welches die Inversion über das OSG und USG hinweg kontrolliert, begrenzen die Supination synergistisch. Oft sind sie deshalb gemeinsam verletzt, das LFTA etwas häufiger als das LFC (Abb. 1). <br />Es gibt verschiedene Gradierungen der Aussenbandverletzung, klinisch und bildgebend (z. B. Ultraschall oder MRI). Man unterscheidet dabei Zerrungen, Partialrupturen und komplette Rupturen. Therapeutisch werden heutzutage alle primär konservativ therapiert. Das Therapieprinzip ist dabei identisch, unterscheidet sich einzig im zeitlichen Verlauf. Es beruht auf der Tatsache, dass durch das Supinationstrauma eine mechanische Instabilität (die Kapsel-Band-Ruptur) und eine funktionelle Instabilität (Schädigung der funktionellen propriozeptiv-neuromuskulären Gelenkskontrolle) entstehen. Beide müssen therapeutisch angegangen werden. Durch eine Schienenversorgung und Stabilisierung des OSG wird sichergestellt, dass das Ligament mechanisch suffizient heilen kann. Durch ein funktionelles Rehabilitationstraining in der Physiotherapie wird die neuromuskuläre Gelenkskontrolle trainiert und wiederhergestellt. Diese Massnahme führt zu einer erfolgreichen Rehabilitation mit dem Ziel einer kompletten Wiederherstellung von Funktion und Sportfähigkeit und reduziert das Rezidivrisiko signifikant.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Leading Opinions_Ortho_1901_Weblinks_a1-abb1.jpg" alt="" width="288" height="439" /></p> <h2>Das «komplexe» Supinationstrauma</h2> <p>Sehr oft handelt es sich nicht um eine isolierte Supinationsverletzung, auch wenn zu Beginn des Unfallmechanismus eine Supination steht. In der Folge kommt es zu einer Gegenbewegung und an die Supinationsbewegung schliesst sich eine Pronations- oder Rotationsverletzung an. Diesem Verletzungsmuster liegen hohe Kräfte zugrunde, wie typischerweise im Sport beim Landen aus einem Sprung oder unter Gegnereinwirkung. Grosse Kräfte lösen grosse Schäden aus. Ligamentär sind dabei zusätzliche Verletzungen am medialen Bandapparat (tiefes oder oberflächliches Blatt des Lig. deltoideum, Spring-Ligament) oder an der Syndesmose (vordere oder hintere Syndesmose, Syndesmoseninstabilität) möglich. Insbesondere bei Rotationsverletzungen muss auch an eine Verletzung oder Instabilität des Chopart- Gelenks gedacht werden (Lig. bifurcatum und Lig. talonaviculare dorsale). In der Folge können jedoch alle anderen Strukturen ebenfalls verletzt werden (Fraktur des Malleolus medialis, Processus lateralis talis oder Processus posterior tali, Sehnenrupturen). <br />Bei dreidimensionalen Verletzungsmustern ist ein besonderes Augenmerk auf den medialen Bandapparat und die Syndesmose zu werfen, da Verletzungen an diesen Stellen a) zu längeren Heilungs- und Rehabilitationszeiten führen, b) das Risiko für eine persistierende Instabilität erhöhen und c) als chronische Insuffizienz ein deutlich schlechteres operatives Outcome haben.</p> <h2>Die Verletzung des medialen Bandapparates</h2> <p>Der mediale Bandapparat besteht aus drei Ligamentkomplexen, welche wiederum verschiedene Anteile haben: Das Ligamentum deltoideum profundus stabilisiert zwischen Malleolus medialis und dem Talus; das Ligamentum deltoideum superficiale stabilisiert den gesamten Rückfuss mit OSG und USG und führt vom Malleolus medialis an den Calcaneus (insb. das Sustentaculum tali); und das Spring-Ligament stabilisiert das mediale Längsgewölbe zwischen Calcaneus und Os naviculare. Das Ligamentum deltoideum ist dabei wesentlich stärker als der laterale Bandapparat (Tab. 1) und hat auch eine andere Funktion. Die Untersuchung und Einschätzung einer Ligamentum-deltoideum-Verletzung sind nicht ganz einfach.</p> <ul> <li>Eine Verletzung, die nur die tiefen, tibiotalaren Schichten betrifft, zeigt oft keine vermehrte Aufklappbarkeit, da die mediale Aufklappbarkeit immer das USG in die Untersuchung miteinschliesst und von intakten oberflächlichen Fasern kaschiert werden kann.</li> <li>Die Verletzung der oberflächlichen, vor allem anteromedial gelegenen Bandanteile zeigt sich vor allem in einer vermehrten Aussenrotation in leichter Plantarflexionsstellung.</li> <li>Die Fussstellung hat einen wichtigen Einfluss auf den Heilungsverlauf. Ein Pes cavovarus schützt das Ligamentum deltoideum. Bei einem Knick-Senkfuss ist das Risiko für eine spätere Insuffizienz wesentlich höher.</li> <li>Heilt eine Ligamentum-deltoideum-Verletzung insuffizient aus, so ist die chirurgische Korrektur wesentlich komplexer als die Rekonstruktion bei einer frischen medialen Bandruptur. Gerade bei einem Knick-Senkfuss sind dann zusätzliche Osteotomien (z. B. Calcaneus-OT, Mittelfuss-OT) notwendig, um die Kräfte auf das Ligament zu reduzieren.</li> <li>Bei kompletten Ligamentum-deltoideum- Rupturen bietet sich deshalb die primäre chirurgische Rekonstruktion an.</li> </ul> <h2><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Leading Opinions_Ortho_1901_Weblinks_a1-tab1.jpg" alt="" width="654" height="228" /></h2> <h2>Die Syndesmose und ihre Stabilität</h2> <p>Ähnlich wie mit dem medialen Bandkomplex verhält es sich mit der Syndesmose. Der Syndesmosenkomplex besteht aus verschiedenen Anteilen. Mechanisch am wichtigsten sind das anteriore und das posteriore Lig. tibiofibulare. Die komplette Syndesemosenverletzung oder akute Syndesmoseninstabilität sollte chirurgisch versorgt werden. Zur Stabilisierung stehen zwei Methoden zur Verfügung: die Stellschraube oder ein Faden-Plättchen-System wie das Tight-Rope. <br />Schwieriger sind isolierte Rupturen der vorderen Syndesmose. Diese sind je nach Sportart häufig zu finden, insbesondere im Eishockey. Während gewisse Exponenten die chirurgische Stabilisierung propagieren, ist es oft so, dass unter einer konsequenten Nachbehandlung eine konservative Therapie erfolgreich durchgeführt werden kann. <br />Die Beurteilung der Syndesmosenstabilität ist nicht einfach, sowohl die der frischen Verletzung als auch – und noch viel mehr – die der chronischen Instabilität. Sie gehört deshalb in erfahrene Hände. Verschiedene diagnostische Faktoren werden hierzu zusammengezogen (Tab. 2). Während die chirurgische Therapie einer akuten Syndesmoseninstabilität ein gutes Outcome hat, hat die chronische Syndesmoseninstabilität (Abb. 2) bezüglich Stabilität, Funktion und Sportfähigkeit ein schlechtes Outcome. Das Risiko für eine posttraumatische OSG-Arthrose ist hoch.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Leading Opinions_Ortho_1901_Weblinks_a1-tab2.jpg" alt="" width="592" height="574" /></p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Leading Opinions_Ortho_1901_Weblinks_a1-abb2-3.jpg" alt="" width="278" height="614" /></p> <h2>Die Therapie der OSG-Distorsion</h2> <p>Auch wenn die OSG-Distorsion eine häufige Verletzung ist, gibt es grosse Unterschiede in der Therapie und eine Unmenge an Bandagen und Orthesen auf dem Markt, jedoch wenig Evidenz dazu. Leitlinien in der Therapie einer rein ligamentären OSG-Distorsion können folgende Faktoren sein:</p> <ul> <li>Eine Bandheilung dauert letztendlich 12–18 Monate. Eine Primärstabilität wird nach 6–8 Wochen erreicht. Eine erhöhte Vulnerabilität bleibt für mind. 3–4 Monate bestehen.</li> <li>Während dieser Zeit ist eine erneute Distorsion unbedingt zu vermeiden.</li> <li>Die Stabilisierung zur Distorsionsprophylaxe soll das OSG dreidimensional ruhigstellen.</li> <li>Die funktionelle Gelenkskontrolle (Propriozeption, neuromuskuläre/posturale Gelenkskontrolle) muss wieder aufgebaut und geschult werden. Sie kann das Rezidivrisiko (in Risikosportarten: 60–80 %) signifikant senken.</li> <li>Eine Verletzung des lateralen Bandapparates kann primär konservativ behandelt werden, mit Belastung nach Massgabe der Beschwerden.</li> <li>Eine komplette Ruptur des medialen Bandapparates oder der Syndesmose sollte chirurgisch therapiert werden. Partialrupturen brauchen eine Phase der Teilbelastung (2–6 Wochen).</li> </ul> <h2>«Acute-on-chronic»-Instabilität</h2> <p>Die «Acute-on-chronic»-Instabilität stellt eine besondere Herausforderung dar. Es handelt sich um eine frische ligamentäre Verletzung bei Rezidivdistorsion und vorbestehender Instabilität, welche funktionell gut kompensiert werden konnte oder oligosymptomatisch war. Dabei ist einerseits eine erneute konservative Therapie erschwert. Andererseits richtet sich die chirurgische Therapie primär nach dem chronischen vorbestehenden Schaden. Oft werden Begleitschäden des Gelenks und der umgebenden Strukturen gefunden. Abbildung 4 zeigt das Beispiel eines 20-jährigen Kunstturners, der sich bei vorbekannten ligamentären Verletzungen bei einem Sprungelement eine frische Komplettruptur des Ligamentum deltoideum zuzog. Aufgrund der vorbestehenden Instabilität fanden sich intraoperativ bereits fortgeschrittene Knorpelschäden, freie Gelenkskörper und ein komplett rupturiertes Ligamentum deltoideum.</p> <p><img src="/custom/img/files/files_datafiles_data_Zeitungen_2019_Leading Opinions_Ortho_1901_Weblinks_a1-abb4.jpg" alt="" width="546" height="492" /></p> <h2>Die chronische OSGRotationsinstabilität</h2> <p>Zum Verständnis der chronischen OSG-Instabilität muss zwischen einer mechanischen und einer funktionellen Instabilität unterschieden werden. Die mechanische Instabilität beschreibt die Insuffizienz oder Instabilität der Ligamente. Sie wird begleitet von zusätzlichen anatomischen Risikofaktoren (z. B. ossäre Talusüberdachung). Sie entsteht als Folge einer insuffizienten Ausheilung nach einer Verletzung. Dies ist in 10–40 % der akuten Distorsionen der Fall. <br />Die funktionelle Instabilität beschreibt die fehlende dynamische Gelenkskontrolle. Sie kann trainiert werden. Damit kann bei einem Teil der mechanisch instabilen Patienten die Instabilität kompensiert werden. Man spricht ähnlich wie beim vorderen Kreuzband von Copern und Non- Copern. Letztere müssen schlussendlich einer chirurgischen Ligamentrekonstruktion zugeführt werden. <br />Ist neben dem lateralen Bandapparat auch der mediale Bandapparat oder die Syndesmose involviert, spricht man von einer OSG-Rotationsinstabilität. Diese ist sehr viel schwieriger funktionell zu kompensieren, insbesondere dann, wenn zusätzliche, relevante Begleitschäden (osteochondrale Läsionen, Knorpelschäden, Impingementformen, Sehnenschäden etc.) oder Risikofaktoren (Pes cavovarus, Pes planovalgus, Coalitiones etc.) vorliegen. Oft müssen diese mitadressiert werden.</p></p>
<p class="article-footer">
<a class="literatur" data-toggle="collapse" href="#collapseLiteratur" aria-expanded="false" aria-controls="collapseLiteratur" >Literatur</a>
<div class="collapse" id="collapseLiteratur">
<p>bei den Verfassern</p>
</div>
</p>
Das könnte Sie auch interessieren:
Rotatorenmanschetten-Ruptur: Zahl der Eingriffe sagt klinischen Verlauf vorher
Eingriffe an der Rotatorenmanschette gehören zum orthopädischen Standard. Heute werden sie routinemässig arthroskopisch durchgeführt. Am Kongress der Gesellschaft für Arthroskopie und ...
Schenkelhalsfrakturen bei Menschen mit Demenz
Patienten mit Hüftfraktur sollten zeitnah operiert werden, wenn es die Indikation zulässt – auch im Falle einer Demenz. Denn ein konservatives Vorgehen geht vor allem bei Kopf-Hals- ...
«Auch Patienten mit Demenz profitieren von einer chirurgischen Stabilisierung»
Patienten mit Hüftfraktur und einer leichten, mittelschweren oder schweren Demenz haben ein geringeres Risiko zu sterben, wenn sie operiert werden – vor allem wenn es sich um Kopf-Hals- ...