Konservative Therapie der chronischen lateralen OSG-Instabilität
Autoren:
Andrea Schwander BSc
Dipl. Physiotherapeutin
Institut für Physiotherapie, Inselspital Bern
Prof. Dr. med. Fabian Krause
Universitätsklinik für Orthopädische
Chirurgie und Traumatologie, Inselspital Bern
Korrespondierender Autor:
Prof. Dr. med. Fabian Krause
E-Mail: fabian.krause@insel.ch
Die konservative Therapie der chronischen lateralen OSG-Instabilität hat die Verhinderung weiterer OSG-Distorsionen zum Ziel und umfasst spezifische Physiotherapie mit Anleitung zu Übungen in Eigenregie sowie orthopädietechnische Hilfsmittel. Der Erfolg hängt von zahlreichen individuellen Patientenfaktoren und vom Ausmass der initialen Verletzung ab. Die Unterscheidung von funktioneller und mechanischer OSG-Instabilität beeinflusst die Erfolgsaussichten ganz wesentlich.
Keypoints
-
Die Therapie der häufigen chronischen lateralen OSG-Instabilität erfolgt in der Regel zu Beginn konservativ über mindestens 3 Monate und umfasst Physiotherapie und orthopädietechnische Hilfsmittel.
-
Um zu entscheiden, ob die Fortführung der konservativen Therapie über 3 Monate hinaus sinnvoll oder eine Operation indiziert ist, werden zahlreiche individuelle Faktoren evaluiert.
-
Die Erfolgsrate der konservativen Therapie ist daher bereits von Anfang an umso höher, je mehr individuelle Faktoren für eine konservative Therapie sprechen.
Die Wahrscheinlichkeit, nach einer akuten OSG-Distorsion eine chronische laterale Instabilität zu entwickeln, hängt vom Schweregrad des Erstereignisses ab und liegt je nach Literaturstelle zwischen 20 und 30%.
Anlässlich eines Konsensus-Meetings wurde 2014 die chronische laterale Instabilität des oberen Sprunggelenks (COI) definiert als eine «vorherige Verletzung (Distorsion) des OSG gefolgt von Giving ways und/oder rezidivierenden Distorsionen und/oder Gefühl der Gelenksinstabilität».
-
Giving ways: unkontrollierte übermässige Rückfussinversionen, die jedoch nicht zur vollständigen Distorsion führen
-
Rezidivierende Distorsionen: zwei oder mehr Distorsionen des OSG
-
Gefühl der Gelenksinstabilität: im Alltag und beim Sport, in der Regel mit der Angst verbunden, eine Distorsion zu erleiden
Die konservative Therapie, welche sich vornehmlich auf die Prävention weiterer Distorsionen ausrichtet, stellt bei COI in den allermeisten Fällen die Therapie der Wahl dar. Sind ihre Erfolge allerdings nicht zufriedenstellend, wird eine operative Intervention empfohlen. Da sich die funktionelle COI grundsätzlich besser für die konservative Therapie eignet, ist es wichtig, zwischen ihr und der mechanischen COI zu unterscheiden bzw. bei kombiniert funktioneller und mechanischer COI den jeweiligen Anteil zu bestimmen.
Der funktionellen COI liegt kein anatomisch-pathologisches Korrelat zugrunde, sie resultiert vielmehr aus einer unzureichenden gelenkprotektiven antagonistischen Muskelreaktion auf eine Distorsion des OSG. Neuromuskuläre, propriozeptive, posturale und Kraftdefizite können zu unterschiedlichen Anteilen die funktionelle COI ausmachen und in spezifischen apparativen Testverfahren ermittelt werden. Im klinischen Alltag bietet sich als Hinweis für das Vorliegen einer funktionellen COI die Untersuchung der Balance im Einbein(zehen)stand und die Testung der Eversion gegen Widerstand im Seitenvergleich für eine grobe Einschätzung von Propriozeption und Kraft an.
Demgegenüber zeichnet sich die mechanische COI durch das Vorliegen eines anatomisch-pathologischen Korrelats (überwiegend chronische Bandrupturen/-elongationen, seltener alterierte Bewegungen oder Degeneration von OSG und USG) aus. Eine für die Distorsion prädestinierende (meist Varus-)Position des Rückfusses oder eine pathologische allgemeine Bandlaxizität können zur mechanischen COI beitragen. Mit der Palpation der anterioren Translation des Talus («anterior drawer») werden sowohl laterale (Lig. fibulotalare anterius) als auch mediale (Lig. deltoideum) Bänder im Seitenvergleich klinisch je nach Erfahrung des Untersuchers recht zuverlässig auf Instabilität getestet.
Schwieriger ist die klinische Evaluation der seitlichen Aufklappbarkeit (Lig. fibulocalcaneare) des OSG. Zur weiteren Diagnostik bzw. Dokumentation, auch von Begleitpathologien, wie z.B. osteochondralen Läsionen, eignet sich das MRI überaus gut, allenfalls, aber nur in der chronischen Situation, auch die gehaltene Stressaufnahme.
Die konservative Therapie der COI umfasst eine Kombination aus zielorientierter Physiotherapie und orthopädietechnischen, stabilisierenden Hilfsmitteln (Orthese/Taping und Einlagen).
Physiotherapie
Der Hauptfokus der Physiotherapie liegt auf der muskulären (meist peronealen) OSG-Stabilität im gesamten Bewegungsumfang. Die Positionskontrolle des OSG gegenüber äusserlich einwirkenden Kräften und somit Vorbeugung und Schutz vor weiteren Distorsionen sollen durch Physiotherapie optimiert werden. Eine Kombination aus Kräftigung der gelenkstabilisierenden Muskulatur und sensomotorischem Training zeigt die besten Ergebnisse.
Abb. 1: Beim sensomotorischen Training wird die Balance im Einbeinstand mit labilen Unterlagen und Zusatzaufgaben gesteigert
Für eine erfolgreiche Rehabilitation braucht es einen gezielten Aufbau. Dabei werden die individuellen Defizite genau untersucht und in der Behandlung berücksichtigt. Wenn im Bewegungsausmass des OSG Einschränkungen vorhanden sind, sollten diese mittels Mobilisation behoben werden. Ebenfalls werden die angrenzenden Gelenke bei Beweglichkeitseinschränkungen mobilisiert.
Sobald es die Schmerzen erlauben, wird ein gezieltes Kraft- und Koordinationstraining initiiert. Das Krafttraining beginnt mit relativ leichten Gewichten und vielen Wiederholungen (komplexe Trainingsmethode), um die intermuskuläre Koordination zu schulen und die Muskulatur auf das intensivere Krafttraining vorzubereiten. Darauf folgt das Hypertrophietraining, wobei das Gewicht submaximal gewählt wird. Als letzte Steigerung wird im Maximalkraftbereich trainiert, um die intramuskuläre Koordination zu verbessern. Nebst der sprunggelenkstabilisierenden Muskulatur sollte die gesamte untere Extremität zur Haltung einer optimalen Beinachse mittrainiert werden.
Das sensomotorische Training startet mit einfachen statischen Übungen, mit dem Ziel, einen Einbeinstand zu halten. Mit labilen Unterlagen und Zusatzaufgaben kann die Balance im Einbeinstand gesteigert werden (Abb. 1). Weiterführend werden durch Lauf- und Sprungübungen die Schnelligkeit verbessert und die Stabilität im Sprunggelenk auf hohem Niveau gefordert. Die Geschwindigkeit spielt dabei eine grosse Rolle: Eine willkürliche Muskelaktivität findet in circa 150ms statt, ein Ligament-Muskel-Reflex in 40–80ms. Eine Verletzung, die zu einer Bänderruptur führen kann, geschieht jedoch in 35–90ms. Trotz Training können also Verletzungen geschehen. Um diese bestmöglich zu verhindern, sollte mittels reaktiver, azyklischer und schneller Übungen trainiert werden.
Die gewohnte Sportart kann wieder aufgenommen werden, sobald Beweglichkeit, Kraft und Koordination wiederhergestellt sind. Mittels validen Assessments kann dies evaluiert werden. Die Übungen sollten nicht nur während der laufenden Physiotherapie auch in Eigenregie zu Hause durchgeführt werden, sondern auch nach abgeschlossener Physiotherapie weitergeführt werden, um die erfolgreich erlernten Fähigkeiten zu erhalten.
Orthopädietechnische Hilfsmittel
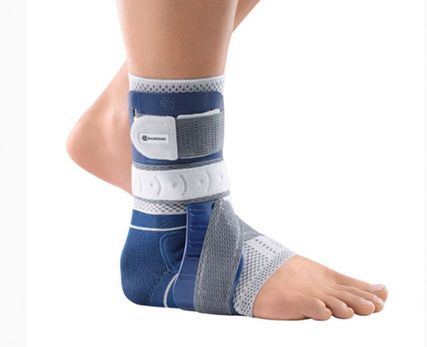
Abb. 2: Häufig verordnete OSG-stabilisierende MalleoLoc®-Orthese (Bauerfeind AG, Oberrohrdorf, Schweiz)
OSG-stabilisierende Orthesen und OSG-Taping schränken – statistisch gesehen – weder die OSG-Beweglichkeit signifikant ein, noch verkürzen sie die Muskelreaktionszeit vor drohenden Distorsionen signifikant. Das Taping vermag gleichwohl durch gewisse Bewegungseinschränkung zwar die Inzidenz von Distorsionen während des Sports vorübergehend zu vermindern, jedoch gehen bereits nach 10 Minuten mehr als 50% des stabilisierenden Effekts verloren. Der Vorteil des Tapings beruht auf der Möglichkeit, die individuellen Bedürfnisse des Patienten durch spezielle fokussierte Tapingtechniken berücksichtigen zu können. Die Orthesen hingegen bieten einen mindestens vergleichbaren protektiven Effekt und können zudem angepasst werden, sobald die stabilisierende Wirkung nachlässt (Abb. 2). Die verbreitete Befürchtung, dass Orthesen und Tapes die OSG-stabilisierende Muskulatur schwächen, hat sich als falsch erwiesen.
Rückfussvalgisierende Fersenkeile respektive Einlagen eignen sich bei neutraler oder varischer Rückfussposition, welche eine Prädisposition für OSG-Distorsionen darstellt. Sie sind insbesondere auch in Kombination mit Wadenmuskel-Dehnungsübungen bei physiologischer Rückfussposition geeignet, wenn die peroneale Reaktionszeit trotz Training unzureichend bleibt. Beim flexiblen Hohlfuss sollte die Einlage zudem den übermässig plantarflektierten 1. Strahl entlasten, was den varischen Rückfuss korrigiert. Sensomotorische Einlagen beugen einer Distorsion vor, indem sie die Peronealmuskulatur frühzeitig und verstärkt aktivieren (Abb. 3).
Abb. 3: Sensomotorische, die Peronealmuskulatur ansteuernde Einlage (von OrthoTeam, Bern, Schweiz, zur Verfügung gestellt)
Bei persistierender COI nach 3 Monaten konservativer Therapie stellt sich die Frage, ob eine weitere konservative Therapie noch sinnvoll ist oder eher eine operative OSG-Stabilisation in Betracht gezogen werden soll. Die Aussicht auf Erfolg mit weiterer konservativer Therapie ist bei Vorliegen folgender Faktoren gegeben:
-
COI eher funktionell als mechanisch
-
nur wenige Rezidivdistorsionen (max. 2 pro Jahr)
-
physiologische (leicht valgische) Rückfussposition
-
keine Begleitpathologien (osteochondrale Läsion, Arthrose)
-
niedriger Aktivitätslevel
-
generelle Hyperlaxizität (hohe Rezidivrate nach Operation)
-
subjektiver Beschwerderückgang, objektive Zunahme der OSG-Stabilität
Eine erhebliche Anzahl von Faktoren beeinflusst die Erfolgsaussichten der konservativen Therapie der COI schon von Anfang an. Die Erfolgsrate wird daher umso höher sein, je mehr der o.g. Faktoren für eine konservative Therapie sprechen.
Literatur:
bei den Verfassern
Das könnte Sie auch interessieren:
Rotatorenmanschetten-Ruptur: Zahl der Eingriffe sagt klinischen Verlauf vorher
Eingriffe an der Rotatorenmanschette gehören zum orthopädischen Standard. Heute werden sie routinemässig arthroskopisch durchgeführt. Am Kongress der Gesellschaft für Arthroskopie und ...
Schenkelhalsfrakturen bei Menschen mit Demenz
Patienten mit Hüftfraktur sollten zeitnah operiert werden, wenn es die Indikation zulässt – auch im Falle einer Demenz. Denn ein konservatives Vorgehen geht vor allem bei Kopf-Hals- ...
«Auch Patienten mit Demenz profitieren von einer chirurgischen Stabilisierung»
Patienten mit Hüftfraktur und einer leichten, mittelschweren oder schweren Demenz haben ein geringeres Risiko zu sterben, wenn sie operiert werden – vor allem wenn es sich um Kopf-Hals- ...