MPFL-Rekonstruktion: Working Horse der Patellainstabilitätschirurgie
Autoren:
Dr. Florian Dirisamer
Dr. Christian Patsch
Dr. Martin Hausberger
Praxis MOVE, Linz
Korrespondierender Autor:
Dr. Florian Dirisamer
E-Mail: fd@movenow.at
Bedingt durch die Erkenntnisgewinne der letzten Jahre erlangte das patellofemorale Gelenk wieder mehr Aufmerksamkeit und hat in der Fachwelt das ihm gebührende Interesse gewonnen. Bessere biomechanische Kenntnisse haben zur Entwicklung neuer Behandlungsmethoden geführt und einer wesentlich differenzierteren Betrachtung der Thematik Patellainstabilität den Weg geebnet. Nicht nur das Spektrum an operativen Methoden ist heute deutlich breiter als noch vor 10 Jahren, sondern auch die klinische und bildgebende Diagnostik wurde komplexer.
Der Wissenszuwachs der letzten Jahre hat die Therapieentscheidungen auch aufwendiger gemacht. Gültige Algorithmen wurden immer wieder revidiert; man musste teilweise auch erkennen, dass – gerade bei der Patellainstabilität – jeder einzelne Fall so individuelle Pathologiekombinationen aufweisen kann, dass allgemeingültige Therapieschemata kaum den individuellen Bedürfnissen entsprechen können.
Die Erkenntnis, dass nur die fallspezifische Analyse von Risikofaktoren und das Erfassen der pathobiomechanischen Faktoren, die die Kniescheibe luxieren lassen, zum Erfolg führen können, hat maßgeblichen Anteil am Erfolg der modernen Instabilitätschirurgie. Eine detaillierte fachliche Auseinandersetzung, besonders bei komplexen Ausgangssituationen, ist unumgänglich und erfordert zum Teil auch eine gewisse Spezialisierung, um korrekte Analysen anzustellen und individuelle Therapiepläne erarbeiten zu können.
Nach wie vor ist es – neben chirurgisch-technischen Problemen – immer noch die mangelnde Fallanalyse, die zum Versagen einer Kniescheibenstabilisierung führt. Das Identifizieren von individuellen Risikofaktoren, deren Gewichtung, die Wahl einer einzelnen oder die Kombination von mehreren geeigneten Operationstechniken und deren korrekte Umsetzung sind die Basis jeder erfolgreichen Therapie bei Patellaluxation.
Das mediale patellofemorale Ligament (MPFL) ist der wichtigste passive Stabilisator der Kniescheibe und wird bei praktisch jeder Patella-Erstluxation verletzt, wodurch sich ein erhöhtes Risiko für Reluxationen erklärt. Seine Hauptfunktion hat das MPFL strecknahe (bis ca. 40°). Die Rekonstruktion des MPFL ist daher letztlich (nahezu) immer zumindest ein Teil der chirurgischen Behandlung einer Patellainstabilität. Sie kann als alleinige Maßnahme bei fehlenden knöchernen Risikofaktoren oder als Kombinationseingriff bei komplexen Pathologien angewendet werden. Die Naht oder Reinsertion des rupturierten MPFL im akuten Setting zeigt im zeitlichen Verlauf eindeutig höhere Reluxationsraten im Vergleich zur primären Bandersatzplastik und sollte daher nicht mehr die Technik der ersten Wahl sein.
Die korrekte Indikationsstellung – vor allem die Frage, ob weitere operative Maßnahmen ergänzend notwendig sind – und die akkurate chirurgisch-technische Ausführung sind essenziell zur Vermeidung von Komplikationen. Der weitaus größte Teil der Gesamtkomplikationen (immerhin ca. 26%!) steht damit direkt oder indirekt in Zusammenhang.
Neben grundsätzlichen und wissenschaftlich unstrittigen Fragen (z.B. Bedeutung der Insertionsareale femoral und patellär) haben aber auch unterschiedliche chirurgische Methoden unterschiedliche Charakteristika, die bei der Wahl der verwendeten Technik fallbezogen überlegt werden müssen.
Die im Weiteren vorgestellten Techniken stellen eine Auswahl dar, die keinerlei Anspruch auf Vollständigkeit erhebt, aber einen guten Überblick über Versorgungsoptionen sowohl bei skelettal reifen Patient:innen als auch bei pädiatrischen Fällen liefern soll.
MPFL-Plastik mit Hamstringsehnentransplantat
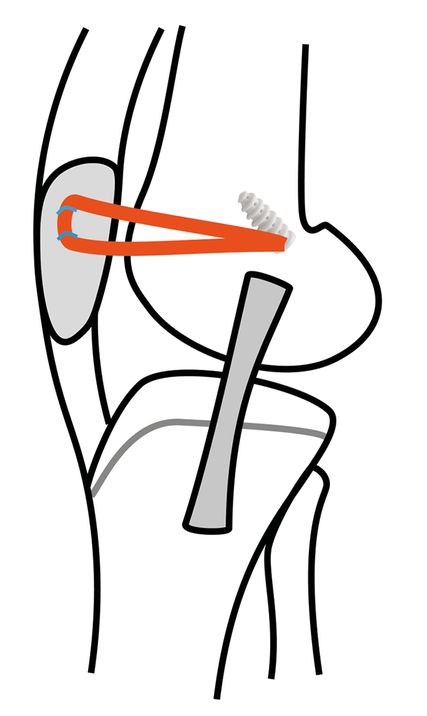
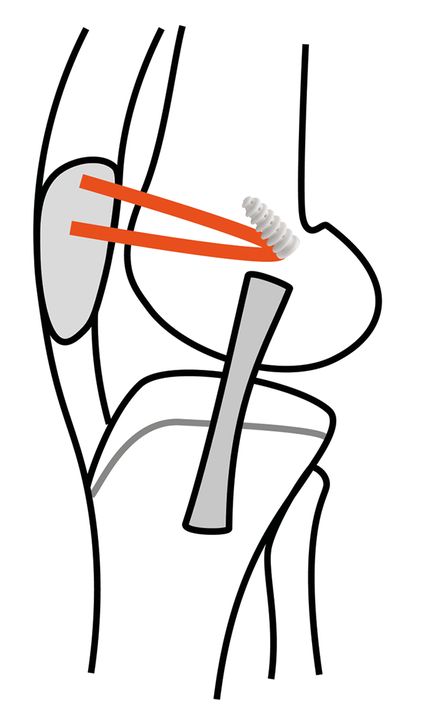
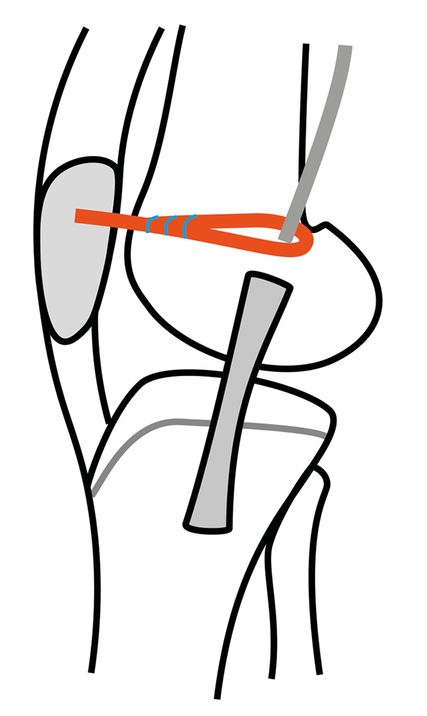
Bei Verwendung eines freien Hamstringsehnentransplantates ist aus mechanischer Sicht die Gracilissehne völlig ausreichend. Sie ist kräftiger als das native MPFL und daher bei manchen Grenzindikationen (isoliertes MPFL vs. Kombinationseingriff) möglicherweise im Vorteil. Das Transplantat kann einerseits in der sogenannten Docking-Technik (Abb. 1), anderseits in der Aperture-Fixation-Technik (Abb. 2) angewendet werden.
Bei Ersterer werden am patellären Ursprung des MPFL (oberes Drittel bis Hälfte des medialen Patellarandes) zwei Nahtanker gesetzt und das Transplantat damit an seinem Halbierungspunkt fixiert. Die beiden freien Sehnenenden werden mit Fäden armiert, zwischen oberflächlicher und tiefer Retinaculumschicht nach femoral geführt und gemeinsam in einem knöchernen Socket mit einer Interferenzschraube fixiert.
Bei der Aperture-Fixation-Technik werden im Unterschied dazu die freien Sehnenenden nach dem Tenodeseprinzip in patellären Socket-Bohrungen fixiert und die Sehnenschlaufe femoral eingezogen.
Die patellaseitige Fixation ist bei der Docking-Technik wohl etwas weniger stabil, aber sicher ausreichend in Bezug auf die Versagenskräfte. Durch die nicht notwendigen Bohrkanäle an der Kniescheibe ist das Risiko für Patellafrakturen erniedrigt. Bei sehr kleinen Kniescheiben ist die Anlage von Bohrkanälen in der Patella daher auch kritisch zu überlegen. Bei offenen Wachstumsfugen muss die Lage des femoralen Bohrkanals in Bezug auf die Epiphysenfuge (direkt an bzw. unmittelbar unterhalb) bedacht werden. Die Gracilissehne kann hier alternativ mit einem Nahtanker (z.B. All-Suture-Anker) fixiert werden oder die Kanalrichtung fugenschonend nach distal gewählt werden.
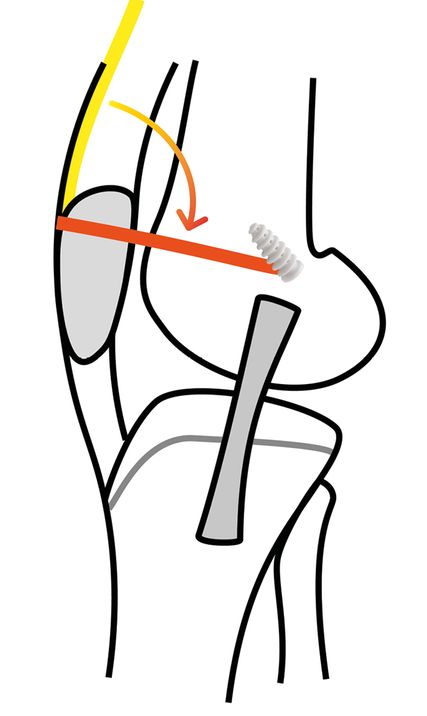
Quadrizeps-Flip-Technik
Das Quadrizepssehnentransplantat ist in Bezug auf die mechanischen Eigenschaften dem nativen MPFL sehr ähnlich. Das kann sowohl als Vorteil als auch (bei Wunsch nach Verstärkung des MPFL) als Nachteil gesehen werden.
Abb. 3: Quadrizeps-Flip-Technik; der Quadrizepssehnenstreifen bleibt patellär gestielt
Bei dieser Technik wird ein 12mm breiter, etwa 10cm langer, oberflächlicher Quadrizepsstreifen präpariert, der patellär gestielt bleibt (Abb. 3). Das Transplantat wird nach medial subperiostal umgeschlagen und ebenfalls zwischen den Retinaculumschichten nach femoral ausgeleitet. Analog zu den obigen Techniken wird es in einem Bohrkanal mittels Interferenzschraube fixiert.
Klarer Vorteil dieser Technik ist der Wegfall der patellären Fixation mit Implantaten (lediglich Sicherungsnähte mit Fadenmaterial), was auch im Revisionssetting von Vorteil sein kann. Bei offen kombinierten Eingriffen (z.B. Trochleaplastik) bietet sich die Quadrizepssehne als Transplantat besonders an, da keine weitere Inzision zur Transplantatgewinnung erforderlich ist. Für die femurseitige Fixation bei offenen Fugen gelten die gleichen Umstände wie zuvor beschrieben.
Techniken bei offenen Wachstumsfugen
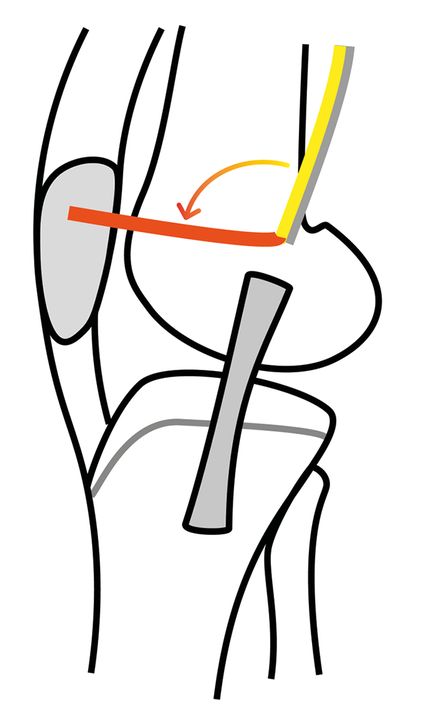
Bei Kindern mit offenen Wachstumsfugen kommen besonders fugenschonende Techniken zur Anwendung. Die enge anatomische Lagebeziehung zwischen Tuberculum adductorium und MPFL-Insertion machen die Adductor-magnus-Sehne (Abb. 4) zu einem attraktiven Transplantat. Die Sehne wird dabei femural identifiziert und entweder als Split-Graft oder gegebenenfalls auch komplett nach proximal gestrippt. Sie bleibt dabei femoral gestielt und kann ohne jegliche femorale Fixation Richtung Patella umgeschlagen und dort mit Nahtankern oder in einem Sackloch befestigt werden. Bei ausreichend langem Transplantat kann die Sehne auch als Doppelbündel wieder zurück zum Tuberculum adductorium geführt und dort vernäht werden.
Bei der Adductor-Sling-Technik (Abb. 5) wird ein freies Gracilissehnentransplantat verwendet, das patellär mit Nahtankern oder in einem Sackloch befestigt wird. Das Transplantat wird dann zwischen den Retinaculumschichten Richtung Tuberculum adductorium ausgeleitet, um den Ansatz des Adductor magnus geschlungen, zurückgeführt und vernäht.
Beide Techniken sind nicht exakt anatomisch, sind aber bei pädiatrischen Patient:innen eine sehr gute Alternative. In dieser Patient:innengruppe ist die Revisionsrate aufgrund der noch eingeschränkten Korrekturmöglichkeit von knöchernen Begleitpathologien (z.B. Trochleadysplasie, Patella alta) hoch. Die fehlenden femoralen Bohrkanäle dieser Techniken sind daher für gegebenenfalls notwendige Revisionseingriffe – die bei schweren pathoanatomischen Grundlagen tatsächlich oft absehbar sind – von Vorteil.
Schon relativ lange wird die Anwendung von Polyesterbändern zur Rekonstruktion des MPFL diskutiert. Die gute Gewebeverträglichkeit des Materials, die fehlende Notwendigkeit der Transplantatgewinnung und die Erfahrungen mit Ligament-Bracing machen diese Überlegung nachvollziehbar. Mittlerweile gibt es mehrere Publikationen die – vorwiegend bei der Akutversorgung mit Flake-Frakturen – vergleichbar gute Ergebnisse wie bei Sehnentransplantaten zeigen. Operationstechnisch wird dabei in der Regel eine Docking-Technik wie mit Gracilissehne angewendet. Aufgrund der Rigidheit des Tapes ist auf eine besonders akkurate Positionierung der Fixationspunkte und das Vermeiden von Überspannung zu achten.
Tipps zur Vermeidung von Komplikationen
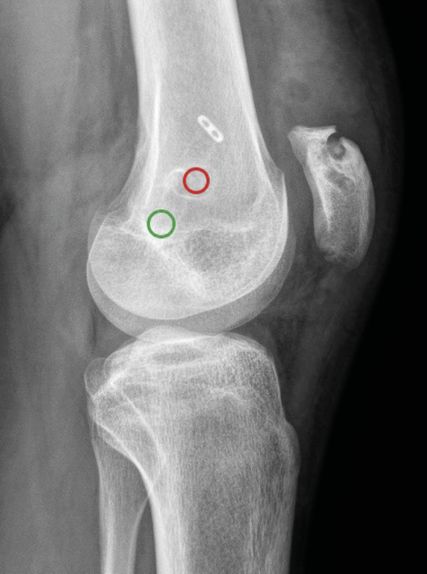
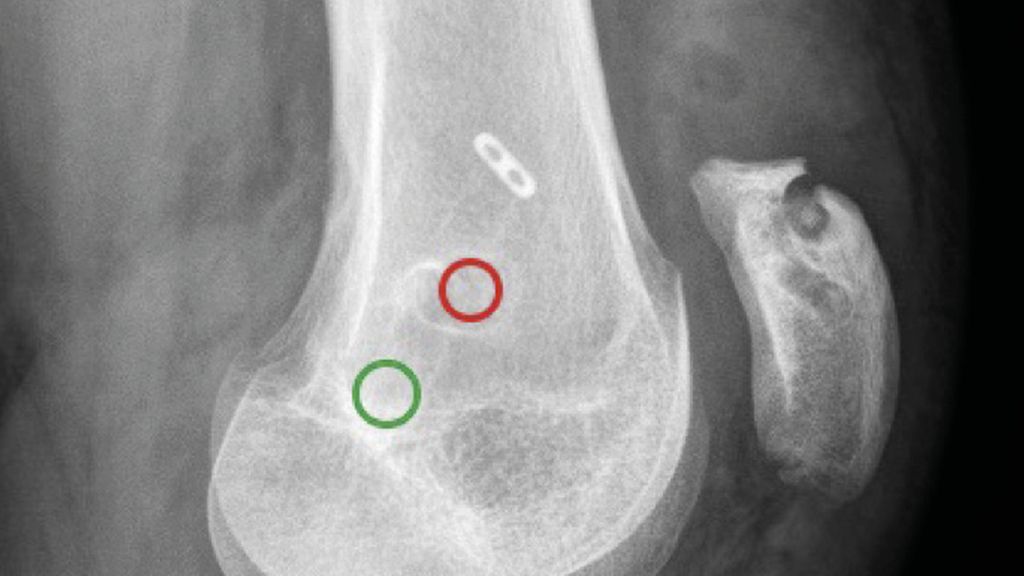
Abb. 6: Avulsionsfraktur der Quadrizepssehne bei zu oberflächlichem proximalem Patellasocket; der femorale Kanal (roter Kreis) ist zu anterior und proximal, grüner Kreis = korrekte Position
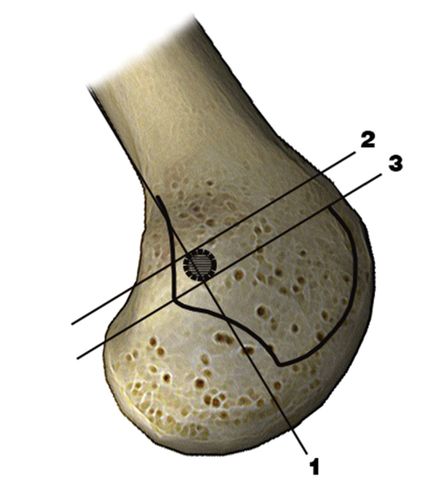
Abb. 7: Schema zur Bestimmung der femoralen Bohrkanalinsertion im streng seitlichen Röntgen
Fehlpositionierte Bohrkanäle (Abb. 6) sind sowohl femoral als auch an der Kniescheibe ein leider häufiges Problem. Die Verwendung des Bildwandlers zur Bestimmung der korrekten Position (Abb. 7) sollte obligat erfolgen.
Patellär gilt es, bikortikales Bohren zu vermeiden, den kleinstmöglichen Kanaldurchmesser zu wählen und von medial-proximal nach lateral-distal absteigend zu bohren, um Avulsionsfrakturen der Quadrizepssehne zu verhindern. Auch die korrekte Lage von Fixationsmaterialien (z.B. femorale Schraube!) sollte gegebenenfalls mit dem Bildwandler kontrolliert werden.
Um eine Überspannung des MPFL zu vermeiden, sollte das Kniegelenk unabhängig von der OP-Technik in etwa 40° Flexion gebracht werden, um die Patella während der Fixation in einer in der Trochleagrube geführten Stellung zu positionieren. In dieser Position wird das Transplantat fixiert, ohne aktiven Zug auszuüben. Beim anschließenden Durchbewegen des Gelenkes durch die gesamte ROM muss eine völlig freie Beugung möglich und eine harmonische Bandspannung (das MPFL ist nicht isometrisch!) über die gesamte Bewegung erkennbar sein.
Fazit für die Praxis
Die korrekte Indikationsstellung unter Beachtung der individuellen Risikofaktoren stellt die Grundlage der Chirurgie der Patellainstabilität dar. Die MPFL-Rekonstruktion ist dabei sicher das wichtigste Arbeitspferd des Chirurgen. Bei technisch korrekter Ausführung ist die MPFL-Plastik hocheffektiv in Bezug auf Patient:innenzufriedenheit und Reluxationsrate. Es empfiehlt sich, unterschiedliche Techniken zu beherrschen, da gerade bei pädiatrischen Patient:innen oder Kombinationseingriffen die Charakteristika diverser Techniken Vor- oder Nachteile bieten können.
Literatur:
bei den Verfassern
Das könnte Sie auch interessieren:
Makrophagen bei rheumatoider Arthritis: Welche Rolle spielen sie?
Makrophagen wurden lange Zeit für die „Schuldigen“ bei der rheumatoiden Arthritis gehalten, da sie die Entzündung vorantreiben. Mithilfe neuerer Analysetechniken wie ...
Auswirkungen von muskuloskelettalen Infektionen auf die psychische Gesundheit
Muskuloskelettale Infektionen sind gefürchtete, schwerwiegende Komplikationen, die zu lebensbedrohlichen Zuständen werden können. Dies bedeutet für die Betroffenen neben den physischen ...
Isthmische Spondylolyse und Spondylo-listhese bei Kindern und Jugendlichen
Die isthmische Spondylolyse beschreibt eine Ermüdungsfraktur imBereich der Pars interarticularis. Neben genetischen Faktoren scheinen repetitive mechanische (Über-)Belastungen ...