Infektiöse Parotitis
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Mumps ist eine Virusinfektion, die typischerweise eine schmerzhafte Schwellung der Ohrspeicheldrüsen hervorruft. Als Komplikationen können u.a. Orchitis, Pankreatitis, Meningitis und Taubheit auftreten. Im österreichischen Impfplan wird eine Immunisierung im Kindesalter empfohlen.
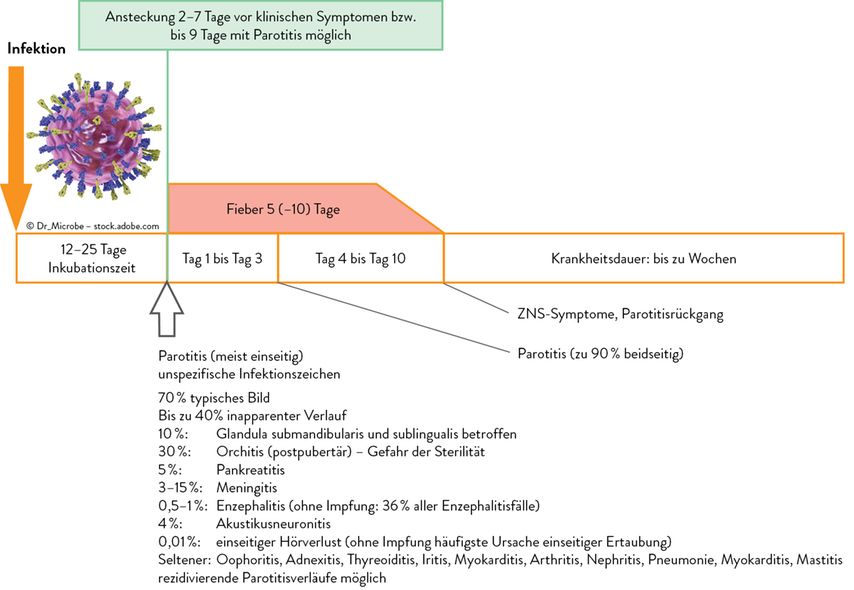
Eine infektiöse Parotitis kann durch verschiedenste Erreger ausgelöst werden, typischerweise durch das Mumpsvirus.Der Erreger ist weltweit verbreitet, es besteht kein tierisches Reservoir, und es werden (eher) nur Menschen infiziert. Bisher wurden mindestens 14 Genotypen identifiziert, v.a. Genotyp-A-Stamm Jeryl Lynn wird für die Herstellung von Impfstoffen verwendet. Diese Diversität spiegelt sich nicht in der menschlichen Antikörperantwort wider, es besteht nur ein Serotyp. Die Übertragung erfolgt per Tröpfcheninfektion, als infektiös gelten Speichel und Harn. Die Übertragung über die Muttermilch gilt nicht als relevanter Transmissionsweg. Auch klinisch inapparent Erkrankte sind ansteckend.
Es besteht keine Anzeigepflicht abseits der allgemeinen Meldepflicht für virale Meningoenzephalitiden. Die Erkrankung erzeugt in der Regel eine lebenslange Immunität. Mit einem Kontagionsindex von 0,4 bis 0,8 und einer Basisreproduktionszahl von R0= 4 bis 7 ist das Virus hinsichtlich Ansteckungsgefahr zwischen Röteln und Pertussis angesiedelt.
Epidemiologie
Vor Einführung der Impfung gab es ein Häufigkeitsmaximum zwischen dem 2. und 15. Lebensjahr, die Erkrankungen traten saisonal gehäuft in der kalten Jahreszeit auf. Die USA verzeichneten mehr als 152000 Fälle pro Jahr, nach Einführung der Impfung reduzierten sich die Fälle auf weniger als 300 jährlich. Buben sind häufiger betroffen als Mädchen, die Virulenz nimmt, wie bei vielen klassischen „Kinderkrankheiten“, mit dem Alter zu. Ausbrüche in den letzten Jahrzehnten traten meist bei jungen Erwachsenen sowie in der Population der Geimpften auf. Ein relevanter Ausbruch fand 2006 in Österreich statt, hier wurden 227 Fälle registriert, von diesen waren 48% ungeimpft und weitere 40% unvollständig geimpft. Herdenimmunität wird ab einer immunen Population von 85 bis 90% erreicht. Aus dem „Kurzbericht Masern 2023“ des BMSGPK geht hervor, dass 2023 78% der Zweijährigen und 80% der Vierjährigen zwei Dosen erhalten haben.
Abb. 1: Klinik der infektiösen Parotitis durch das Mumpsvirus (modifiziert nach Voitl J 2024)ZNS-Symptome, ParotitisrückgangParotitis (zu 90% beidseitig)
Diagnostik
Mumps präsentiert sich als druckempfindliche Schwellung vor und unter dem Ohr, das Ohrläppchen ist in typischer Weise abgehoben, einhergehend mit Kaubeschwerden, entzündeter Mundschleimhaut und geröteter Mündungsstelle des Drüsenausführungsgangs.
Schon Hippokrates beschrieb eine „Schwellung vor den Ohren (…) bei jungen Leuten (…), welche den Kampfplatz und die Turnhalle besuchen (…) mit schmerzhaften Entzündungen der Testikel (…)“, und unterschied diese Parotitis epidemica deutlich von anderen Schwellungen der Ohrspeicheldrüsen.
Therapie
Es existiert keine kausale Therapie oder Postexpositionsprophylaxe, die Gabe von Immunglobulinen im Sinne einer passiven Immunisierung gilt als nicht effektiv.Symptomatisch kann unter anderem analgetisch/antipyretisch interveniert werden. Empfohlen wird die postexpositionelle Komplettierung des Impfschutzes. Anders als bei Masern hat sich die Masern/Mumps/Röteln(MMR)-Vakzine bei der Vorbeugung von Mumps oder Röteln bei bereits infizierten Personen nicht als wirksam erwiesen. Auf Übertragungsminimierung mit entsprechenden (Hygiene-)Maßnahmen soll geachtet werden. Ob das Anregen des Speichelflusses (Kaugummikauen, saure Speisen etc.) hier einen Stellenwert hat, ist fraglich, es kann aber die Schmerzen verstärken.
Mumps ist keine schwangerschaftsrelevante Virusinfektion und führt zu keinen Fetopathien oder schweren Erkrankungen bei der Schwangeren. Infektionen sollten aber aufgrund der allgemein problematischen Abwehrreaktionen bestmöglich vermieden werden.
Impfung
Dr. Maurice Hilleman entwickelte die Impfung 1967 aus Virusabstrichen der Mundschleimhaut seiner Tochter im Zeitraum von nur vier Jahren. Diese Rekordzeit wurde bisher nur durch die SARS-CoV-2-Immunisierung übertroffen. Es handelt sich um eine aktive Immunisierung im Sinne einer Lebendimpfung mit vermehrungsfähigen virulenzabgeschwächten Mumpsviren. Schutz gegen Erkrankung tritt frühestens zehn Tage nach der Impfung auf, diese erzeugt humorale sowie zelluläre Immunität.
Der Mumpsimpfstoff findet sich auf der Liste der unentbehrlichen Arzneimittel der WHO und ist in Österreich seit 1974 mehr als 575 Millionen Mal verabreicht worden.
Die Effektivität ist in zahlreichen Studien belegt, in allen Ländern, die die Impfung eingeführt haben, sind die Inzidenz sowie die Komplikationsrate seither drastisch gesunken. Eine einmalige Impfung schützt zu 64 bis 72% vor der Erkrankung, mit einer zweiten Impfung erreicht man 83 bis 88%. Auch bei Impfdurchbrüchen und somit als „ineffektiv“ gewerteter Impfung zeigen sich mildere Verläufe. Die zweite Impfung ist keine Komplettierung der Grundimmunisierung, Auffrischung oder Boosterung, sondern wird als Zweitimpfung für primäre Impfversager verstanden.
Es stehen Kombinationsimpfstoffe gegen Masern/Mumps/Röteln (M-M-Rvax Pro®, Priorix®) sowie gegen Masern/Mumps/Röteln/Varizellen (Priorix Tetra®, ProQuad®) zur Verfügung. Bei Erstgabe treten bei der Vierfachkombination mehr unerwünschte Arzneimittelreaktionen auf, weswegen erwogen werden kann,hier auf getrennte Präparate von MMR und Varizellen zurückzugreifen und erst zur Zweitimpfung den MMRV-Impfstoff zu verwenden.
Impfreaktionen
10% entwickeln entsprechend der Vermehrungsphase der attenuierten Viren sechs bis zwölf Tage nach der Verabreichung milde Impfreaktionen auf MMR, diese können bis zu drei Tage andauern und zeigen sich als Rötung und Schwellung an der Einstichstelle sowie mit allgemeinen Krankheitssymptomen. Exantheme, welche denen der Erkrankungen ähneln, können ebenfalls auftreten („Impfmasern“, „Impfröteln“). Impflinge mit derartigen Symptomen sind nicht kontagiös.
Impfplan Österreich
Empfohlen ist die MMR-Impfung im 1+1-Schema mit einem Mindestabstand von 4 Wochen (für Säuglinge mindestens 3 Monate) für alle nichtschwangeren undnicht immunsupprimierten Personen ab dem 9. Lebensmonat.1 Eine Allergie gegen Hühnereiweiß ist keine Kontraindikation.
Die Impfung in der Stillzeit ist möglich, ebenso prinzipiell bei humoralen Immundefekten, Granulozytenfunktionsstörungen, Asplenie oder asymptomatischer HIV-Infektion. Für komplexe Fälle sei auf die Publikation „Impfungen bei Immundefekten/Immunsuppression“ verwiesen.2
Ein aussagekräftiges Schutzkorrelat im Sinne einer Titerbestimmung besteht nicht. Falls keine zweimalige dokumentierte Lebend-impfung oder eine zurückliegende laborbestätigte Infektion (mit Masern, Mumps und Röteln) vorliegt, besteht die Indikation zur Impfung. „Überimpfen“ ist nicht möglich, da bei bestehender Immunität die vorhandenen Antikörper die abgeschwächten Impfviren vor deren Vermehrung neutralisieren.
Literatur:
Impfplan Österreich 2023/2024. Version 2.0. https://www.sozialministerium.at/Themen/Gesundheit/Impfen/Impfplan-Österreich.html ; zuletzt aufgerufen am 24. 9. 2024
Wiedermann U et al.: Impfungen bei Immundefekten/Immunsuppression – Expertenstatement und Empfehlungen. Wien Klin Wochenschr 2016; 128: 337-76
Das könnte Sie auch interessieren:
ALLGEMEINE+ auf universimed.com
Ab sofort finden Sie alle Inhalte von ALLGEMEINE+ auf unserem Portal universimed.com! Sie müssen nichts weiter tun - die Log-in-Daten bleiben dieselben.
Kündigung des kurativen Einzelvertrages
Der kurative Einzelvertrag eines Kassenvertragsarztes kann auf vielfältige Art und Weise beendet werden: neben Kündigung des Gesamtvertrages auch durch Erreichen des 70.Lebensjahres, ...
Management von Rückenschmerzen
Wirbelsäulenschmerzen zählen zu den häufigsten Beschwerden in der Hausarztpraxis, auch Kinder und Jugendliche sind bereits davon betroffen. Ein richtungsweisendes Kriterium für ...