Internistische Aspekte bei Adipositas & Schwangerschaft
Autor:
Dr. Verena Parzer1,2
1 1. Medizinische Abteilung mit Diabetologie, Endokrinologie und Nephrologie, Klinik Landstraße, Wien
2 Karl Landsteiner Institut für Adipositas und Stoffwechselerkrankungen
Adipositas stellt während der Schwangerschaft ein erhebliches Gesundheitsrisiko sowohl für die betroffenen Frauen als auch deren Kinder dar. Eine umfassende Betreuung sollte bei Kinderwunsch bereits präkonzeptionell beginnen und während der Schwangerschaft und postpartal fortgeführt werden. Eine bariatrische Operation in der Anamnese sollte als Risikofaktor berücksichtigt und eine Betreuung in einem spezialisierten Zentrum angestrebt werden.
Keypoints
-
Bei Frauen mit Adipositas und Kinderwunsch sollte der Fokus auf einer umfassenden präkonzeptionellen Abklärung assoziierter Begleiterkrankungen sowie der Förderung eines gesunden Lebensstils liegen.
-
Während der Schwangerschaft sollten eine Überwachung des Gewichtsverlaufs, regelmäßige Laboruntersuchungen sowie ein Screening auf Gestationsdiabetes, hypertensive Schwangerschaftserkrankung, Präeklampsie und erhöhtes Thromboserisiko erfolgen.
-
Schwangere Frauen nach bariatrischer Operation sollten in einem spezialisierten Zentrum betreut werden.
-
Postpartal sollte insbesondere das Stillen gefördert werden.
Präkonzeptionell
Bereits präkonzeptionell sollte eine Beratung erfolgen, da eine Lebensstiländerung und Gewichtsreduktion einerseits die Fertilität erhöhen, andererseits auch das gesundheitliche Risiko während der Schwangerschaft verringern kann. Dabei ist eine 10%ige Reduktion des BMI vor der Schwangerschaft mit einer 10%igen Risikoreduktion für Komplikationen wie Gestationsdiabetes (GDM), Präeklampsie und Totgeburt assoziiert.1
Begleiterkrankungen sollten präkonzeptionell erfasst und eingestellt werden. Adipositas erhöht das Risiko für die Entwicklung einer arteriellen Hypertonie. Blutdruckwerte über 140/90mmHg während der ersten Schwangerschaftshälfte sind mit dem vermehrten Auftreten von Komplikationen wie Präeklampsie, Frühgeburt, Plazentalösung, intrauteriner Wachstumsretardierung (IUGR) und perinataler Mortalität assoziiert.2 Ein manifester Diabetes sollte idealerweise präkonzeptionell diagnostiziert werden.3,4 Bei Vorliegen eines polyzystischen Ovarialsyndroms (PCOS) besteht ein erhöhtes Risiko für eine stärkere Gewichtszunahme während der Schwangerschaft, die Entwicklung einer Hypertonie, Präeklampsie, GDM, Fehl- oder Frühgeburt, IUGR oder für eine Sectio. Daher sollte der PCOS-Status erkannt und eine Lebensstilintervention eingeleitet werden.5
Medikamente mit teratogenem Risiko sollten präkonzeptionell abgesetzt und durch sichere Alternativen ersetzt werden. GLP-1-/GIP-Rezeptor-Agonisten sollten während der Schwangerschaft und Stillzeit nicht angewandt werden.
Während der Schwangerschaft
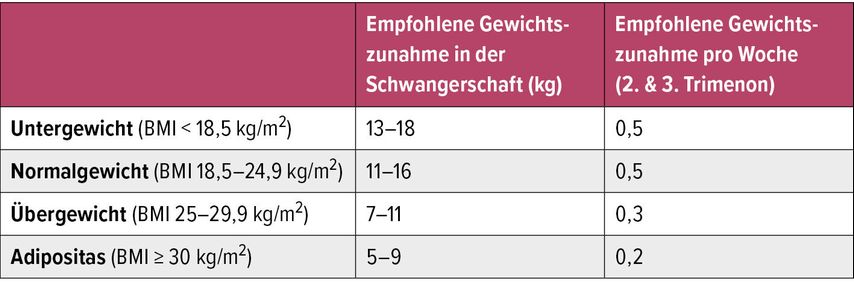
Der Gewichtsverlauf sollte regelmäßig dokumentiert werden, um eine übermäßige Gewichtszunahme (Tab. 1) und postpartale Gewichtsretention zu vermeiden.6 Ein gesunder Lebensstil und die Einhaltung allgemeiner Ernährungsempfehlungen sichern in der Regel die Mikronährstoffversorgung. Schwangere Frauen haben jedoch einen Mehrbedarf7 und Adipositas stellt einen zusätzlichen Risikofaktor für Mangelerscheinungen dar.8 Daher werden Multivitaminpräparate für Schwangere mit Adipositas empfohlen.9 Besonders wichtig ist die Supplementierung der Folsäure zur Prävention von Neuralrohrdefekten. Frauen mit einem BMI >30kg/m2 sollten bereits 4 Wochen vor Konzeption bis zur 12. Schwangerschaftswoche 400μg Folsäure täglich einnehmen. Bei Frauen mit T2D oder einem BMI ≥30kg/m2 kann eine Gabe von 5mg Folsäure bis zur 12. Schwangerschaftswoche in Betracht gezogen werden.10 Vitamin A sollte aufgrund des teratogenen Risikos bevorzugt als Beta-Carotin mit einer maximalen Tagesdosis von 5000IE zugeführt werden.10,11
Tab. 1: Der Gewichtsverlauf sollte regelmäßig dokumentiert werden, um eine übermäßige Gewichtszunahme und postpartale Gewichtsretention zu vermeiden
Zusätzlich zu den empfohlenen Blutgruppen- und Rhesusfaktorbestimmungen sowie serologischen Infektionstests werden folgende Laboruntersuchungen empfohlen.
Empfohlene Laboruntersuchungen
-
Blutbild, CRP
-
Nieren-, Leberwerte
-
Glukose, HbA1c
-
TSH (präkonzeptionell bzw. während der Schwangerschaft wie im österreichischen Eltern-Kind-Pass vorgesehen, Cave: Trimester-spezifische TSH-Grenzwerte)
-
Eisenstatus, Folsäure, Vitamin B12
-
Magnesium, Kalzium, Phosphat, PTH, Vitamin D
-
Protein, Albumin
-
Gerinnung inklusive Prothrombinzeit, internationales normalisiertes Verhältnis (INR)
-
Harnbefund (Spontanharn) inkl. Albumin-Kreatinin-Ratio oder Protein-Kreatinin-Ratio
Während der Schwangerschaft sollte ein Screening auf GDM, hypertensive Schwangerschaftserkrankungen, Präeklampsie und ein erhöhtes Thromboserisiko erfolgen. Bei Adipositas sollte ein GDM-Screening bereits im 1. Trimenon, z.B. durch Bestimmung der Nüchternglukose, einer Spontanglukose, eines HbA1c und/oder eines OGTT, erfolgen. Bei unauffälligen Werten muss der OGTT zwischen der 24. und 28. SSW wiederholt werden.3
Hypertensive Schwangerschaftserkrankungen sind die Hauptursache für maternale und fetale Morbidität und Mortalität.12 Blutdruckwerte ≥140/90mmHg sind behandlungsbedürftig,12 wobei bei >160/110mmHg eine schwere Hypertonie besteht, welche eine sofortige Behandlung erfordert. Eine optimale Blutdruckeinstellung ist obligat, um das Risiko für Komplikationen wie z.B. Präeklampsie/Eklampsie und intrazerebrale Blutungen zu verringern. Im 1. Trimenon ist die Durchführung eines Präeklampsie-Screenings empfohlen. Bei deutlich erhöhtem Präeklampsierisiko bei einem BMI >30kg/m2 bzw. bei BMI >35kg/m2 sollte die Einnahme von 100–150mg Acetylsalicylsäure täglich von der 12. bis zur 36. Schwangerschaftswoche evaluiert werden.12–14
Adipositas erhöht das Risiko für venöse Thromboembolien (VTE), weshalb eine Thromboseprophylaxe bei schwangeren Frauen mit Adipositas individuell evaluiert werden sollte.15
Nach der Schwangerschaft
Frauen sollten Unterstützung erhalten, um nach Möglichkeit innerhalb des 1. Jahres das präkonzeptionelle Gewicht wieder zu erreichen.6 Stillen sollte gefördert werden, da es zahlreiche Vorteile für Mutter und Kind bietet und zudem mit einem günstigen postpartalen Gewichtsverlauf assoziiert ist.16 Aufgrund eines erhöhten Risikos für Mangelerscheinungen werden regelmäßige Laborkontrollen und Multivitaminpräparate empfohlen. Eine internistische Nachsorge sollte 12 Wochen postpartal und weiters je nach Risiko erfolgen.
Sonderfall: Schwangerschaft nach bariatrischer Chirurgie
Frauen nach bariatrischer Operation sollten vor, während und nach der Schwangerschaft engmaschig in einem spezialisierten Zentrum mit ausreichend Erfahrung betreut werden. Vor dem bariatrischen Eingriff sollten Frauen über die postoperativ steigende Fertilität, geeignete Kontrazeptionsmethoden sowie das Prozedere bei Schwangerschaftswunsch aufgeklärt werden. Es wird empfohlen, dass zwischen Operation und Konzeption mindestens 12 Monate vergehen, um ein stabiles Gewicht zu erreichen.17
Eine diätologische Beratung sollte bereits präkonzeptionell und während der Schwangerschaft in jedem Trimester erfolgen.10 Es sollte eine Supplementierung in Form eines (bevorzugt pränatalen) Multivitaminpräparats, von B12-Injektionen, oralen Kalziumpräparaten und gegebenenfalls Vitamin D und Eisen erfolgen.18 Laborkontrollen sollten vor Konzeption, alle 3 Monate während der Schwangerschaft sowie in der postpartalen Nachsorge erfolgen und die Supplemente sollten angepasst werden.10 Insbesondere nach Magenbypass sollte die Laboruntersuchung um Vitamin A, E, Zink, Kupfer und Selen ergänzt werden.10
Praxistipp
Eine Betreuung sollte bei Kinderwunsch bereits präkonzeptionell beginnen und während der Schwangerschaft sowie postpartal fortgeführt werden.Trotz eines insgesamt verbesserten maternalen und fetalen Outcomes nach bariatrischer Chirurgie muss ein potenziell erhöhtes Risiko für beispielsweise chirurgische Komplikationen oder Mangelerscheinungen berücksichtigt werden.19 Insbesondere nach stärker malabsorptiven Verfahren kann das Risiko für intrauterine Wachstumsrestriktion erhöht sein.18 Ein über die routinemäßigen Ultraschalluntersuchungen hinausgehendes Monitoring des fetalen Wachstums sollte wie von gynäkologischer Seite empfohlen durchgeführt werden.20
Zum GDM-Screening sollte nach bariatrischer Operation aufgrund der anatomischen Veränderungen mit schnellerer Magenentleerung, der schlechten Verträglichkeit, dem Risiko einer reaktiven Hypoglykämie und der Schwierigkeit bei der Interpretation der Ergebnisse anstelle eines OGTT ein 1-wöchiges Blutzuckerprofil mit Messung der Nüchtern- und postprandialen Glukosewerte durchgeführt werden.21
Literatur:
1 Schummers L et al.: Risk of adverse pregnancy outcomes by prepregnancy body mass index: a population-based study to inform prepregnancy weight loss counseling. Obstet Gynecol 2015; 125(1): 133-43 2 Tita AT et al.: Treatment for Mild Chronic Hypertension during Pregnancy. N Engl J Med 2022; 386(19): 1781-92 3 Kautzky-Willer A et al.: [Gestational diabetes mellitus (Update 2023)]. Wien Klin Wochenschr 2023; 135(Suppl 1): 115-28 4 Kautzky-Willer A, Winhofer Y, Weitgasser R, Lechleitner M, Harreiter J. [Clinical practice recommendations for diabetes in pregnancy (Update 2023)]. Wien Klin Wochenschr 2023; 135(Suppl 1): 129-36 5 Teede HJ et al.: Recommendations from the 2023 international evidence-based guideline for the assessment and management of polycystic ovary syndrome. Eur J Endocrinol 2023; 189(2): G43-g64 6 Institute of M, National Research Council Committee to Reexamine IOMPWG. The National Academies Collection: Reports funded by National Institutes of Health. In: Rasmussen KM, Yaktine AL, editors. Weight Gain During Pregnancy: Reexamining the Guidelines. Washington (DC): National Academies Press (US) Copyright © 2009, National Academy of Sciences; 2009 7 Berti C et al.: Micronutrients in pregnancy: current knowledge and unresolved questions. Clin Nutr 2011; 30(6): 689-701 8 Krzizek EC et al.: Prevalence of micronutrient deficiency in patients with morbid obesity before bariatric surgery. ObesSurg 2018; 28(3): 643-8 9 Institute of Medicine SfaCAG. Nutrition during pregnancy and lactation: an implementation guide. Washington, National Academy Press. 1992 10 O'Kane M et al.: British Obesity and Metabolic Surgery Society Guidelines on perioperative and postoperative biochemical monitoring and micronutrient replacement for patients undergoing bariatric surgery-2020 update. Obes Rev 2020; 21(11): e13087 11 National Collaborating Centre for Ws, Children‘s H. National Institute for Health and Clinical Excellence: Guidance. Antenatal Care: Routine Care for the Healthy Pregnant Woman. London: RCOG Press © 2008, National Collaborating Centre for Women’s and Children’s Health; 2008 12 Mancia G et al.: 2023 ESH Guidelines for the management of arterial hypertension The Task Force for the management of arterial hypertension of the European Society of Hypertension: Endorsed by the International Society of Hypertension (ISH) and the European Renal Association (ERA). J Hypertens 2023; 41(12): 1874-2071 13 Magee LA et al.: The 2021 International Society for the Study of Hypertension in Pregnancy classification, diagnosis & management recommendations for international practice. Pregnancy Hypertens 2022; 27: 148-69 14 Rolnik DL et al.: Aspirin versus Placebo in Pregnancies at High Risk for Preterm Preeclampsia. N Engl J Med 2017; 377(7): 613-22 15 Christina Hart RB et al.: [Prevention of Venous Thromboembolism during Pregnancy and the Puerperium with a Special Focus on Women with Hereditary Thrombophilia or Prior VTE – Position Paper of the Working Group in Women’s Health of the Society of Thrombosis and Haemostasis (GTH). Hämostaseologie 2020; doi: 10.1055/a-132-0750. ]. Available from: https://gth-online.org/wp-content/uploads/2020/12/GTH-Working-Group-VTE-Prophylaxe-Schwangerschaft-Linnemann_2020_12_08-final.pdf 16 Jiang M et al.: Association between breastfeeding duration and postpartum weight retention of lactating mothers: A meta-analysis of cohort studies. Clin Nutr 2018; 37(4): 1224-31 17 Mechanick JI et al.: Clinical Practice Guidelines for the Perioperative Nutrition, Metabolic, and Nonsurgical Support of Patients Undergoing Bariatric Procedures - 2019 Update: Cosponsored by American Association of Clinical Endocrinologists/American College of Endocrinology, The Obesity Society, American Society for Metabolic and Bariatric Surgery, Obesity Medicine Association, and American Society of Anesthesiologists. Obesity (Silver Spring, Md) 2020; 28(4): O1-O58 18 Busetto L et al.: Practical Recommendations of the Obesity Management Task Force of the European Association for the Study of Obesity for the Post-Bariatric Surgery Medical Management. Obesity Facts 2017; 10(6): 597-632 19 Guelinckx I et al.: Reproductive outcome after bariatric surgery: a critical review. Hum Reprod Update 2009; 15(2): 189-201 20 ACOG practice bulletin no. 105: bariatric surgery and pregnancy. Obstet Gynecol 2009; 113(6): 1405-13 21 Harreiter J et al. Management of Pregnant Women after Bariatric Surgery. J Obes 2018; 2018: 4587064
Das könnte Sie auch interessieren:
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...
Notfall Diabetische Ketoazidose: Leitliniengerechtes Handeln kann Leben retten
Akute Stoffwechselentgleisungen können lebensbedrohlich sein und erfordern eine rasche und leitliniengerechte Diagnostik und Therapie. Pathogenese, Klinik, typische Befunde und die ...
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...