Differenzialdiagnosen der Erschöpfungserkrankungen
Autor:
Dr. Patrick Swoboda
Facharzt für Psychiatrie und psychotherapeutische Medizin
Therapiezentrum Borschkegasse, Wien
E-Mail: ordination.dr.swoboda@gmail.com
Erschöpfung, Erschöpfbarkeit und Müdigkeit sind Symptome, die keiner bestimmten Erkrankung eindeutig zuordenbar sind. Zusätzlich macht die umgangssprachliche Verwendung der Begriffe diese im Anamnesegespräch schwer abgrenzbar. Die Diagnosestellung kann daher herausfordernd sein und umfasst nicht nur psychiatrische, sondern auch somatische Differenzialdiagnosen.
Keypoints
-
Aktuell sind drei Krankheitsbilder mit Erschöpfung im öffentlichen Fokus: Burnout, PostCovid und „chronic fatigue syndrome“/myalgische Enzephalomyelitis.
-
Als Differenzialdiagnosen bei Erschöpfungszuständen kommen jedoch diverse weitere Krankheiten infrage.
-
Bei der Anamnese muss daher eine Begriffsklärung mit den Patient:innen erfolgen.
-
Eine somatische Abklärung kann dann eine Vielzahl von Diagnosen ausschließen.
An einer genauen Begriffsklärung im Rahmen des Anamnesegesprächs mit Patient:innen führt kein Weg vorbei. Grob unterteilt kann Müdigkeit als psychisches Phänomen und Erschöpfung als Folge körperlicher Anstrengung gesehen werden.
Im folgenden Artikel werden drei aktuelle, klinisch relevante Krankheitsbilder abgebildet, um anschließend eine Möglichkeit zur Unterscheidung aufzuzeigen. In den darauffolgenden beiden Abschnitten soll die Perspektive wieder erweitert werden, um einige psychiatrische Krankheitsbilder zu beleuchten und einen Überblick über somatische Erkrankungen zu geben, die als Differenzialdiagnosen infrage kommen.
Burnout
Die Erkrankung Burnout findet sich in keinem der großen Diagnosemanuale. In der ICD-10 findet sich unter dem Code „Z73.0 Ausgebranntsein“ zumindest die Möglichkeit einer Zusatzcodierung, die jedoch keinem definierten Krankheitsbild entspricht. In der ICD-11 findet sich das Burnout unter dem Code QD85, konzeptualisiert als ein Syndrom aus nicht erfolgreich bewältigtem chronischem Stress am Arbeitsplatz. Als solches ist es jedoch keine „medical condition“, sondern ein „occupational phenomenon“ und findet sich in der dritten Unterkategorie:
-
24 Factors influencing health status or contact with health services
-
Factors influencing health status
-
Problems associated with employment or unemployment
Im DSM5 fehlt die Diagnose vollständig, was jedoch aufgrund von folgenden drei Punkten auch nachvollziehbar erscheint: Es findet sich keine einheitliche Definition, es fehlen eindeutige biologische Marker und es mangelt an einer ausreichenden Trennschärfe als Abgrenzung zu anderen Störungsbildern.
Was ist das Burnout also? Freudenberger beschrieb 1974 die Entwicklung eines Burnout-Syndroms in 12 Phasen, womit er den Fokus auf den prozesshaften Charakter richtete.
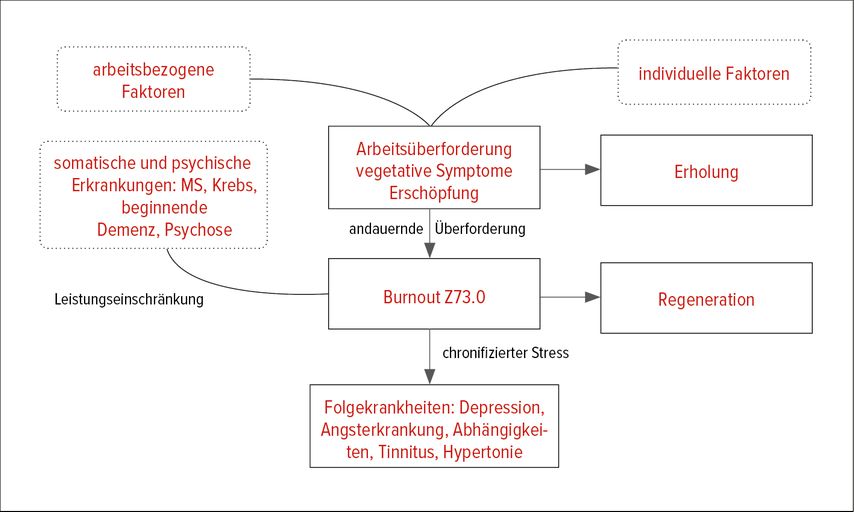
Dieser Idee folgend zeichnete auch Berger 2012 für die DGPPN ein Modell, in dem Burnout nicht als Endpunkt einer Entwicklung, sondern selbst wieder als Risikofaktor für die Entwicklung von Folgeerkrankungen gesehen wird. Diese umfassen mit Depressionen und Angststörungen sowohl psychiatrische Störungsbilder als auch somatische Erkrankungen, wie Tinnitus und Hypertonie (Abb. 1).
Long Covid, Post Covid
Bereits im Oktober 2021 veröffentlichte die Weltgesundheitsorganisation (WHO) eine Definition für Post-Covid-19. Diese umfasst folgende Punkte:
-
eine bestätigte oder zumindest wahrscheinliche SARS-Cov-19-Infektion
-
das Auftreten von Symptomen drei Monate nach der initialen Krankheitsphase für mindestens zwei Monate
-
das Fehlen einer alternativen Diagnose als Erklärung
-
typische Symptome: Erschöpfung, Kurzatmigkeit, kognitive Defizite
-
Die Symptome persistierten nach der initialen Erkrankung bzw. traten neu auf.
-
Die Symptome fluktieren oder bilden sich zurück.
Zwar konnten Risikofaktoren während der initialen Krankheitsphase für das spätere Auftreten identifiziert werden, aber die aufgelisteten Kriterien zeigen bereits einen Umstand sehr deutlich: Einen strengen Kritierienkatalog stellen sie nicht dar. Diese Schwäche der Definition erschwert, neben dem Fehlen eindeutiger Biomarker und der Notwendigkeit, die verschiedenen Varianten des Virus, die im Verlauf eine unterschiedliche Symptomvarianz und -häufigkeit zeigten, die klinische Anwendbarkeit.
Wesentlich zu berücksichtigen ist jedoch ein weiterer Aspekt: Es besteht ein großes Interesse unterschiedlicher involvierter Parteien – von Betroffenenverbänden über Versicherungsträger und Rehaanbieter – ihre Anliegen repräsentiert zu sehen. Unabhängig von diesen Einschränkungen kann eine Codierung in der ICD-10 unter U09 sowie in der ICD-11 unter RA02 erfolgen.
„Chronic fatigue syndrome“ bzw. myalgische Enzephalomyelitis
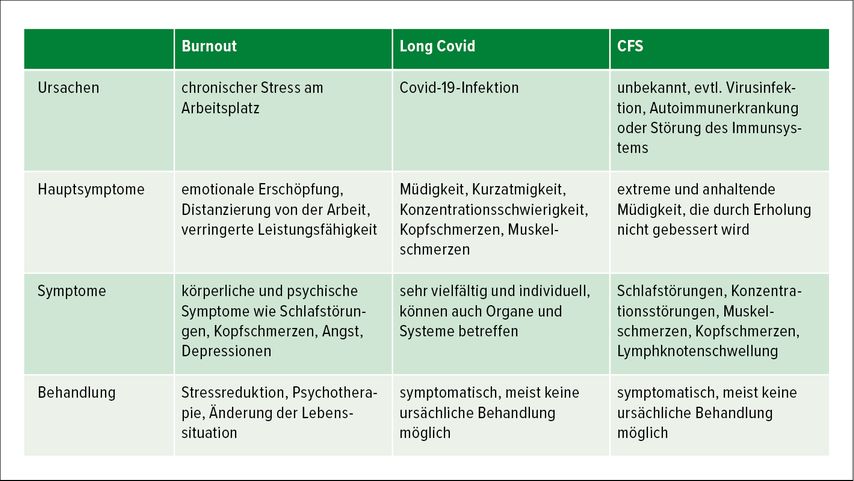
Seit 1934 wird der Terminus myalgische Enzephalomyelitis (ME) verwendet und seit 1969 wird das Krankheitsbild von der WHO als neurologische Erkrankung eingestuft. Der Name „chronic fatigue syndrome“ (CFS) wird seit 1988 verwendet. In der ICD-10 findet sich der Diagnoseschlüssel unter G93.3. Aber auch wenn eine Codierung in der ICD damit möglich ist, herrscht dennoch keine Einigkeit, welche Diagnosekriterien gewählt werden sollen. So zeigen sich deutliche Unterschiede in der Schwerpunktsetzung in den kanadischen Diagnosekriterien nach Carruthers 2011 und den Diagnosekriterien des Institute of Medicine von Clayton 2015. Einigkeit besteht jedoch bei der Bewertung und Beschreibung der Erschöpfung. Diese sei von unverhältnismäßiger Schwere und bessere sich nicht in einer angemessenen Erholungsphase. Damit verbunden, kommt es auch zu weiterer Symptomverschlechterung nach Anstrengung, der „post-exertional malaise“ (PEM). Abbildung 2 zeigt eine Gegenüberstellung der drei vorgestellten Krankheitsbilder.
Psychiatrische Krankheitsbilder
Erschöpfung und Ermüdbarkeit zählen zu den häufigsten Symptomen bei psychischen Erkrankungen. In einem großen Teil der Fälle kommt eine affektive Störung wie eine Depression als psychiatrische Ursache in Betracht. Aber auch Belastungsstörungen sowie Angst- und Panikstörungen können in vielen Fällen grundlegend sein. Im Rahmen der Entwicklung demenzieller Prozesse kann eine ungewöhnliche Müdigkeit oder rasche Erschöpfbarkeit ein frühes Symptom darstellen. Ebenso sollte die Möglichkeit eines Substanzmissbrauchs in der Anamnese ausgeschlossen werden. In diesem Zusammenhang sei auch an das amotivationale Syndrom erinnert, wenn dieses auch schlecht definiert ist.
Somatische Differenzialdiagnosen
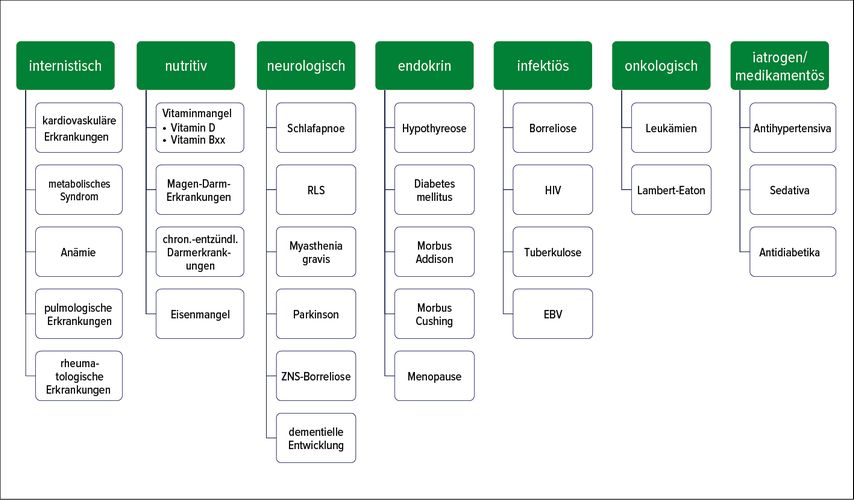
Eine differenzialdiagnostische Übersicht über Erkrankungen, die die Symptome Müdigkeit und Ermüdbarkeit haben, kann ohne Berücksichtigung somatischer Diagnosen nicht vollständig sein (Abb. 3). In der Reihenfolge der diagnostischen Überlegung sollten sie als Erstes diskutiert werden. Betrachtet man, welche Diagnosen dabei infrage kommen, ist diese Reihung auch logisch nachvollziehbar. Neurologisch wurde bereits die Differenzialdiagnose CFS/ME diskutiert. Diese stellt jedoch bei Weitem nicht die einzige neurologische Erkrankung dar, in deren klinischem Erscheinungsbild Ermüdbarkeit und Erschöpfung einen wesentlichen Anteil haben. Durch eine Störung der Schlafqualität und die damit reduzierte Erholung sind als Beispiele in jedem Fall auch eine Schlafapnoe oder ein Restless-Legs-Syndrom zu nennen. Aber auch Erkrankungen des ZNS, wie beispielsweise Parkinson oder auch Myasthenia gravis, können in Einzelfällen differenzialdiagnostisch relevant sein.
Im Bereich der Infektionen ist an Borreliose zu denken, die hier auch den Bogen zu weiteren Infektionserkrankungen spannt. Typischerweise kommt es beispielsweise im Verlauf von HIV-Infektionen zu einer Reduktion der Leistungsfähigkeit, wenn diese auch selten das Leitsymptom zur Diagnosefindung darstellt. Genauso kann es im Rahmen von pulmologischen Erkrankungen – von COPD über Asthma zu TBC – zum Auftreten von Erschöpfung kommen. Bedeutend häufiger tritt Erschöpfung im Rahmen anderer internistischer Krankheitsbilder auf. Hier seien nur kurz kardiovaskuläre Erkrankungen ebenso wie metabolische Störungen als Beispiele genannt.
Eine häufige und oftmals sowohl leicht diagnostizierbare als auch leicht behandelbare Ursache kann Nährstoffmangel – Vitamin B, Folsäure, aber auch Eisen – sein. Insbesondere beim Vorliegen einer chronisch-entzündlichen Darmerkrankung ist diese Differenzialdiagnose es wert, verfolgt zu werden. Ähnliches gilt auch bei einem noch undiagnostizierten Diabetes mellitus oder bei Schilddrüsenerkrankungen, beispielhaft für endokrinologische Krankheitsbilder.
Schwere unspezifische Erschöpfung und Müdigkeit können jedoch auch Teil einer B-Symptomatik im Rahmen einer onkologischen Erkrankung sein und die Möglichkeit einer medikamentösen Nebenwirkung sollte ebenfalls stets in Betracht gezogen werden.
Conclusio
Die vorliegende Arbeit stellt einen Überblick dar, der als Einstieg in das Thema gesehen werden darf. Wesentlich ist es daher, beim Vorliegen von Erschöpfbarkeit, Erschöpfung oder Ermüdung in der Anamnese der Patient:innen den diagnostischen Blick offen zu halten und von einer voreiligen Zuordnung zu einer Diagnose Abstand zu nehmen. Sonst besteht das Risiko, eine möglicherweise leicht behandelbare Ursache zu übersehen.
Literatur:
beim Verfasser
Das könnte Sie auch interessieren:
Neues und Unpubliziertes aus der psychiatrischen Forschung und Therapie
Von 7. bis 8. November 2024 fand die 26. Jahrestagung der Österreichischen Gesellschaft für Neuropsychopharmakologie und Biologische Psychiatrie (ÖGPB) in Wien statt. Im Festsaal der ...
«Wir versuchen, gegenüber den Kindern ehrlich, aber auch sehr behutsam mit der Wahrheit zu sein»
Die Psychiaterin Roksolana Jurtschischin arbeitet im St.-Nikolaus- Kinderspital in Lwiw. Seit dem Kriegsausbruch behandelt sie mit ihren Kollegen täglich im Akkord traumatisierte Kinder ...
Entwicklungen und Trends in der Behandlung der Insomnie
Schlafstörungen betreffen einen großen Teil der Bevölkerung. Die Therapie hat sich im Laufe der Zeit grundlegend gewandelt. Heute stehen neben der kognitiven Verhaltenstherapie für ...