Die Behandlung des akuten Gichtanfalls
Autor: Dr. med. Andreas Krebs
Facharzt für Rheumatologie FMH
Gruppenpraxis Dr. Krebs/Dr. Thiel
Kalchengasse 7
8302 Kloten
E-Mail: dr.andreas.krebs@bluewin.ch
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die akute Gichtarthritis ist die häufigste klinische Manifestation der Hyperurikämie. Je höher der Serumspiegel der Harnsäure, desto wahrscheinlicher wird sie früher oder später symptomatisch.
Keypoints
-
Diagnostik: Goldstandard ist der Kristallnachweis, typische Klinik hilfreich, hochauflösender Ultraschall und in Spezialfällen DECT.
-
Anfallstherapie: NSAR, Steroide (intraartikulär/per os)
-
Nicht medikamentöse Massnahmen und kardiovaskuläres Risiko beachten
-
Basistherapie der 1. Wahl: Allopurinol, «start low, go slow»
-
Harnsäure-Zielwert: <6–5 mg/dl
-
Alternativen: Febuxostat, Urikosurika
Die Inzidenz der Hyperurikämie und damit auch der Gicht steigt weltweit an. Ursachen sind unter anderem veränderte Ernährungsgewohnheiten und die steigende Lebenserwartung. In der Regel liegt einer Hyperurikämie eine verminderte Harnsäureausscheidung zugrunde, beispielsweise durch eine eingeschränkte Nierenfunktion oder Medikamente wie Diuretika, Salicylate (niedrig dosierte ASS), Levodopa, Ciclosporin etc. Gleichzeitig kann eine erhöhte Zufuhr an Harnsäure zur Entstehung einer Hyperurikämie beitragen. Die Hyperurikämie führt nicht nur zu Uratablagerungen in Gelenken, gelenknahen Strukturen (Sehnen, Bursae) und seltener auch inneren Organen, sondern erhöht auch das kardiovaskuläre Risiko, verschlechtert wahrscheinlich die Nierenfunktion und erhöht möglicherweise den Blutdruck.
Als Hyperurikämie wird in den meisten Labors ein Wert >7mg/dl definiert. Das Löslichkeitsprodukt liegt aber bei 6mg/dl; bei Werten darüber beginnt die Harnsäure auszufallen. Daher gilt bei der harnsäuresenkenden Basisbehandlung ein Zielwert <6mg/dl.
Diagnostik
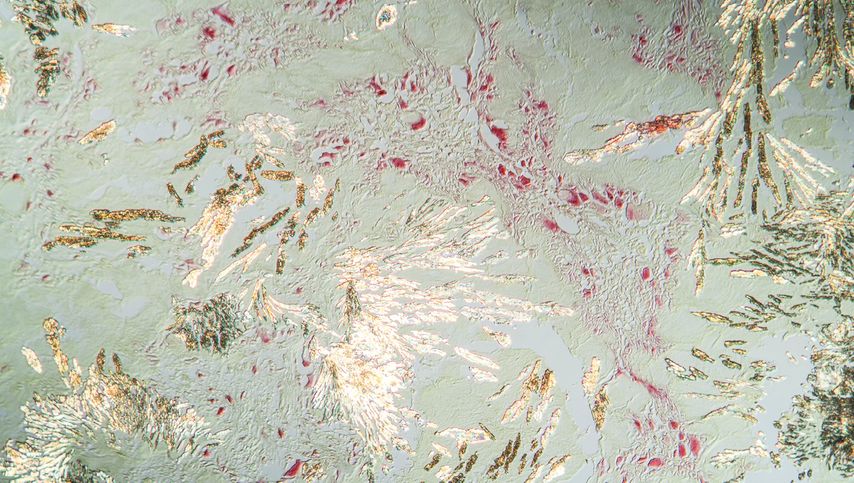
Eine typische Anamnese und ein klassischer klinischer Befund machen die Diagnose «Gicht» zwar wahrscheinlich, zweifelsfrei diagnostizieren lässt sie sich aber erst durch den Nachweis von Harnsäurekristallen (Abb. 1) im Gelenkpunktat oder der Bildgebung. Gelegentlich kann dies an Punktionsschwierigkeiten oder der manchmal ungenügenden Sensitivität der kommerziellen Labors scheitern.
Sehr hilfreich, weil sehr spezifisch, ist der sonografische Nachweis von Harnsäureablagerungen. Dieser erfordert aber die entsprechende Erfahrung und eine hochauflösende Ultraschallsonde. In unklaren Situationen kann das Dual-Energy-CT (DECT) Klärung bringen, das eine hohe Spezifität für den Nachweis von Harnsäuredepots hat.
Bei beiden Untersuchungsmethoden ist aber eine gewisse Menge an Uratablagerungen für den Nachweis nötig, weshalb sie gerade im Frühstadium der Krankheit negativ sein können. Eine alleinige Untersuchung mittels Ultraschall und DECT kann deshalb eine Gicht nie ausschliessen. Auch konventionelle Röntgenbilder zeigen erst bei länger dauernder Erkrankung typische Veränderungen.
Die Bestimmung der Serumharnsäure hilft im akuten Anfall oft wenig, da sie dann nicht selten sogar niedriger sein kann als ausserhalb eines Anfalls. Erhöhte Entzündungszeichen (BSR und CRP) sowie eine Leukozytose passen gut zu einer akuten Gichtentzündung, sind aber nicht spezifisch dafür.
Differenzialdiagnostisch müssen je nach betroffenem Gelenk und weiteren Symptomen insbesondere ein Infekt (septische Arthritis) oder eine Chondrokalzinose (Pseudogicht) in Betracht gezogen werden.
Therapie
Behandlung des akuten Gichtschubes
Als nicht medikamentöse Massnahme empfiehlt sich die lokale Kälteapplikation. Am effizientesten ist die möglichst rasche Behandlung mit adäquat dosierten, potenten, nichtsteroidalen Antirheumatika über drei bis fünf Tage – falls keine Kontraindikationen (Niereninsuffizienz, Antikoagulation, gastrointestinale Probleme) bestehen.
Sofern keine Kontraindikationen und kein Verdacht auf eine Infektion vorliegen, können Steroide systemisch oder – besser – intraartikulär (bzw. peritendinös oder intrabursal) eingesetzt werden. Eine Alternative ist Colchicin (1mg sofort und nochmals 0,5mg nach einigen Stunden; ab dem zweiten Tag 2x0,5mg – cave: Niereninsuffizienz!).
Zu einer sehr effektiven Entzündungshemmung führen Interleukin-1-Antagonisten (z.B. Anakinra, Canakinumab), die spezifisch in den kristallinduzierten Entzündungsprozess eingreifen. Diese Medikamente sind aber Spezialfällen vorbehalten (hohe Kosten).
Prophylaxe weiterer Gichtschübe
Die rigide purinarme Diät wird nicht mehr empfohlen. Bei allen übergewichtigen Gichtpatienten ist eine Reduktionsdiät sinnvoller. Grundsätzlich sollen weniger tierische Proteine aus Fleisch und dafür mehr Milchproteine eingenommen werden. Ungünstig ist eine hohe Fruktosezufuhr (Fruchtsäure, Süssgetränke). Bei Alkohol ist wegen des hohen Purinanteils vor allem Bier (auch alkoholfreies) zu meiden. Zu beachten ist schliesslich auch, dass gewisse Medikamente den Harnsäurespiegel erhöhen (z.B. Diuretika).
Bei mehr als einem Gichtanfall, bei tophöser Gicht oder bereits bestehender Gelenkdestruktion und beim Vorliegen einer Niereninsuffizienz ist die Indikation zur dauerhaften Harnsäuresenkung mit einer medikamentösen Basistherapie gegeben. Das Therapieziel besteht in einer Senkung der Serumharnsäure unter 6mg/dl (bei tophöser Gicht unter 5mg/dl). Klinisch ist es das Ziel, erneute akute Gichtentzündungen weitgehend zu verhindern, bestehende Tophi aufzulösen und die Nierenfunktion zu verbessern, falls sie durch die Hyperurikämie beeinträchtigt ist.
Allerdings sollte man eine harnsäuresenkende Basistherapie nicht während eines akuten Gichtanfalls einleiten. Da zudem in den ersten Wochen der Behandlung das Risiko für einen erneuten Gichtschub erhöht ist, ist es ratsam, dem Patienten eine entsprechende Therapiereserve zu verschreiben oder eine medikamentöse Prophylaxe (mit NSAR, Steroiden oder Colchicin) in Betracht zu ziehen. Auch bei korrekter Medikamenteneinnahme kann es mehrere Monate dauern, bis keine Gichtschübe mehr auftreten. Darüber müssen die Patienten informiert werden, damit keine Missverständnisse bezüglich der Behandlung entstehen.
Primär werden Urikostatika, also Xanthinoxidasehemmer, eingesetzt: Allopurinol oder Febuxostat. Die Dosierung beginnt einschleichend (bei normaler Nierenfunktion: 100mg Allopurinol oder 40mg Febuxostat pro Tag) mit langsamer Dosissteigerung alle vier Wochen bis zur erwünschten Senkung des Harnsäurespiegels (Allopurinol üblicherweise 300–600mg, Febuxostat 80–120mg). Bei Niereninsuffizienz müssen die Startdosis von Allopurinol und die Schritte der Dosiserhöhung angepasst werden.
Literatur:
1 FitzGerald JD et al.: 2020 American College of Rheumatology guideline for the management of gout. Arthritis Care Res 2020; 72: 744-60
Das könnte Sie auch interessieren:
Update smarter medicine
Die internationale Kampagne startete in der Schweiz vor rund 12 Jahren mit der ersten Top-5-Liste. Wie ist der Stand heute, mit welchen Herausforderungen ist der eigens gegründete Verein ...
Wandel im Denken: smarter medicine – Floskel oder sinnvolle Notwendigkeit?
Das Bewusstsein, dass viel Medizin nicht immer auch zu einer besseren Gesundheit führt, sondern – im Gegenteil – dem Patienten auch schaden kann, hat durch die «Smarter medicine»- ...
Smarter medicine – ein Beitrag zum ökologischen Wandel in der Medizin
Expert:innen des Universitätsspitals Genf (HUG) stellten am Frühjahrskongress der SGAIM die Projekte «Choosing greenly» und «smarter medicine soins intensifs» vor, die seit einigen ...