Spannende Fälle
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Neben ihren Forschungsergebnissen stellten Schweizer Nephrologinnen und Nephrologen am Jahreskongress 2024 in Basel auch einige spannende und lehrreiche Fälle vor. Wir präsentieren Ihnen hier eine Auswahl davon.
Mimikry und Geheimnis – subakutes Nierenversagen bei einem Mann mit Lymphadenopathie
Fallbericht: Ein 69-jähriger Mann stellte sich zunächst mit Müdigkeit, Unwohlsein und Kurzatmigkeit sowie einem Gewichtsverlust von 5kg innerhalb weniger Wochen vor. Es wurden eine moderate Anämie und ein erhöhtes Kreatinin (260μmol/l) festgestellt. Die CT ergab eine beidseitige hiläre Lymphadenopathie. Die anschliessende Lungenuntersuchung umfasste eine Bronchiallavage und eine Feinnadelbiopsie der Lymphknoten, die die Verdachtsdiagnose einer Sarkoidose weder bestätigen noch ausschliessen konnten. Die Nierenfunktionsstörung wurde zu diesem Zeitpunkt nicht weiterverfolgt.
In den folgenden Wochen und nach einer kurzen Hospitalisation wegen einer Pneumonie verschlechterte sich die Nierenfunktion und der Patient entwickelte eine Arthritis in den Sprunggelenken. Weitere Untersuchungen ergaben erhöhte IgG4-Werte sowie eine deutliche Hypokomplementämie. Die Nierenbiopsie ergab eine tubulointerstitielle Nephritis mit Sklerose und Infiltration von Entzündungszellen, bestehend aus Lymphozyten und zahlreichen IgG4-positiven Plasmazellen, mit einem erhöhten Verhältnis von IgG4-positiven zu IgG-positiven Plasmazellen. Daraufhin wurde die Diagnose einer IgG4-assoziierten Erkrankung gestellt und eine hoch dosierte Glukokortikoidbehandlung eingeleitet. Bei der Nachuntersuchung 4 Wochen nach Beginn der Behandlung hatte sich die Nierenfunktion verbessert.
Hintergrund: Die IgG4-assoziierte Erkrankung ist eine multisystemische lymphoplasmatische, fibroinflammatorische Erkrankung, zu deren histologischen Merkmalen dichte lymphoplasmozytäre Infiltrate, die reich an IgG4-positiven Plasmazellen sind, und eine Fibrose gehören, die häufig ein storiformes (geflechtartiges) Muster aufweist. Die renalen Manifestationen umfassen eine tubulointerstitielle Nephritis, eine obstruktive Uropathie infolge einer retroperitonealen Fibrose und eine membranöse Nephropathie.
Lernpunkte: Dieser Fall beleuchtet eine seltene, aber behandelbare Ursache für eine tubulointerstitielle Nephritis mit Nierenversagen. Eine frühzeitige Biopsie bei ungeklärtem Nierenversagen ist unerlässlich, um die Diagnosestellung und rechtzeitige Behandlungsentscheidungen zu ermöglichen.
Literatur:
Schünemann M, Traub S: Mimicry and mystery – subacute kidney failure in a man with lymphadenopathy. Swiss Med Wkly 2024; 154 (Suppl 284): 42S
Zoo im Bauch – eine pelzige Ursache für eine Peritonitis unter Peritonealdialyse
Fallbericht:Ein 47-jähriger Mann mit automatischer Peritonealdialyse (APD) stellte sich mit einer ersten Episode von Bauchschmerzen und trübem Dialysat vor. Die Analyse des Dialysats ergab eine Leukozytenzahl von 11,5G/l, was den klinischen Verdacht auf eine Peritonitis unter Peritonealdialyse (PD) bestätigte. Es wurden Kulturen aus dem Dialysat entnommen, und der Patient erhielt eine empirische Behandlung mit Cefazolin und Amikacin intraperitoneal. Es trat rasch eine klinische Besserung ein. In den Kulturen wurden schliesslich Neisseria zoodegmatis nachgewiesen, gramnegative Bakterien, die im Speichel von Hunden und Katzen vorkommen. Eine ausführliche Anamnese ergab, dass der Patient vor Kurzem zwei Kätzchen für seine Kinder erworben hatte, und dass er einige Tage vor dem Auftreten der Symptome Bissspuren am Dialyseschlauch gesehen hatte. Nach Rücksprache mit den Infektiologen wurde die Antibiotikatherapie auf Ceftriaxon intraperitoneal umgestellt. Das Antibiogramm zeigte eine niedrige minimale Hemmkonzentration für Ceftriaxon, sodass von einer Empfindlichkeit ausgegangen wurde. Die Therapie wurde zwei Wochen lang fortgesetzt. Die Leukozytenzahl im Dialysat normalisierte sich bis zum fünften Tag der Behandlung, und der Patient vertrug die Therapie gut.
Hintergrund: Die Peritonitis unter PD ist eine wichtige Komplikation bei dieser Behandlung und trägt zur Sterblichkeit der Patienten und zum Versagen der PD bei. Die häufigsten Erreger sind grampositive Erreger, die durch Kontamination aufgrund unzureichender Sterilisationstechnik oder durch Austrittsstellen- und Tunnelinfektionen des PD-Katheters in die Peritonealhöhle gelangen. Infektionen durch gramnegative Erreger oder Pilze sind weniger häufig.
Lernpunkte: Haustiere sind eine seltene Quelle für eine Peritonitis unter PD. Der Nachweis von atypischen gramnegativen Erregern rechtfertigt eine genauere Untersuchung der PD-Umgebung. Die Aufklärung der Patienten über die richtige Hygiene und das Fernhalten von Haustieren von Dialysegeräten ist wichtig, um eine tierbedingte Peritonitis unter Peritonealdialyse zu verhindern.
Literatur:
Traub S, Burgener-Gasser AV, Dickenmann M: Zoo in the belly – a furry cause of peritoneal dialysis (PD) peritonitis. Swiss Med Wkly 2024; 154 (Suppl 284): 51S
Der Preis der Schönheit
Fallbericht: Eine 36-jährige Frau stellte sich mit einem nephrotischen Syndrom (Serumalbumin 21g/l, Proteinurie 6,5g/d, Hyperlipidämie, periphere Ödeme seit 6 Wochen), erhaltener Nierenfunktion und unauffälligem Urinsediment vor. Es gab keine Anzeichen, Symptome oder eine Serologie, die mit einem systemischen Lupus erythematodes vereinbar gewesen wären. Ein Drogenkonsum in der Vorgeschichte wurde verneint. Die Biopsie ergab eine membranöse Nephropathie (MN) mit diffuser PLA2R-Positivität in der Immunhistochemie (IHC), aber nicht in der Immunfluoreszenz und keine Hinweise auf eine sekundäre MN. PLA2R-Antikörper (ELISA und Immunfluorenszenz) und THSD7-Antikörper waren und blieben negativ. Die Patientin wurde antikoaguliert und mit Tacrolimus behandelt und war vier Monate später in vollständiger Remission. Ein erweitertes Screening ergab keine Hinweise auf einen malignen Prozess.
Drei Monate nach dem Absetzen von Tacrolimus erlitt die Patientin einen Rückfall (Serumalbumin 12g/l, Proteinurie >7g/d). Die IHC der ursprünglichen Biopsie zeigte eine IgG1-Dominanz mit negativem IgG4. Aufgrund der IgG1-Dominanz wurde die Biopsie auf NELL1 gefärbt, was einen positiven Befund ergab. Der ursprüngliche Befund einer PLA2R-Positivität in der IHC wurde als falsch positiv angesehen. In Anbetracht der NELL1-Positivität wurde die Patientin erneut befragt und berichtete schliesslich, dass sie zum Zeitpunkt der ersten Episode und des Rezidivs eine importierte, nicht reglementierte Hautcreme gegen Akne verwendet hatte. Tacrolimus und die Antikoagulation wurden wieder gestoppt. Die Bestimmung von Quecksilber in Urin und Blut ergab erhöhte Werte. Extrarenale Manifestationen einer Quecksilbervergiftung lagen nicht vor. Gemäss einer toxikologischen Beratung wurde keine Chelattherapie durchgeführt. Die Quecksilberwerte und die Proteinurie (0,8g/d) gingen in der Folge allmählich zurück. Die Analyse der Creme ergab einen Quecksilberanteil von 35%.
Hintergrund: Das NELL1-Antigen ist nach PLA2R das zweithäufigste Antigen bei membranöser Nephropathie (MN) und wird bei primärer MN identifiziert, steht aber auch in Zusammenhang mit malignen Erkrankungen und Medikamenten und insbesondere mit quecksilberhaltigen traditionellen oder aufhellenden Hautcremes. In diesen Fällen ist IgG1 der dominierende IgG-Subtyp.
Lernpunkte:Dieser Fall unterstreicht 1.)die Bedeutung der Bestimmung des IgG-Subtyps und des Antigens und 2.) die Erwägung einer Quecksilberexposition bei PLA2R/THSD7A-negativen Fällen, die wahrscheinlich unerkannt bleibt und zu wenig berichtet wird.
Literatur:
Gaspert A, Wiech T, Zahorecz M, Venzin R, Georgalis A: The price of beauty. Swiss Med Wkly 2024; 154 (Suppl 284): 49S
Primärer Aldosteronismus, der durch eine Schwangerschaft entlarvt wird
Fallbericht: Eine 46-jährige Frau suchte in der 8. Schwangerschaftswoche (SSW) einer IVF-Schwangerschaft unter Behandlung mit Östrogenen, Steroiden und LMW-Heparin wegen eines zu hohen Blutdrucks (138/94mmHg) das nephrologische Ambulatorium auf. Die geburtshilfliche Anamnese umfasste einen Spontanabort, drei gescheiterte Embryotransfers und mehrere hormonelle Stimulationen. Bei der Patientin waren eine Hashimoto-Krankheit, Brustkrebs und eine Hypertonie bekannt, die zwei Jahre vor der aktuellen Schwangerschaft diagnostiziert worden war.
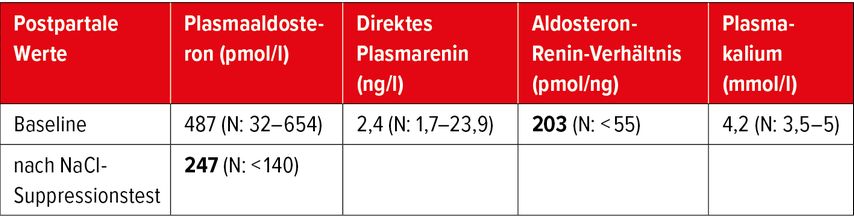
In der 10. SSW stieg der Blutdruck auf 180/115mmHg. Nierenparenchym-/Gefässerkrankungen wurden ausgeschlossen. Unter Therapie mit Labetalol normalisierte sich der Blutdruck und blieb während der gesamten Schwangerschaft im Normbereich. Die Laboruntersuchungen zeigten eine normale Nierenfunktion, ein normales Kalium und eine leichte metabolische Azidose. Bei 386/7 SSW wurde die Frau mittels Kaiserschnitts von einem 3350g schweren Knaben entbunden. Wegen einer postpartalen Hypertonie wurde ein Screening auf primären Aldosteronismus (PA), einschliesslich eines Kochsalzsuppressionstests im Liegen gemäss Standardprotokoll des nephrologischen Ambulatoriums und nach einer medikamentösen Entwöhnungsphase (>2 Wochen) durchgeführt. Die in Tabelle 1 aufgeführten Ergebnisse bestätigten die Diagnose eines PA. In der MRT wurden keine Anomalien der Nebenniere festgestellt. Aldosteron und direktes Renin wurden mittels Chemilumineszenz-Immunoassay-Technologie (DiaSorin®) bestimmt.
Hintergrund: Der primäre Aldosteronismus ist eine neuroendokrine Störung und eine der häufigsten Ursachen für eine sekundäre Hypertonie. Der PA kann Auswirkungen auf Schwangerschaften mit Hypertonie haben und seine Häufigkeit wird aufgrund der ungewöhnlichen Erscheinungsform unterschätzt. In der Schwangerschaft kann die Diagnose eines PA aufgrund der Aktivierung des Renin-Angiotensin-Systems und des Fehlens einer Hypokaliämie, aufgrund der physiologischen schwangerschaftsbedingten metabolischen Azidose und der antimineralkortikoiden Wirkung von Progesteron, schwierig sein.
Lernpunkte: Bei hypertensiven Erkrankungen in der Schwangerschaft, insbesondere vor der 20. SSW, sollten sekundäre Hypertonieformen ausgeschlossen werden. Auch wenn keine Hypokaliämie und keine metabolische Alkalose vorliegen, sollte ein primärer Aldosteronismus ausgeschlossen werden. Da die diagnostischen Kriterien für einen PA in der Schwangerschaft nicht gut definiert sind und die Diagnose keinen Einfluss auf die Behandlung der Hypertonie in der Schwangerschaft hat, sollten die Screening-Tests nach der Geburt durchgeführt werden.
Literatur:
Cozzo D, Vogt B, Forni Ogna V, Ferrier-Guerra C: Primary aldosteronism unmasked by pregnancy: a case report and literature review. Swiss Med Wkly 2024; 154 (Suppl 284): 44S◾17
Quelle:
Jahreskongress der Schweizerischen Gesellschaft für Nephrologie (SGN-SSN), 5. und 6. Dezember 2024, Basel
Das könnte Sie auch interessieren:
Einblicke in die aktuelle Forschung
Schweizer Nephrologinnen und Nephrologen gaben an ihrem Jahreskongress 2024 in Basel spannende Einblicke in ihre aktuelle Forschung. Wir stellen Ihnen hier einige dieser Arbeiten vor.
Lupusnephritis: frühzeitig erkennen – richtig behandeln
Die Lupusnephritis ist eine der wichtigsten Organmanifestationen des systemischen Lupus erythematodes, da sie entscheidend zur Morbidität und Mortalität der Erkrankung beiträgt. Die ...
CKD-Leitlinien 2024 der KDIGO
Mit den CKD-Leitlinien 2024 hat die KDIGO eine eindrucksvolle und sehr gut organisierte Sammlung von Empfehlungen und praktischen Handlungsanweisungen aufgrund der bestmöglichen Evidenz ...