Verbesserung der Ästhetik ohne onkologische Kompromisse
Autor:
Prof. Dr. med. Michael Knauer, PhD1,2
1 Facharzt für Allgemein- und Viszeralchirurgie, speziell Chirurgische Senologie
Brustzentrum Stephanshorn
2 Generalsekretär Schweizer Gesellschaft für Senologie SGS
Tumor- und BrustZentrum Ostschweiz
E-Mail: michael.knauer@tbz-ost.ch
In der Brustchirurgie existiert eine Vielzahl an unterschiedlich komplexen onkoplastischen Operationstechniken mit verschiedenen Klassifikationen. Die kritische Selektion der Patient:innen und die Aufklärung über mehr oder weniger radikale Alternativen sind genauso wichtig wie die optimale Planung des entsprechenden Eingriffs.
Das Ausmass der operativen Therapie beim Mammakarzinom hängt von verschiedenen Faktoren ab.
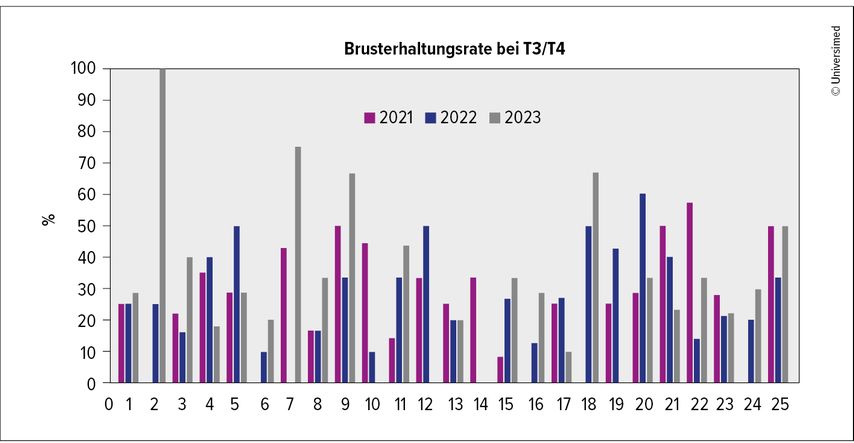
Zuerst natürlich vom TNM-Stadium – bei grösseren Tumoren ist ein grösseres Resektionsausmass notwendig. So zeigt sich in allen Schweizer Brustzentren, die nach Q-Label zertifiziert sind, eine Mastektomierate von 18%–31% für die Jahre 2021–2023. Während bei T1-Karzinomen bis 20mm schweizweit bei 80% eine brusterhaltende Operation durchgeführt wird, sinken diese Zahlen bei T2-Karzinomen auf 64% respektive 28% bei T3/4-Karzinomen. Abbildung 1 zeigt die grosse Variabilität in den zertifizierten Schweizer Brustzentren bei T3/4-Karzinomen – ausserhalb dieser Zentren dürften diese Zahlen vermutlich noch geringer sein.
Abb. 1: Raten an brusterhaltenden Operationen bei lokal fortgeschrittenem Mammakarzinom (T3/4) in den 25 nach Q-Label zertifizierten Schweizer Brustzentren 2021–2023
Der zweite wichtige Faktor ist der tumorbiologische Subtyp. Bei HER2-positivem und tripelnegativem Mammakarzinom ist eine neoadjuvante Chemo- und Anti-HER2-Therapie bereits ab einer Tumorgrösse von 15–20mm der bevorzugte Standard, was das Ausmass der Resektion später aufgrund der hohen Ansprechraten und hohen Raten der pathologischen Komplettremission deutlich reduzieren kann. Bei den Luminal-A/B-Karzinomen und beim duktalen Carcinoma in situ (DCIS) ändert sich das Resektionsausmass durch eine neoadjuvante Therapie deutlich weniger.
Der dritte wesentliche Faktor ist der Wunsch der Patient:innen: Möchten sie die Brustgrösse möglichst behalten oder lieber die Brust verkleinern? Soll die Brustform beibehalten oder verändert werden?
In der Brustkrebschirurgie sehen wir in den letzten Jahren immer weiter divergierende Trends. Einerseits werden durch niederschwellige genetische Testung und eine eindrückliche Verbesserung der plastisch-rekonstruktiven Techniken immer mehr Mastektomien durchgeführt – andererseits diagnostizieren wir zumindest in den Kantonen mit Mammografie-Screening immer kleinere Tumoren, was neben dem vermehrten Einsatz von neoadjuvanten Therapien die Mastektomieraten verringert.
Dies allein führt vielleicht nicht zu einem deutlich verlängerten Überleben, aber auch die Verbesserung der Brusterhaltungsraten sind aus Sicht der meisten Expert:innen ein absolut relevanter Endpunkt in der Diskussion um die Sinnhaftigkeit der Mammografie-Screeningprogramme. Die onkoplastischen brusterhaltenden Operationstechniken können hier die ästhetischen Ergebnisse noch signifikant verbessern – ohne onkologische Kompromisse.
Bei der onkoplastischen Chirurgie werden zum Zeitpunkt der onkologischen Tumorresektion Techniken aus der plastischen Chirurgie adaptiert. Diese beinhalten eine ästhetisch günstige Platzierung der Inzisionen, adäquate Weichteildeckung der Volumendefekte, die Auswahl der optimalen Rekonstruktionstechnik unter Berücksichtigung der geplanten Radiotherapie sowie eine oft notwendige kontralaterale Symmetrisierungsoperation.
Die Einteilung der onkoplastischen Chirurgie erfolgt im Alltag zumeist nach einer der drei folgenden Klassifikationen:
-
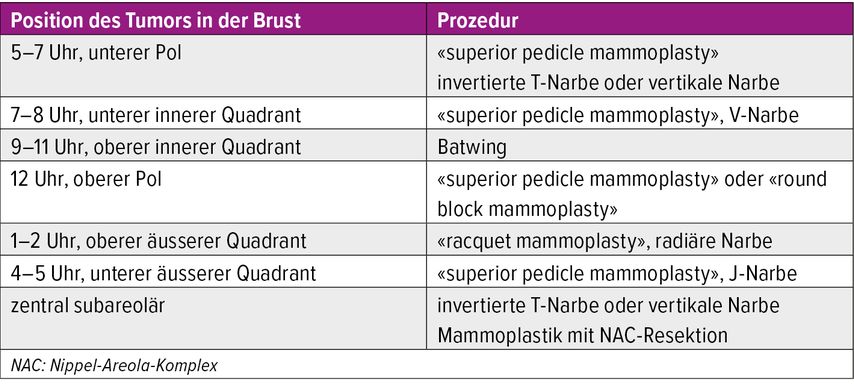
Clough et al. (2010): Je nach Resektionsvolumen werden Operationen nach Level I (Resektionsausmass <20%) und Level II (Resektionsausmass >20%) unterschieden. Je nach Quadrant der Tumorlokalisation werden verschiedene Techniken empfohlen (Tab. 1).2
-
Hoffmann/Wallwiener (2009): Sechs verschiedene Stufen der onkoplastischen Chirurgie werden je nach Komplexität unterschieden in zwölf Hauptkategorien, 13 Subkategorien und 39 Sub-Subkategorien.
-
American Society of Breast Surgeons (2019): Neben Level I (<20% Resektion des Parenchyms) und Level II (20–50% Resektion des Parenchyms) wird auch die Indikation für Volumenersatz (>50% Resektion) unterschieden.
Tab. 1: Verschiedene onkoplastische Techniken je nach Quadrant der Tumorlokalisation (modifiziert nach Clough KB et al.)2
Planung onkoplastischer Operationen
Dem präoperativen Management kommt bei der onkoplastischen Chirurgie ein besonderer Stellenwert zu. Eine präoperative Fotodokumentation empfiehlt sich genauso wie die eigenhändige Anzeichnung der Schnittführung an der stehenden Person. Ausserdem sollten auch die Tumorlokalisation bzw. das Resektionsausmass z.B. mittels Sonografie eingezeichnet werden. Bei der Aufklärung muss gerade in Grenzfällen der Tumor-Brustgrössen-Relation die Alternative einer Mastektomie mit Sofortrekonstruktion als zweite vielleicht nicht gleichwertige Option ebenso besprochen werden wie das etwas erhöhte Komplikationsrisiko für Wundheilungsstörungen oder Infektionen.
Neben der sorgfältigen Patient:innenselektion bezüglich Komorbiditäten und Risikofaktoren wie Adipositas, Rauchen, Diabetes und Alter müssen auch die Erwartungen und Wünsche der Patient:innen professionell diskutiert werden. Insbesondere die häufige Notwendigkeit von kontralateralen Korrekturoperationen an der gesunden Brust stellt für viele Menschen einen Hinderungsgrund für onkoplastische Eingriffe von Level II mit Reduktionsplastiken dar, sodass schlussendlich sehr oft die kleinstmögliche Operation gewählt wird.
Es existiert eine Vielzahl an verschiedenen individuellen onkoplastischen Techniken, die z.T. mit phantasievollen Namen versehen sind wie Donut, Batwing und Hemicrescent. Eine detaillierte Beschreibung dieser Techniken kann in diesem Rahmen nicht erfolgen und sollte für den klinischen Einsatz aus Originalartikeln und den entsprechenden Standardwerken gewonnen werden, wie unter anderem:
-
Klimberg VS et al.: Oncoplastic breast surgery techniques for the general surgeon
-
Kronowitz SJ et al.: Oncoplastic and reconstructive management of the breast – third edition
-
Fitzal F et al.: Oncoplastic breast surgery – a guide to clinical practice
-
Matrai Z et al.: Principles and practice of oncoplastic breast surgery
Neben den einfacheren und komplexeren Level-I-Operationen inklusive dermoglandulärer Rotationstechniken, die wegen Hautresektion und Neupositionierung des Nippel-Areola-Komplexes zur Vermeidung von Deformitäten etwas mehr Erfahrung und Training benötigen, kommen häufig auch tumoradaptierte Reduktionsplastiken zum Einsatz. Dabei werden existierende Techniken der Mammareduktionsplastik angepasst, um grosse Volumenresektionen zu ermöglichen – sei es aus Gründen der Tumorausdehnung oder bei Wunsch der Patient:innen nach einer Brustreduktion oder -straffung.
Letztlich kommen zunehmend auch verschiedene lokale Perforator-Lappenplastiken zum partiellen Volumenersatz zur Anwendung wie LICAP, MICAP, AICAP etc. Dabei werden verschiedene laterale und kaudale Interkostalgefässe zur Stielung von Lappenplastiken verwendet, die z.B. bei einer Quadrantektomie grössere Anteile des resezierten Gewebes quasi als Extremform einer brusterhaltenden Operation ersetzen. Auch für das Erlernen dieser Techniken existieren entsprechende Lehrbücher, Operationskurse und Fellowships. Ganz nach dem Motto «Don’t try this at home» sollten all diese onkoplastischen brusterhaltenden Operationstechniken von entsprechend erfahrenen Operateur:innen durchgeführt und auch unterrichtet werden.
Fazit
Zusammenfassend gesagt existiert eine Vielzahl an unterschiedlich komplexen onkoplastischen Operationstechniken mit verschiedenen Klassifikationen. Die kritische Selektion der Patient:innen und die Aufklärung über mehr oder weniger radikale Alternativen sind genauso wichtig wie die optimale Planung des entsprechenden Eingriffs. Das generelle Ziel sollte nicht sein, möglichst viel Gewebe zu resezieren, um zum Beispiel weitere Resektionsränder oder eine angeblich höhere onkologische Sicherheit zu erzielen, sondern eigentlich umgekehrt mit dem geringsten Aufwand und Komplikationsrisiko den Wünschen und Erwartungen der individuellen Patient:innen gerecht zu werden.
Dies beinhaltet insbesondere auch den Einsatz von neoadjuvanten Systemtherapien und die Verringerung des Resektionsausmasses zum Beispiel mithilfe intraoperativer Sonografie und pathologischer Schnittrandbeurteilung, wenn die zeitlichen und personellen Ressourcen dies erlauben.
Literatur:
1 Swiss Breast Center DataBase SBCDB Benchmarking – Online-Bericht Adjumed 2 Clough KB et al.: Improving breast cancer surgery: a classification and quadrant per quadrant atlas for oncoplastic surgery. Ann Surg Oncol 2010; 17(5): 1375-91 3 Hoffmann J et al.: Classifying breast cancer surgery: a novel, complexity-based system for oncological, oncoplastic and reconstructive procedures, and proof of principle by analysis of 1225 operations in 1166 patients. BMC Cancer 2009; 9: 108 4 Chatterjee A et al.: A Consensus Definition and Classification System of Oncoplastic Surgery Developed by the American Society of Breast Surgeons. Ann Surg Oncol 2019; 26(11): 3436-44
Das könnte Sie auch interessieren:
«Fire Drill» im Kreisssaal
Ein sorgfältig durchgeführter «Fire Drill» kann Leben retten und stellt sicher, dass alle Beteiligten auf den Ernstfall vorbereitet sind. Die Einführung eines «Fire Drill» im Kreisssaal ...
Neue Erkenntnisse zur Kolporrhaphie
Die Kolporrhaphie ist eines der etabliertesten chirurgischen Verfahren in der Beckenbodenchirurgie, welches vorrangig zur Behandlung von Beckenorganprolaps (BOP) eingesetzt wird. Die ...
Die Kunst ärztlicher Kommunikation bei Breaking Bad News
Worte haben entscheidende Wirkungen. In Gesprächen mit Patient:innen und Angehörigen gibt es meist eine hohe Erwartungshaltung gegenüber der Ärztin, dem Arzt. Vor allem die Übermittlung ...