Wann ist eine Lebertransplantation beim cholangiozellulären Karzinom indiziert?
Autorin:
Univ.-Prof. Dr. Gabriela Berlakovich
Klinische Abteilung für Transplantation
Medizinische Universität Wien
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Das cholangiozelluläre Karzinom verläuft zunächst asymptomatisch oder ohne spezifische Symptome, sodass die Diagnose meist in einem Spätstadium erfolgt, das nur noch palliativ behandelt werden kann. Die Frühformen sind auch kurativ behandelbar. Die Therapie der Wahl ist die Resektion, bei selektionierten Patient*innen vereinzelt auch die Lebertransplantation.
Keypoints
-
Eine Indikation für eine Lebertransplantation besteht jedenfalls beiPatient*innen mit einem sehr frühen intrahepatischen CCA (singulärer Tumor ≤2cm) in zirrhotischer Leber (primär sklerosierende Cholangitis).
-
Weiters bei hochselektionierten Patient*innen mit einem perihilären singulären Tumor ≤3cm, wenn diese innerhalb spezieller Protokolle mit neoadjuvanter Chemoradiatio behandelt werden.
-
Und letztlich könnten Patient*innen mit einem fortgeschrittenen intrahepatischen CCA Transplant-Kandidat*innen werden, wenn diese eine stabile Erkrankung nach neoadjuvanter Therapie zeigen.
-
Insgesamt ist die Anzahl an Patient*innen mit cholangiozellulärem Karzinom, welche die Selektionskriterien für eine Lebertransplantation erfüllen, sehr gering.
Allgemeines
Epidemiologie
Das Vorkommen des cholangiozellulären Karzinoms (CCA) ist weltweit recht unterschiedlich. So ist die jährliche Mortalität, standardisiert nach Alter, mit <2 Todesfällen pro 100000 Einwohner in Südamerika sehr niedrig und mit >4 Todesfällen pro 100000 Einwohner in Südostasien sehr hoch. Nordamerika und Europa zeigen eine mittlere Mortalität.
Therapie
Die Behandlung der 1. Wahl ist die Chirurgie und der wichtigste Prädiktor für das Überleben ist eine komplette Resektion mit tumorfreien Resektionsrändern (R0) und ausreichendem verbleibendem Lebergewebe. Dieses Ziel kann nur in 60–80% erreicht werden und die Rezidivrate beträgt mehr als 50%. Trotz großer Fortschritte in chirurgischer Technik und perioperativem Management bleibt die chirurgische Behandlung des CCA sehr komplex und technisch herausfordernd, assoziiert mit einer signifikanten Morbidität und Mortalität und hohen Raten an R1-Resektionen.
Die postoperative 90-Tage-Mortalität beträgt in erfahrenen europäischen Zentren bis zu 10% und bei nahezu der Hälfte der Patient*innen ist die Todesursache ein postoperatives Leberversagen. Besonders enttäuschend ist der Umstand, dass die Langzeitüberlebensrate nach radikaler Resektion mit 20–40% nach 5 Jahren trotzdem sehr niedrig ist.
Die Chirurgie ist eine potenziell kurative Behandlungsoption für das CCA. Aber bei mehr als 70% der Patient*innen erfolgt die Diagnose erst in einem späten Stadium, da spezifische Symptome fehlen. Wenn in diesen Fällen eine Resektion nicht möglich ist, bleibt nur eine palliative Behandlung.
Die Rolle der Lebertransplantation in der Behandlung des CCA
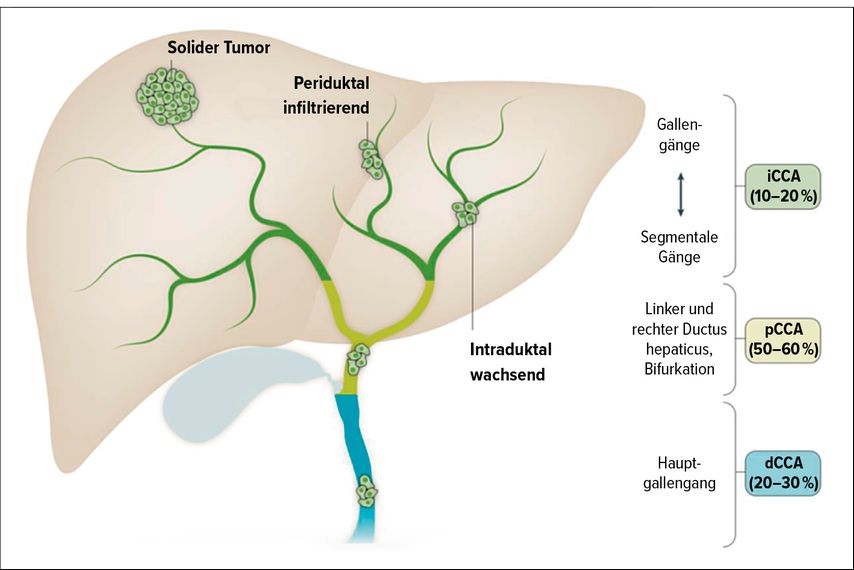
Auf Basis der anatomischen Lokalisation wird das cholangiozelluläre Karzinom als intrahepatisch, perihilär oder distal klassifiziert (Abb. 1). Bei der intrahepatischen Form liegt der Tumor peripher der 2. Ordnung der Gallengänge, während die perihiläre Form den linken und/oder rechten Hepatikus und/oder die Gallengang-Bifurkation betrifft. Das distale CCA involviert den Hauptgallengang.
Abb. 1: Anhand der Lokalisation wird das cholangiozelluläre Karzinom (CCA) als intrahepatisch (iCCA), perihilär (pCCA) oder distal (dCCA) klassifiziert (modifiziert nach Banales JM et al. 2020)
Ist das CCA resektabel, ist für alle drei Subgruppen die Chirurgie die Therapie der Wahl. Wie bereits erwähnt: Die fehlende Möglichkeit, komplett negative Resektionsränder zu erzielen, bleibt eine Limitation.
Perihiläres cholangiozelluläres Karzinom
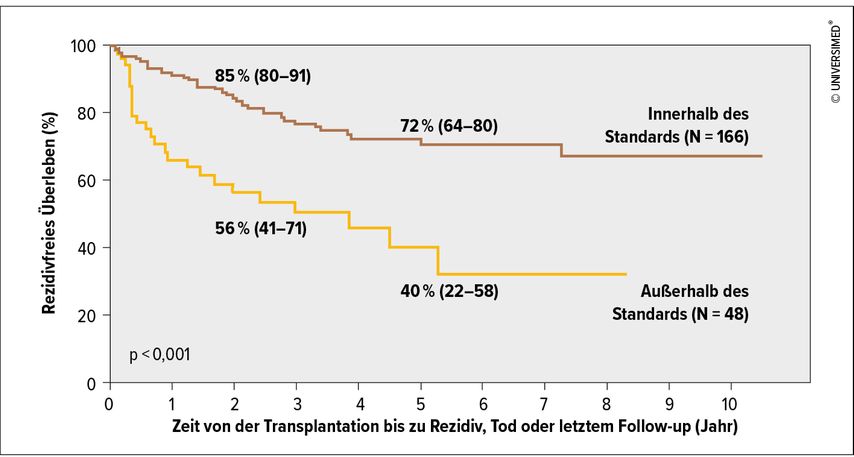
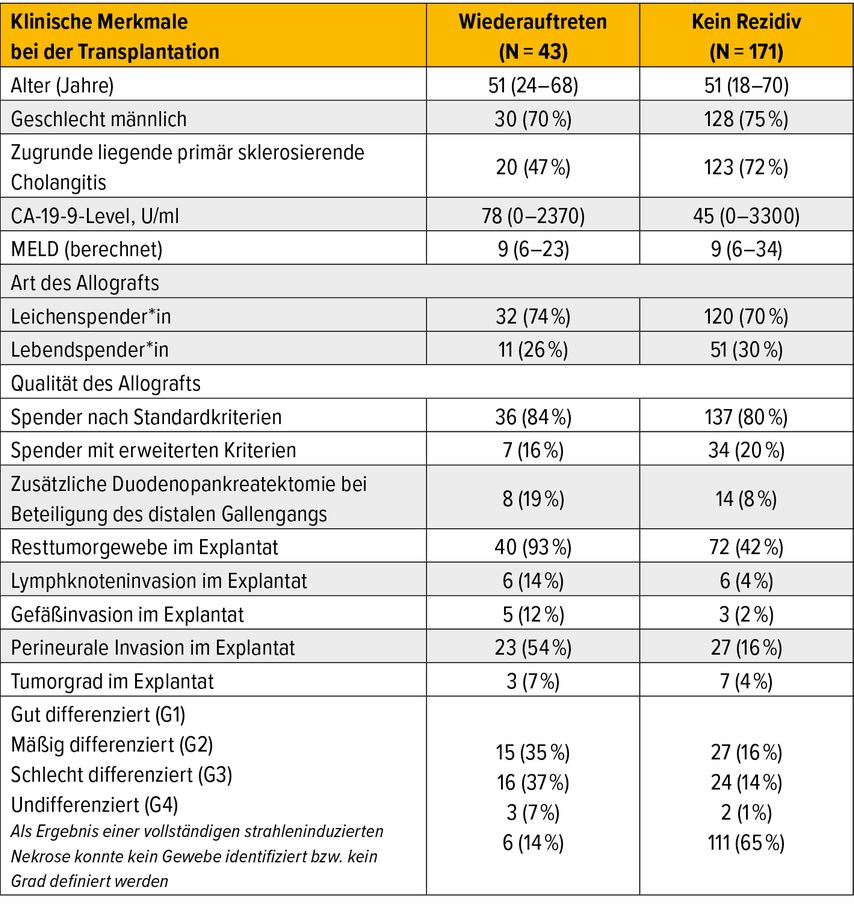
Für die Behandlung des perihilären CCA (pCCA) war die Lebertransplantation wegen der hohen Rezidivrate von ungefähr 50% ursprünglich kontraindiziert. In einer multizentrischen retrospektiven Studie wurden 216 Patient*innen mit einem Frühstadium eines nichtresektablen pCCA analysiert. Das Kollektiv wurde mit neoadjuvanter Chemoradiatio und anschließender Lebertransplantation behandelt. Bei jenen Patient*innen, die den definierten Standardkriterien entsprachen, zeigte sich eine Rate des rezidivfreien 5-Jahres-Überlebens von 72% (Abb.2). Die klinischen Charakteristika zum Zeitpunkt der Transplantation waren ein höherer Anteil von primär sklerosierender Cholangitis und geringer Nachweis von vitalem Tumor in der explantierten Leber, Lymphknotenmetastasen und perineuraler Invasion (Tab. 1).
Weiters wurden in einem multivariaten Modell mehrere Prädiktoren für eine Streichung von der Warteliste vor einer Lebertransplantation identifiziert: Tumordurchmesser >3cm, positive oder suspekte intraluminale Bürstenbiopsie, erhöhtes CA 19–9 von >500U/l und ein erhöhter MELD-Score von >20. Diese Drop-out-Rate betraf nahezu ein Drittel dieser ohnedies schon sehr selektionierten Patient*innen.
Unter jenen, die transplantiert wurden, betrug die Rezidivrate 20%. Das mediane Intervall bis zum Rezidiv betrug nahezu 2 Jahre und das Überleben nach Diagnose eines Rezidivs 7 Monate. Trotz Selektion und neoadjuvanter Chemotherapie zeigten 47% der explantierten Lebern eine R1-Resektion. Unabhängige Risikofaktoren für ein Rezidiv nach Lebertransplantation waren ein prätransplant erhöhtes CA 19–9 von >500U/L, eine (teilweise) Umscheidung der Portalvene und mit einer HR von 9,83 v. a. ein Resttumor in der explantierten Leber.
Intrahepatisches cholangiozelluläres Karzinom
Die Daten der Lebertransplantation für das intrahepatische CCA (iCCA) sind in noch größerem Ausmaß präliminär als die für das periphere CCA. Die Transplantation bleibt nicht resektablen Fällen vorbehalten und sollte nur nach strikten Protokollen innerhalb von Studien durchgeführt werden.
Die Lebertransplantation könnte von großer Bedeutung für Patient*innen mit kleinen Tumoren in Zirrhose sein. Die 5-Jahres-Überlebensrate bei kleinen, inzidentellen iCCA (<2 cm) war 65%.
In einer sehr kleinen Serie von nur 6 Patient*innen mit sehr großen, nichtresektablen iCCA wurde nach neoadjuvanter Chemotherapie und einer verlängerten Beobachtungsphase der Tumorstabilität eine Lebertransplantation durchgeführt. Diese Population zeigte eine 5-Jahres-Überlebensrate von 83%, allerdings mit einer Rezidivrate von 50%.
In einem aktuell publizierten Review wurden die Indikationen und Selektionskriterien für das iCCA aufgelistet, wobei ich mir hier einige persönliche Anmerkungen erlaube.
-
Alter <65 Jahre; Bemerkung: Alter per se ist keine Kontraindikation für eine Lebertransplantation, Selektionskriterien sind nur der Performance-Status und die Komorbiditäten.
-
Diagnose histologisch bestätigt
-
CA 19–9 ist nicht definiert; Bemerkung: Hier kann angeregt werden, einenCut-off von 500U/l zu wählen, wie erfür die Leberresektion eines iCCA oder Lebertransplantation eines pCCA definiert ist.
-
Keine Einschränkung bezüglich Leberfunktion
-
Makrovaskuläre Invasion ist eine klare Kontraindikation, eine vaskuläre Umscheidung ist zu diskutieren; Bemerkung: Diese Aussage würde ich rein für eine intrahepatische Umscheidung gelten lassen. Ein extrahepatisches Encasement ist eine Kontraindikation, da es nahezu unmöglich ist, einen tumorfreien Rand zu erzielen.
-
Lymphknotenbefall ist eine Kontraindikation.
-
Neoadjuvante Behandlung
-
Erweiterung des Organpools auf DCD („donation after cardiac death“) und Lebendspende; Bemerkung: DCD ist ohnedies in allen Indikationen ein Standardverfahren und hier keine Besonderheit. Ob für ein experimentelles Verfahren ein Lebendspende-Organ herangezogen werden soll, mit potenzieller Gefährdung eines gesunden Lebendspenders, ist vor allem eine ethische Frage.
Literatur:
• Banales JM et al.: Cholangiocarcinoma 2020: the next horizon in mechanisms and management. Nature Rev Gastroenterol Hepatol 2020; 17: 557-88 • Brindley PJ et al.: Cholangiocarcinoma. Nature Rev Dis Primers 2021; 7: (1): 65 • Mazzaferro V et al.: Liver resection and transplantation for intrahepatic cholangiocarcinoma. J Hepatol 2020; 72: 364-77 • Murad SD et al.: Efficacy of neoadjuvant chemoradiatio, followed by liver transplantation, for perihilar cholangiocarcinoma at 12 US centers. Gastroenterol 2012; 143: 88-98 • Murad SD et al.: Predictors of pretransplant dropout and posttransplant recurrence in patients with perihilar cholangiocarcinoma. Hepatology 2012; 56: 972-81 • Ziogas IA et al.: Liver transplantation for intrahepatic cholangiocarcinoma: a meta-analysis and meta-regression of survival rates. Transplantation 2021; 105: 2263-71
Das könnte Sie auch interessieren:
HBV-Reaktivierung unter Immunsuppression
Durch rezente Migrationsdynamiken befindet sich auch in Österreich die Prävalenz der Infektion mit dem Hepatitis-B-Virus (HBV) im Steigen. Besonders bei Patient:innen unter ...
OP-Freigabe bei Leberzirrhose
Patient:innen mit Leberzirrhose haben ein erhöhtes Risiko für Komplikationen und eine erhöhte Mortalität – daher muss eine detaillierte präoperative Evaluierung erfolgen. Es stehen ...
Top-Papers Hepatologie
Ganz im Sinne des Titels der Veranstaltung wurden auch beim diesjährigen Update Gastroenterologie-Stoffwechsel vom 14. bis 16. November 2024 in Innsbruck aktuelle Themen der ...