Ureterrekonstruktion – wann welche Technik?
Autoren:
OA Priv.-Doz. DDr. Maximilian Seles
Prim. Univ.-Prof. Dr. Sascha A. Ahyai
Universitätsklinik für Urologie
Medizinische Universität Graz
E-Mail: maximilian.seles@medunigraz.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Unkomplizierte Ureterengen können mittels vielfältiger Techniken abhängig von ihrer Lokalisation therapiert werden. Komplexe Ureterengen erfordern alternative Therapiekonzepte mit Einsatz von u.a. Mundschleimhaut, Appendix, Ileum oder die Autotransplantation der betroffenen Niere. Minimalinvasive Techniken konnten sich über die letzten zwei Jahrzehnte für alle Indikationen als Alternative zum offenen Zugang mit kürzerem Krankenhausaufenthalt und geringen postoperativen Schmerzen etablieren.
Keypoints
-
Die Rekonstruktionstechnik abhängig von Höhe, Länge und Ätiologie der Ureterläsion wählen.
-
Minimal invasive Techniken scheinen gleichwertig zu sein und verkürzen stationäre Aufenthalte und postoperative Schmerzen der Patient*innen.
-
Neue Techniken (wie die Seit-Seit-Anastomose) sowie neue Materialien (wie Mundschleimhaut) eröffnen neue Möglichkeiten, um die Versorgung zu verbessern und zu erleichtern.
-
Die Therapie komplexer Strikturen soll in Zentren bzw. durch erfahrene Urolog*innen erfolgen.
-
Eine ausreichende Mobilisation für eine spannungsfreie Anastomose vitalen urothelialen Gewebes sind aus klinischer Erfahrung essenziell für den Erfolg.
Am häufigsten ist der distale Ureter betroffen
Das Management von Ureterläsionen reicht von einfacheren Eingriffen wie der Ureterozystoneostomie über den Einsatz von Mundschleimhaut bis hin zum Ersatz des Ureters durch einen Teil des Darmes oder der Anlage eines Konduits oder der Autotransplantation. Die Wahl der richtigen Rekonstruktion hängt von mehreren Faktoren ab. Die meisten Ureterläsionen betreffen den distalen Ureter (90%), während der mittlere Ureter (7%) und der proximale Ureter (2%) seltener betroffen sind.1 Aber auch Karzinome des Ureters, zumeist Urothelkarzinom des distalen Ureters, können mittels Exzision und einer Rekonstruktion therapiert werden.
Iatrogene Ursachen sind vorherrschend
Aufgrund seiner Länge, seines anatomischen Nahverhältnisses zu mehreren Organen und Strukturen der Peritonealhöhle sowie des Retroperitonealraums ist der Ureter einer vergleichsweise erhöhten Gefahr einer unbeabsichtigten chirurgischen Verletzung ausgesetzt. Entsprechend sind 80% der Ureterläsionen iatrogen. Umgekehrt ist der Ureter durch seine Mobilität und Flexibilität relativ gut gegen vor allem stumpfe Traumata von außen geschützt.
Die Bestrahlung führt oftmals zu komplexen Situationen, die mit langstreckigen Strikturen, schlecht durchblutetem als auch brüchigem Gewebe und intraoperativ schlecht darzustellenden anatomischen Schichten einhergehen.
Verhindern statt rekonstruieren?! – Leider nicht so einfach…
Bei bereits präoperativ erwarteter komplexer Situation wird im klinischen Alltag oftmals eine Ureterschiene eingelegt. Leider führt diese Maßnahme wider Erwarten nicht zu einer Verringerung der Inzidenz von Ureterverletzungen.2 Jedoch wird durch diese Maßnahme signifikant häufiger die Läsion direkt erkannt, sodass umgehend und idealerweise intraoperativ mit einem/r Urolog*in Kontakt aufgenommen werden kann.
Bei intraoperativ erkannten Ureterverletzungen sollte die sofortige Rekonstruktion erfolgen.3 Sollte dies nicht möglich sein, kann eine andere Art der Harnableitung zur Überbrückung bis zur endgültigen Rekonstruktion gewählt werden. Wann diese Rekonstruktion in solchen Fällen erfolgen sollte, ist jedoch nicht endgültig geklärt. Traditionell und gewissenmaßen als Dogma in der Urologie haben sich Wartezeiten zwischen 6 Wochen und 6 Monaten in den Köpfen festgesetzt. Wir selbst bevorzugen ein 3-monatiges Zuwarten. Dem entgegen lassen sich Arbeiten stellen, die über gleichwertige Ergebnisse bei deutlich verkürzter bis hin zu unverzüglicher Rekonstruktion bei postoperativer Erkennung des Schadens berichten.4
Vor der geplanten Rekonstruktion ist die Erkennung der Höhe, Länge und Ausmaß der Ureterläsion/Striktur durch eine Ureterschiene häufig erschwert. Deswegen, und auch um OP-Zeiten zu verkürzen und OPs zu erleichtern (z.B. Verzicht auf intraoperative Ureteroskopie), empfehlen wir, v.a. bei komplexen Fällen, auf eine Nephrostomie zu wechseln. Eine Darstellung, egal ob einfach visuell, mit Kontrastmittel und Durchleuchtung, mit simplem Farbstoff oder mithilfe einer Fluoreszenzoptik, wird intraoperativ so deutlich erleichtert. Der Fluoreszenzfarbstoff kann, intravenös verabreicht, auch zur Beurteilung der Durchblutung des Ureters benutzt werden, um einer ischämisch bedingten Restenose der Anastomose bestmöglich vorzubeugen. Dies bietet sich v.a. mit Indigocyanin bei robotischen Rekonstruktionen an.
Richtige Einschätzung als erster Schritt der Rekonstruktion
Abb. 1: Sehr distale Ureterläsion rechts nach externer total laparoskopischer Hysterektomie, behandelt mit robotisch assistierter extravesikaler Seit-Seit-Anastomose in antirefluxiver Technik
Abb. 2: Komplexe proximale Ureterstriktur links nach Nierenteilresektion, wahrscheinlich durch Anschlingung des Ureters
Zur Therapieplanung ist eine Einschätzung der Situation anhand der drei folgenden Kriterien sinnvoll. Zur folgenden Einteilung herrscht jedoch international kein Konsensus.
Höhe der Läsion:
-
Distal: distal der Gefäßkreuzung bis zum Ureterostium (Abb. 1)
-
Mitte: Oberhalb der Gefäßkreuzung bis 5cm unterhalb des pyeloureteralen Übergangs
-
Proximal: 5 cm distal des pyeloureteralen Übergangs (Abb. 2)
Länge:
-
Kurzstreckig: <3cm
-
Langstreckig: > 3 cm
Ätiologie:
-
Bestrahlung vs. keine Bestrahlung
-
Intraureteral vs. extraureteral
Tendenziell sind proximale, lange und durch Bestrahlung bedingte Ureterläsionen als komplex anzusehen,sie erfordern idealerweise eine größere Expertise des Behandlungsteams.
Rekonstruktion erfolgt nach Höhe, Länge, Ausmaß und Ätiologie
Unabhängig von der vorhergehenden Operation kann als Therapieversuch bei kurzstreckigen Engen die Dilatation, die ureterorenoskopische Schlitzung oder bei Abriss ein Realignment versucht werden. All diese Verfahren sind mit geringerer Erfolgsrate vergesellschaftet, jedoch für den Einzelfall als Therapiealternative in Betracht zu ziehen.1 Das Realignment hat in Analogie zum Harnröhrenabriss den Vorteil, dass die Ureterstümpfe für die zukünftige Rekonstruktion im Verlauf bereits näher beieinander liegen. Grundsätzliche Prinzipien der Rekonstruktion des Ureters sind in Tabelle 1 aufgeführt. Naturgemäß können nicht immer alle Prinzipien bei jeder Technik angewandt werden.
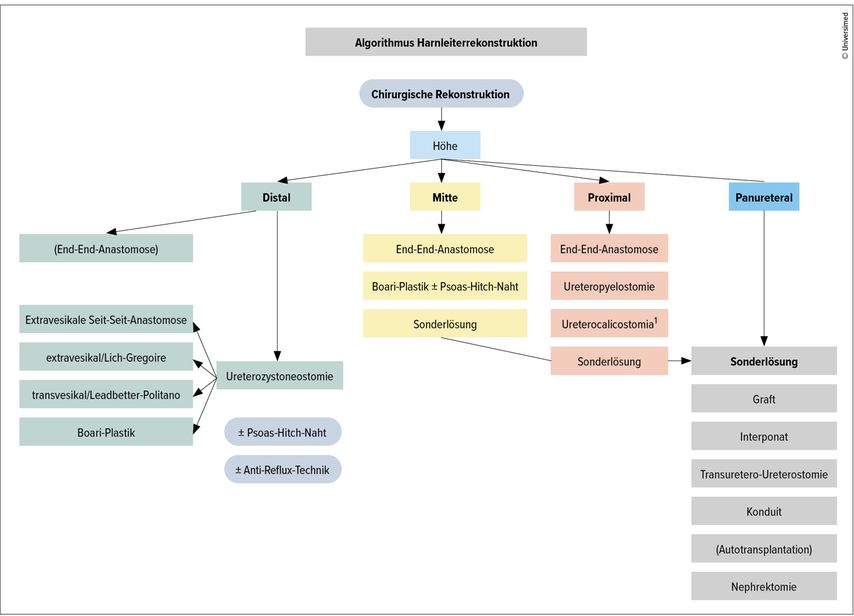
Das Herzstück dieses Artikels ist das Flowchart (Abb. 3), das helfen möchte, dieses komplexe Thema überschaubar zu präsentieren.
Abb. 3: Algorithmus zur Ureterrekonstruktion. Erklärung: Distal = distal der Gefäßkreuzung, Mitte = Gefäßkreuzung bis 5cm unterhalb des pyeloureteralen Übergangs, proximal = proximalen 5cm des Ureters
Rekonstruktion des distalen Ureters
Die Rekonstruktion des distalen Ureters stellt den häufigsten Eingriff für den/die Urolog*in dar. Am seltensten wird, obwohl möglich, die End-zu-Anastomose des Ureters gewählt, da die Gefahr eines Rezidivs, einer Fistel oder Nekrose besteht.1 Die Therapie der Wahl stellt eine Art der Ureterozystoneostomie dar. Eine Vielzahl an Techniken wurde über die letzten Jahrzehnte beschrieben, die jeweils Vor- und Nachteile haben.
Rein extravesikale Ansätze haben den Vorteil der geringeren Größe der Harnblaseneröffnung wie bei der Implantationstechnik nach Leadbetter-Politano oder die Seit-Seit-Anastomose5 (beide ± Detrusorraphie, Details siehe unten). Bei dieser Technik wird der Ureter der Länge nach spatuliert, die Harnblase von extravesikal eröffnet und der Ureter meist in Einzelknopftechnik an die Mukosa anastomosiert. Es ist nicht notwendig, den distalen Rest des Ureters freizulegen oder ihn abzusetzen,5 was das Risiko eines durch Mobilisation devaskularisierten Ureters verringert.
Bei der klassischen transvesikalen Technik nach Leadbetter-Politano wird die Harnblase an zwei Stellen eröffnet – eine, um den Ureter durch die Wand zu ziehen, und eine zweite, um die neue Anastomose einzunähen.
Ein Antirefluxmechanismus kann auf verschiedene Arten erzeugt werden (Abb. 1). Bei rein extravesikalen Techniken bietet sich die Detrusorraphie als rinnenartige Spaltung der Harnblasenmuskulatur ohne Eröffnung der Mukosa an. Nach Transposition des Ureters in diese „Furche“ wird die Muskulatur wieder darüber verschlossen. Alternativ dazu kann bei transvesikalen Techniken der Tunnel durch submuköse Präparation (in Analogie zur Cohen-Technik) erzeugt werden. Refluxive Implantationstechniken hingegen können auch gezielt eingesetzt werden, um z.B. die Nachsorge nach distaler Ureterresektion bei Karzinomen zur ambulanten Nachsorge mittels Zystoskop zu erleichtern.
Unterstützend zu all diesen Techniken können „Psoas-Hitch-Nähte“ gesetzt werden, um die Harnblase nach proximal zu verlängern und zu verankern. Dafür werden drei zumeist nichtresorbierbare Nähte tief durch die Muskelschicht der Harnblasenwand und durch die Sehne des M. psoas minor gestochen und geknüpft. Der Nervus genitofemoralis sollte zuvor dargestellt werden, um ihn nicht zu alterieren. Die „Psoas-Hitch-Technik“ bietet in der Regel zwei Vorteile: die Reduktion von Spannung und – und evtl. noch wichtiger – dass es nicht in Abhängigkeit des Blasenfüllungsvolumen zur funktionellen Ureterobstruktion (durch z.B. Kinking) kommt.
Weiterführend kann bei nicht ausreichender Länge eine „Boari-Plastik“ durchgeführt werden. Bei dieser Technik wird aus der Blase ein Lappen von lateral nach median und distal präpariert. Dieser wird dann nach proximal gezogen und zu einem Tunnel geformt. Oftmals wird diese Technik mit Psoas-Hitch-Nähten unterstützt, um den Tunnel zu stabilisieren. Ein Verhältnis von 3:2 zwischen Länge und Breite des Flaps sollte nicht überschritten werden, um die Durchblutung nicht zusätzlich zu gefährden. Der Ureter wird nach Spatulierung und transmuralem Durchzug in diesen Tunnel eingenäht. Für diese Technik sollte ein Harnblasenvolumen von zumindest 300ml gegeben sein und der/die Patient*in keine Zeichen der Überaktivität zeigen.
Rekonstruktion des mittleren Ureters
Für den mittleren Ureter wird in den meisten Fällen die oben beschriebene Boari-Plastik oder die End-End-Anastomose gewählt. Sie folgt klassisch den Prinzipien der Ureterrekonstruktion (Tab. 1). Verbessern lässt sich das Outcome vor allem durch Umhüllung der Anastomose mit besser durchblutetem Gewebe wie Omentum oder Peritoneum. Da die End-End-Anastomose mit erhöhter Strikturrate vergesellschaftet ist, v.a. bei längeren HL-Strikturen, wurde in den letzten Jahren vermehrt der Einsatz anderer Materialien versucht. Immer mehr Erfahrung gibt es mit Mundschleimhautgrafts, die zumeist als Onlay in die Engstelle eingenäht werden.1,6
Rekonstruktion des proximalen Ureters
Der proximale Ureter kann ebenso mittels End-End-Anastomose oder mittels Graft rekonstruiert werden. Durch die Nahebeziehung zur Niere stehen die Ureteropyelostomie („Nierenbeckenplastik“) und die Ureterocalicostomie zur Verfügung. Die klassische Technik nach Anderson-Hynes kann für diesen Fall auch durch andere Techniken wie die Foley-Y-V-Plastik, den Culp-DeWeerd Spiral Flap oder den vertikalen Scardino-Prince Flap ersetzt werden.3 Zusätzlich gewinnt man mit kompletter Mobilisierung der Niere und kaudaler Nephropexie nochmals einige Zentimeter für die hoffentlich spannungsfreie Rekonstruktion.
Sonderlösungen
Sollte es bei Rekonstruktion egal welcher Ursache oder Lokalisation wie auch bei der panureteralen Läsion nötig sein, stehen weitere Lösungen zur Verfügung.
Spezielle Lösungen stellen den Ersatz bzw. das Onlay mittels Mundschleimhautgraft oder Appendix, den Ersatz mittels Ileum oder seltener Dickdarm dar.
Das Durchziehen des kranken Ureters hinter dem Mesenterium und die Anastomose mit dem gesunden kontralateralen Ureter als Transuretero-Ureterostomie stellt ebenso eine Möglichkeit dar. Der schwerwiegendste Nachteil im Falle des Versagens der Transuretero-Ureterostomie ist die konsekutive Schädigung des gesunden Ureters, daher wird die Technik meist bei großen onkologischen Operationen zur Verminderung weiterer Morbidität angewandt.
Als Alternative dazu kann ein an die Länge der Läsion angepasstes Darminterponat oder wahrscheinlich besser ein kompletter Ureter-Darmersatz gewählt werden. Am häufigsten wird hierfür Ileum gewählt, das als meist 15–20cm langer, isoperistaltischer orientierter Ersatz für einen oder beide Ureteren verwendet wird. Das Interponat kann entweder proximal und distal an den oder die Ureteren oder als kompletter Ersatz direkt an das Nierenbecken und die Harnblase anastomosiert werden.1
Weiters kann die Autotransplantation in die Fossa lumbalis mit Anastomose des Ureters bzw. direkt des Nierenbeckens mit der Harnblase erwogen werden. Aufgrund der deutlich erhöhten vaskulären Komplikationsrate wird dieses Verfahren im Vergleich zum Ileum-Interponat als Ultima Ratio angesehen, obwohl eine Auto- im Gegensatz zur Xeno-Transplantation natürlich keine Immunsupression nach sich zieht. Dieses Verfahren wird erst dann eingesetzt, wenn ein solcher Ersatz nicht möglich oder gewünscht wird.6
Bei begleitender Blasenfunktionsstörung kann auch eine alternative Harnableitung mittels Konduit oder Pouch erfolgen. Vor allem nach Bestrahlung bietet sich hier für eine Harnableitung das Colon transversum an. Es liegt in der Regel außerhalb des ehemaligen Strahlenfeldes und ermöglicht eine problemlose Harnableitung auch bei sehr kurzen vitalen Restureteren.7
Bei Versagen jedweder anderen Therapie bzw. bei ungünstigem Nutzen-Risiko-Profil ist die Nephrektomie eine im klinischen Alltag und natürlich v.a. bei deutlich reduzierter Nierenfunktion der betroffenen Seite eine im Einzelfall sinnvolle Möglichkeit.
Minimalinvasive Rekonstruktion
Die offene Ureterrekonstruktion wird wohl noch einige Zeit der am häufigsten genutzte Zugangsweg zur Ureterrekonstruktion sein.
Die robotisch assistierte Rekonstruktion bietet die Vorteile des geringeren Blutverlustes, des kürzeren Krankenhausaufenthaltes, der geringeren Schmerzen und der schnelleren Rückkehr in den Arbeitsalltag bei intraoperativ verbesserter Auflösung (Abb. 1).1 Die Verfügbarkeit als auch die nicht immer einfach zu erlernenden chirurgischen Fähigkeiten werden diese Entwicklung noch etwas bremsen. Aus eigener Erfahrung ist die robotisch assistierte Rekonstruktion ein sehr elegantes Tool, um diese komplexen Situationen bei geringerer Morbidität zu meistern (Abb. 1).
Abb. 4: Video zur transperitonealen roboterassistierten Seit-zu-Seit-Anastomose zwischen Harnblase und Harnleiter, Universitätsklinik für Urologie, Medizinische Universität Graz
Fazit
Ureterrekonstruktionen sind keine Anfängeroperationen der Urologie, jedoch werden sie vielfach und auch in Kooperation mit anderen Abteilungen benötigt. Die richtige Vorbereitung und Einschätzung der Situation sowie die Kenntnisse über die Möglichkeiten sind essenziell. Dabei gilt als Maxime jeglicher Form der geplanten „Schadensbehebung“ eine spannungsfreie Rekonstruktion.
Literatur:
1 Gild P et al.: Adult iatrogenic ureteral injury and stricture–incidence and treatment strategies. Asian J Urol 2018; 5(2): 101-6 2 Hird AE et al.: Does prophylactic ureteric stenting at the time of colorectal surgery reduce the risk of ureteric injury? A systematic review and meta-analysis. Colorectal Dis 2021; 23(5): 1060-70 3 Kitrey ND et al.: EAU Guidelines on Urological Trauma 2022. Abrufbar: https://uroweb.org/guidelines/urological-trauma 4 Ahn M, Loughlin KR: Psoas hitch ureteral reimplantation in adults—analysis of a modified technique and timing of repair. Urology 2001; 58(2): 184-7 5 Asghar AM et al.: Robotic ureteral reconstruction in patients with radiation-induced ureteral strictures: experience from the Collaborative of Reconstructive Robotic Ureteral Surgery. J Endourol 2021; 35(2): 144-50 6 Bilotta A et al.: Ureteral reconstruction for complex strictures: a review of the current literature. Int Urol Nephrol 2021; 53(11): 2211-9 7 Ahyai SA et al.: Harnableitung und Dickdarm: das Transversumconduit und der Transversumpouch. Urol 2012; 51: 937-46
Das könnte Sie auch interessieren:
Neue Daten zum Nierenzellkarzinom
Auf dem ASCO-Kongress 2024 wurden auf dem Gebiet des Nierenzellkarzinoms (RCC) zwar keine Daten präsentiert, die einen Paradigmenwechsel herbeiführen werden, es gab jedoch einige ...
Highlights zum Prostatakarzinom
Am diesjährigen Kongresses der American Society of Clinical Oncology (ASCO) standen bei der Behandlung des Prostatakarzinoms ein Update der EMBARK-sowie der NEPTUNES-Studie im Fokus.
Hodentumoren: Neues vom ASCO 2024
Obwohl dieses Jahr am ASCO wenige neue Daten und Erkenntnisse zum Thema Hodentumoren vorgestellt wurden, lässt sich ein Poster von Dr. Khalid Alkhatib hervorheben.