Behandlung von Insomnie
Autorinnen:
Priv.-Doz. Mag. Dr. Brigitte Holzinger
Leitung Universitätslehrgang Schlafcoaching
Medizinische Universität Wien
E-Mail: brigitte.holzinger@meduniwien.ac.at
Web: www.meduniwien.ac.at/postgraduate/schlafcoaching
Ida Höllerl
Institut für Bewusstseins- und Traumforschung Wien
Als State-of-the-Art-Behandlung der Schlafstörung Insomnie gilt die kognitive Verhaltenstherapie für Insomnie (KVT-I). Erst wenn durch die Behandlung mit KVT-I keine ausreichende Verbesserung der Symptomatik erzielt werden konnte, ist eine pharmakologische Behandlung indiziert.
Von Insomnie betroffene Patient:innen leiden unter Einschlaf- und Durchschlafschwierigkeiten. Darüber hinaus sind ein verfrühtes Erwachen sowie Schwierigkeiten, ohne Intervention einer Bezugsperson einzuschlafen, typisch für die Störung. Zu den Symptomen tagsüber zählen Stimmungsschwankungen, Irritabilität, Müdigkeit sowie Aufmerksamkeits-, Konzentrations- und Gedächtnisstörungen, die die Betroffenen sozial, familiär und beruflich beeinträchtigen. Als häufigste schlafmedizinische Erkrankung betrifft die nichtorganische Insomnie 8 bis 12% der Bevölkerung in Europa und verursacht damit nicht nur persönliches Leid, sondern resultiert auch in erheblichen Kosten für das Gesundheitswesen und die Gesellschaft.
Psychologische Behandlung
First-Line-Therapie der nichtorganischen Insomnie ist die KVT-I, wie die European Sleep Research Society in einem kürzlich veröffentlichten Update festhält.1 Diese umfasst sowohl kognitive als auch verhaltensorientierte Verfahren zur Wiedererlangung eines gesunden Schlafs. Zu ihren Komponenten (Tab. 1) gehören:
-
Psychoedukation und Schlafhygiene
-
Entspannungstherapie
-
Bettzeitrestriktion
-
Stimuluskontrolle
-
Kognitive Techniken
Tab. 1: Komponenten der kognitiven Verhaltenstherapie für Insomnie (modifiziert nachBaglioni C et al. 2022)6
Die KVT-I kann als Einzel- oder Gruppentherapie, „face-to-face“ oder digital eingesetzt werden. Licht- und Bewegungstherapien können ergänzend nützlich sein.
Kontraindikationen & Nebenwirkungen
Zu den möglichen Nebenwirkungen gehören Schläfrigkeit, Fatigue, Aufmerksamkeits-, Konzentrations- und Gedächtnisprobleme, geringe Motivation und Energie sowie Kopfschmerzen und Reizbarkeit. Diese treten vor allem in der ersten Zeit der Intervention auf. Kontraindiziert ist die Anwendung von KVT-I beim Vorliegen von Epilepsie sowie jeglicher Erkrankung, die durch Schlafverlust verschlimmert werden könnte. Dennoch ist zu betonen, dass die KVT-I gegenüber der Pharmakotherapie ein geringeres Risiko für Abhängigkeitserscheinungen sowie Toleranz- oder Reboundeffekte aufweist. Zudem sind die Effekte über die Zeit stabil und auch eine kurze Behandlungsdauer (1–2 Sitzungen) kann hilfreich sein.
Pharmakologische Behandlung
Benzodiazepine und Benzodiazepin-Rezeptor-Agonisten
Benzodiazepine und Benzodiazepin-Rezeptor-Agonisten zeigen bei einer Einnahmedauer von bis zu vier Wochen positive Effekte auf den Schlaf, wobei in Einzelfällen auch eine längere Anwendung möglich ist. Im Allgemeinen ist hiervon allerdings abzuraten, da es u.a. zu Toleranzentwicklungen, Abhängigkeit, kognitiven Beeinträchtigungen und – nach dem Absetzen – zu Reboundeffekten kommen kann.
Sedierende Antidepressiva
Für den Einsatz sedierender Antidepressiva zur Behandlung von Insomnie ohne Vorliegen einer depressiven Erkrankung gibt es keine ausreichende Evidenz. Sie werden daher in der Regel im „off-label use“ und in niedrigeren Dosierungen als zur Behandlung von Depressionen verschrieben. Die Forschung zeigt eine begrenzte Evidenz für Doxepin und Trazodon, wobei mögliche Nebenwirkungen zu berücksichtigen sind und eine Langzeitanwendung von Fall zu Fall zu diskutieren ist.
Antipsychotika
Antipsychotika, bei denen Insomnie explizit als Indikation in der Arzneimittelinformation genannt wird, sind Melperon und Pipamperon. Es fehlen jedoch randomisiert-kontrollierte Studien zur Anwendung bei Insomnie (mit und ohne Komorbiditäten). Daher wird derzeit weder die kurz- noch langfristige Anwendung empfohlen.
DORA (duale Orexin-Rezeptor-Antagonisten)
Das einzige von der Europäischen Arzneimittel-Agentur zugelassene Medikament aus dieser Gruppe ist Daridorexant, das für die Behandlung von Erwachsenen über einen Zeitraum von mindestens drei Monaten indiziert ist, jedoch deren Tagesfunktion erheblich beeinträchtigt. Die Zulassung stützt sich vornehmlich auf zwei kontrollierte Phase-III-Studien, in denen Daridorexant bei 1854 Patient:innen mit Insomnie über einen Zeitraum von drei Monaten mit Placebo verglichen wurde. In diesem Zeitraum zeigte eine Dosis von 50mg Daridorexant signifikante Wirkungen auf PSG(Polysomnografie)-definierte Schlafparameter (Schlaflatenz und Aufwachen nach Einsetzen des Schlafs) sowie eine Zunahme der subjektiven Gesamtschlafdauer und eine Verringerung der Tagesmüdigkeit/Fatigue mit kleinen bis mittleren Effektstärken.2Insgesamt waren die unerwünschten Wirkungen gering und ihre Häufigkeit war mit Placebo vergleichbar. Eine Verlängerungsstudie mit 804 Patient:innen über einen Zeitraum von bis zu einem Jahr zeigte darüber hinaus, dass die Wirksamkeit erhalten blieb, wobei nach Absetzen der Behandlung weder Morgenmüdigkeit noch Entzugserscheinungen oder ein Rebound beobachtet wurden.Eine Validierung dieser Ergebnisse in der täglichen Praxis ist angezeigt.
Im Allgemeinen können Orexin-Rezeptor-Antagonisten über einen Zeitraum von bis zu 3 Monaten eingesetzt werden. In Einzelfällen kann die Behandlung über einen längeren Zeitraum (bis zu einem Jahr) verlängert werden, nachdem mit den Patient:innen die Vor- und Nachteile besprochen wurden.
Antihistaminika
Die Evidenz für den Einsatz von Antihistaminika zur Behandlung von Insomnie ist unzureichend. Es fehlen qualitativ hochwertige Wirksamkeitsstudien, und es scheint ein erhöhtes Risiko für eine schnelle Toleranzentwicklung zu geben. Neuere Erkenntnisse weisen auf einen Zusammenhang mit einer erhöhten Mortalität hin.
Retardiertes Melatonin
Retardiertes Melatonin (PR-Melatonin) ist für die Behandlung von Insomnie bei Patient:innen über 55 Jahre zugelassen. In Anbetracht der Studienlage werden schnellfreigesetztes Melatonin und Ramelteon (ein synthetischer Melatonin-Rezeptor-Agonist) aufgrund mangelnder Wirksamkeit nicht zur Behandlung von Schlaflosigkeit empfohlen (Ausnahme: wenn zirkadiane Faktoren beteiligt sind). In Anbetracht der Evidenz aus Studien mit PR-Melatonin und der Tatsache, dass viele Gesundheitsbehörden in Europa die Verwendung von PR-Melatonin über 4 Wochen hinaus genehmigt haben, kann eine kurz- und längerfristige Verabreichung (bei Patient:innen ≥55 Jahre) nach Abwägung der Vor- und Nachteile in Betracht gezogen werden. Zu beachten gilt dabei, dass die pharmakologische Qualität je nach Art des Erwerbs (Apotheke, Drogeriemarkt usw.) stark schwankt.
Pflanzliche Arzneimittel/Phytotherapeutika
Aufgrund der mangelhaften Qualität der hierzu durchgeführten Studien können pflanzliche/phytotherapeutische Arzneimittel weder für den kurz- noch für den langfristigen Einsatz zur Behandlung von Insomnie empfohlen werden.
Langfristige pharmakologische Behandlung
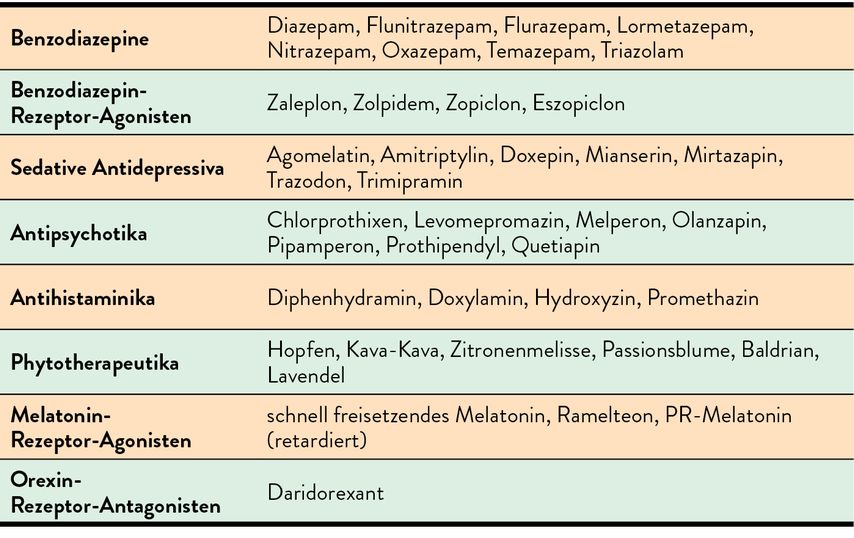
Es muss festgehalten werden, dass es sich bei den meisten Studien zur Insomniebehandlung vornehmlich um eine kurzfristige Anwendung der Pharmaka handelt (Tab. 2). Zudem dienen Hypnotika der symptomatischen Behandlung, was bedeutet, dass die Symptome nach Absetzen der Medikation häufig zurückkehren.
Tab. 2: Wichtigste Medikamentenklassen zur Behandlung von Insomnie in Europa (modifiziert nach Riemann D et al. 2023)1
Nach aktuellem Wissenschaftsstand kann keine positive Empfehlung für eine Medikation über 4 oder 12 Wochen (je nach Art des Medikaments) ausgesprochen werden. Dennoch muss anerkannt werden, dass in einigen Fällen eine längere Behandlungsdauer nach sorgfältiger Abwägung der Vor- und Nachteile gerechtfertigt ist. Bei schweren (traumaassoziierten) Schlafstörungen, die durch Testung im Schlaflabor bestätigt wurden, ist zumeist (bei gleichzeitiger psychotherapeutischer Behandlung) nicht von einer medikamentösen Behandlung abzusehen.
Einnahmerhythmus
Bisher kann nicht klar gesagt werden, ob eine bedarfsorientierte oder kontinuierliche Einnahme zu bevorzugen ist. Wichtig ist, dass Hypnotika abhängig von ihrer Halbwertszeit nicht zu spät eingenommen werden sollten, um Hangover-Effekte zu vermeiden. Im Sinne der Lerntheorie ist aufgrund von Effekten intermittierender positiver Verstärkung klar von einer bedarfsorientierten Anwendung abzuraten.
Schlafcoaching
Wir schlafen etwa ein Drittel unseres Lebens.Dem Schlaf verdanken wir unsere Leistungsbereitschaft und Lebensenergie. Was aber, wenn uns guter Schlaf abhandengekommen ist? Schlafcoaching (®Holzinger & Klösch) istein nichtmedikamentöser Zugang zur Behandlung von Schlafstörungen und -problemen für alle Altersstufen.3,4
Schlafcoaching® integriert auf Basis des Gestaltcoachings:
-
Schlafedukation
-
KVT-I und Schlaftraining
-
Entspannung und medizinische Hypnose
-
Traumarbeit (Albtraumbewältigung: IRT und luzides Träumen)5
Wir plädieren dafür, dass Schlafcoaching standardmäßig in die Behandlungspläne des Gesundheitssystems aufgenommen wird, da Schlafprobleme häufig komorbid mit verschiedenen Erkrankungen auftreten. In speziell dafür entwickelten Seminaren (siehe traum.ac.at ; schlafcoaching.org ) können Interessierte zudem lernen, wie man wieder zu gesundem Schlaf finden und mit besonderen Herausforderungen, wie z.B. Schichtdienst, aber auch Albträumen, umgehen bzw. diese bewältigen kann.
Darüber hinaus wird an der Medizinischen Universität Wien der postgraduelle Lehrgang Schlafcoaching ( meduniwien.ac.at/schlafcoaching ) angeboten. Dieser qualifiziert Ärzt:innen, Psycholog:innen und Psychotherapeut:innen für Behandlungs- und Beratungstätigkeiten bei Problem- und Fragestellungen rund um das Thema Schlaf und Traum und vermittelt vertieftes Grundlagenwissen zu Schlafforschung, Schlafmedizin und Schlafstörungen, aber auch Schlafcoaching, inklusive KVT-I (CBT-I), und wie man es zuerst unter Supervision und dann im Rahmen der eigenen Aufgabenfelder anwendet.
Literatur:
Riemann D et al.: The European Insomnia Guideline: an update on the diagnosis and treatment of insomnia 2023. J Sleep Res 2023; 32(6): 1-36
Mignot E et al.: Safety and efficacy of daridorexant in patients with insomnia disorder: results from two multicentre, randomised, double-blind, placebo-controlled, phase 3 trials. Lancet Neurol 2022; 21(2): 125-39
Holzinger B, Klösch G: Schlafcoaching. Wien: Goldegg Verlag, 2013
Holzinger B, Klösch G: Schlafstörungen – psychologische Behandlung und Schlafcoaching. Heidelberg: Springer-Verlag, 2018
Holzinger B et al.: Case Report: Why sleep and dream related psychological treatments, such as sleepcoaching (According to Holzinger&Klösch) and CBT-I should be implemented in treatment concepts in the public health system – description of the nightmare treatment process in the context of PTSD. Front Psychol 2021; 12: 1-8
Baglioni C et al.: The European Academy for Cognitive Behavioural Therapy for Insomnia: an initiative of the European Insomnia Network to promote implementation and dissemination of treatment. J Sleep Res 2020; 29(2): 1-29
Das könnte Sie auch interessieren:
ALLGEMEINE+ auf universimed.com
Ab sofort finden Sie alle Inhalte von ALLGEMEINE+ auf unserem Portal universimed.com! Sie müssen nichts weiter tun - die Log-in-Daten bleiben dieselben.
Kündigung des kurativen Einzelvertrages
Der kurative Einzelvertrag eines Kassenvertragsarztes kann auf vielfältige Art und Weise beendet werden: neben Kündigung des Gesamtvertrages auch durch Erreichen des 70.Lebensjahres, ...
Management von Rückenschmerzen
Wirbelsäulenschmerzen zählen zu den häufigsten Beschwerden in der Hausarztpraxis, auch Kinder und Jugendliche sind bereits davon betroffen. Ein richtungsweisendes Kriterium für ...