Prise en charge clinique de l’AIT, du stroke mimic et de l’AVC caméléon
Oberarzt, Neurologische Klinik und Stroke Center<br>Stv. Leiter der Stroke Unit<br>Neurologische Klinik und Stroke Center<br>Universitätsspital Basel<br>Petersgraben 4, 4031 Basel<br>E-Mail: gian.demarchis@usb.ch
Neurologische Klinik und Stroke Center<br>Universitätsspital Basel
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Dans cet article, nous nous penchons sur les questions suivantes: quand un traitement ambulatoire des patients atteints d’AIT est-il justifiable? Si un patient victime d’un stroke mimic est traité par thrombolyse intraveineuse, quel est le risque d’hémorragie intracrânienne? À quelle fréquence les accidents vasculaires cérébraux sont-ils mal diagnostiqués initialement (AVC caméléons) et quel est leur pronostic?
Keypoints
-
En cas de soupçon clinique d’AIT, nous recommandons une IRM du crâne d’urgence et une imagerie carotidienne dont les résultats sont inclus dans le score ABCD3-I. Avec un score ABCD3-I >7, le risque d’attaque cérébrale à 7 jours est de 10% – une hospitalisation est recommandée. Un score ABCD3-I ≤7 points est observé chez un peu plus de 80% des patients – le traitement ambulatoire est alors justifiable.
-
Quel que soit le score ABCD3-I, le traitement antithrombotique doit être administré le plus rapidement possible. Une instauration rapide réduit le risque d’AVC du quintuple. Nous recommandons une double inhibition plaquettaire à un score ABCD2 >4 ou un NIHSS ≤3 (aspirine 100mg et clopidogrel 75mg). La durée de la double inhibition plaquettaire est de 3 semaines, après quoi une mono-antiagrégation est recommandée dans la durée.
-
En cas de stroke mimics, le risque d’hémorragies intracrâniennes sous thrombolyse systémique est plus faible qu’en cas d’AVC ischémique.
-
Les AVC caméléons – des attaques cérébrales initialement mal diagnostiquées – sont plus fréquents chez les jeunes patients sans profil de risque cérébrovasculaire connu et ont un pronostic moins favorable, notamment en raison de l’occasion manquée d’une thrombolyse.
L’attaque ischémique transitoire (AIT)
Score ABCD2 et ABCD3-I
Le risque de subir un AVC ischémique dans les sept premiers jours suivant une AIT est d’environ 2% pour l’ensemble des groupes de patients.1
Une évaluation individualisée de ce risque est possible grâce aux scores ABCD2 et ABCD3-I, qui figurent parmi les scores de risque les plus courants (Tab. 1). Il existe trois facteurs principaux: en premier lieu, les paramètres cliniques, qui sont résumés dans le score ABCD2. Il s’agit notamment de l’âge, de la pression artérielle, du type et de la durée des symptômes, ainsi que de la présence d’un diabète.1 Les deux points suivants qui ont été inclus dans le score ABCD3-I sont l’IRM du crâne et l’imagerie carotidienne.1 L’IRM du crâne sert à répondre à la question de l’ischémie cérébrale aiguë et doit être effectuée le même jour. La présence d’ischémies aiguës augmente le risque d’AVC ultérieurs.1 L’échographie ainsi que l’angioscanner ou angio-IRM sont adaptés afin de représenter les carotides. En particulier, les patients présentant des plaques d’athérosclérose sténosante dans la région des grandes artères cérébrales ont un risque élevé de développer un AVC ischémique après une AIT antérieure.1,3
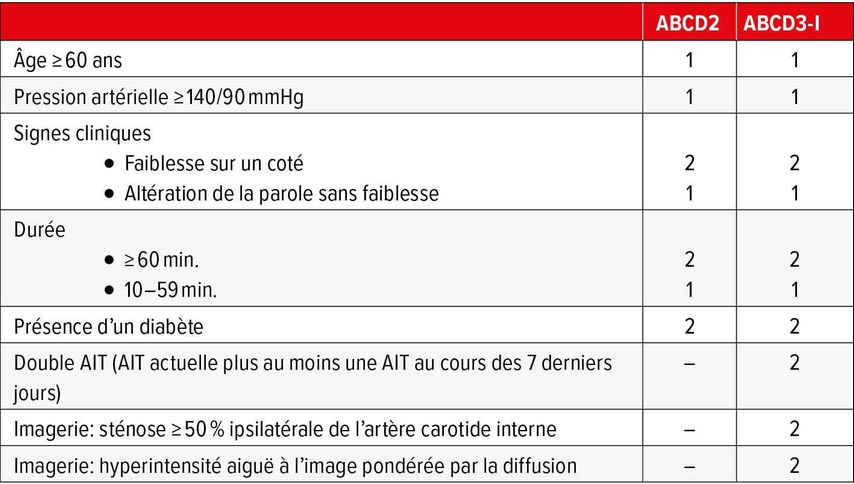
Tab. 1: Score ABCD2 et ABCD3-I (adapté d’après Song et al.)2
Grâce aux paramètres de morphologie de l’image, le score ABCD3-I est plus fiable que le score ABCD2 lorsqu’il s’agit d’identifier les patients présentant le plus grand risque d’AVC après une AIT.1
Évaluation en ambulatoire ou à l’hôpital?
Le score ABCD3-I constitue une base de décision pragmatique pour la question de savoir si un patient ayant subi une AIT doit être hospitalisé pour surveillance et pour des examens supplémentaires ou si un examen ambulatoire est acceptable. Si le score ABCD3-I est >7 points, il est recommandé d’hospitaliser le patient (Fig. 1). 80% des patients subissant une AIT présentent un score ABCD3-I ≤7 points et peuvent donc être examinés en ambulatoire.4 La clé afin de faire baisser le risque d’AVC au cours des premiers jours suivant une AIT – que ce soit dans l’environnement ambulatoire ou hospitalier – est l’instauration rapide d’un traitement antithrombotique, comme l’étude EXPRESS l’a montré.5 Une double inhibition plaquettaire (acide acétylsalicylique/clopidogrel) est recommandée lorsque ABCD2 ≥4 ou NIHSS ≤3. Une durée de 3 semaines est recommandée, suivie d’une mono-antiagrégation durable.6
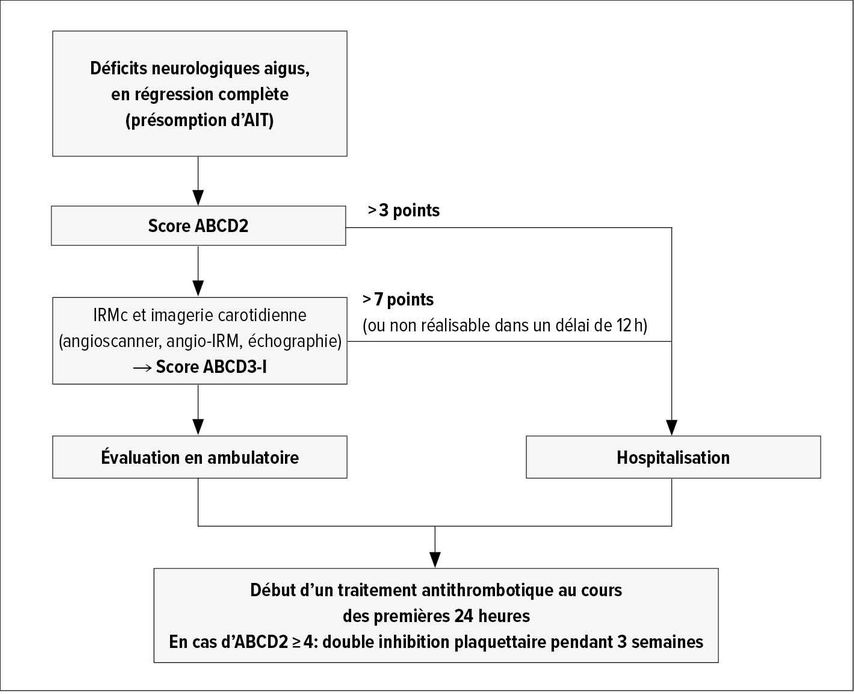
Fig. 1: Algorithme en cas de soupçon d’attaque ischémique transitoire (AIT)
Les stroke mimics
La thrombolyse systémique est l’un des traitements aigus reconnus de l’accident ischémique cérébral dans les 4,5 heures suivant l’apparition des symptômes.7 Au cours de cette plage horaire, le principe est le suivant: plus on commence tôt, plus elle est efficace. Jusqu’à 10% des patients qui bénéficient d’une thrombolyse intraveineuse ont, rétrospectivement, ce que l’on appelle un «stroke mimic».7 On entend par stroke mimics des états pathologiques qui ne sont pas distinguables initialement d’un AVC par leur présentation clinique, ou qui ne peuvent l’être qu’avec difficulté ou seulement moyennant de longs examens. Les trois représentants les plus fréquents sont la migraine avec aura symptomatique, les crises d’épilepsie (p.ex. avec paralysie post-ictale ou trouble du langage) et les symptômes psychogènes.7 Dans le contexte clinique, la question qui se pose est de savoir comment les patients présentant des déficits neurologiques aigus sont traités à l’imagerie crânienne initiale sans qu’il n’y ait de résultats indicateurs d’une tendance. Nous nous trouvons là dans un champ de tension entre, d’une part, l’aspect temporel en tant que facteur principal de succès d’une thérapie de l’attaque cérébrale et, d’autre part, les complications hémorragiques sévères sous thrombolyse intraveineuse en cas de stroke mimics. Le risque d’hémorragies intracrâniennes symptomatiques dans les cas de stroke mimics sous thrombolyse intraveineuse est environ 10 fois plus faible que chez les patients ayant subi un AVC ischémique (0,5% contre 5%).7 Malgré tout, une anamnèse minutieuse et un examen neurologique demeurent indispensables pour la recherche de diagnostics alternatifs.7 Toutefois, les préoccupations de sécurité ne devraient pas être un critère d’exclusion pour la thrombolyse s’il existe une suspicion raisonnable d’AVC ischémique et aucune contre-indication.7
Les AVC caméléons
Le revers de la médaille des stroke mimics est constitué par les AVC caméléons. Il s’agit de manifestations cliniques qui, initialement, par erreur, n’ont pas été identifiées comme une attaque cérébrale ischémique.8 Environ 2% de tous les AVC aigus sont initialement mal diagnostiqués.8 Parmi ces patients, a posteriori, un sur quatre se serait qualifié pour la thrombolyse intraveineuse.8 Conformément aux attentes, les patients victimes d’un AVC caméléon présentent un taux de mortalité plus élevé à 12 mois et des troubles fonctionnels plus prononcés.8 Particulièrement chez les patients jeunes sans profil de risque cérébrovasculaire, les AVC ischémiques aigus sont initialement plus souvent négligés.8 De plus, il existe d’autres tableaux pathologiques qui peuvent masquer un AVC ischémique.8 Les patients atteints d’AVC caméléons présentent plus souvent des symptômes plus légers d’une attaque cérébrale ou sont comateux, ont moins ou pas de déficits neurologiques focaux objectivables et d’infarctus cérébraux.8 Ainsi, même dans le cas de tableaux d’état neurologique peu clairs, l’attaque cérébrale aiguë devrait être incluse dans les considérations de diagnostic différentiel à un stade précoce.
Littérature:
1 Kelly PJ et al.: Lancet Neurol 2016; 15: 1238-472 Song B et al.: Stroke 2013; 44: 1244-8 3 Giarola BF et al.: Cerebrovasc Dis Extra 2018; 8: 101-5 4 Kiyohara T et al.: Stroke 2014; 45: 418-25 5 Rothwell PM et al.: Lancet 2007; 370:1432-426Hao Q et al.: BMJ 2018; 363: k5108 7 Tsivgoulis G et al.: Stroke 2015; 46:1281-7 8 Richoz B et al.: Neurology 2015; 85: 505-11
Das könnte Sie auch interessieren:
Meilleure fonction de la greffe après un don de rein vivant
De nombreux arguments plaident en faveur du don de rein provenant d’un donneur vivant: humains, fonctionnels et économiques. Mais Il faut également penser aux conséquences de l’ ...
Maladie de Lyme et méningo-encéphaliteà tiques (FSME)
Selon les informations de l’OFSP, rien qu’en Suisse, environ 9000 personnes ont consulté un médecin en juin à cause d’une piqûre de tique, soit un peu plus qu’au cours du même mois de l’ ...
Chatbots in der Medizin
Die künstliche Intelligenz (KI) ist im Begriff, viele Bereiche zu verändern, darunter auch das Gesundheitswesen. Sie bringt vielversprechende Innovationen, aber auch Herausforderungen ...


