Von Allergieprävention bis Antikörpertherapie
Bericht:
Martha-Luise Storre
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Sie ist eine der häufigsten Erkrankungen im Kindesalter: die atopische Dermatitis. Welche neuen Erkenntnisse gibt es hinsichtlich Komorbiditäten wie Nahrungsmittelallergien oder psychosozialer Beeinträchtigungen? Wie ist der Nutzen von digitalen Angeboten einzuschätzen? Und was ist bei einer Antikörpertherapie ab dem sechsten Lebensmonat zu beachten?
Keypoints
-
Haut vs. Darm: Bei der Entwicklung von Allergien scheint die These der dualen Allergenexposition eine entscheidende Rolle zu spielen.
-
Kinder ab einem Alter von sechs Monaten mit einer schweren AD, die für eine systemische Therapie infrage kommen, dürfen seit dem Frühjahr mit dem IL-4/IL-13-Antikörper Dupilumab behandelt werden.
-
Kinder, die in den ersten beiden Lebensjahren unter AD litten, zeigen im Alter von zehn Jahren psychische Beeinträchtigungen als Folge der Erkrankung.
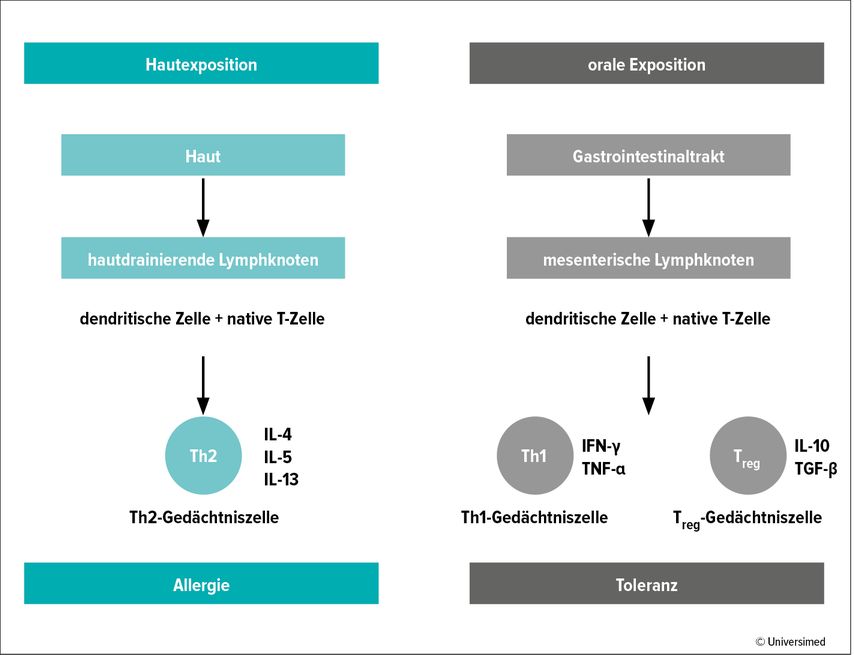
Circa 30% der Kinder mit einer schweren atopischen Dermatitis (AD) weisen auch Immunglobulin-E(IgE)-vermittelte Nahrungsmittelallergien auf. Ein grosses Thema, das derzeit sowohl die primären als auch sekundären Präventionsleitlinien beeinflusst, ist die Hypothese der dualen Allergenexposition. So gebe es zunehmend Hinweise, dass eine frühe Allergenexposition über die Haut zu einer T-Zell-Abweichung in Richtung eines Th2-Allergentyps und einer daraus resultierenden Nahrungsmittelallergie führe, wohingegen eine frühe orale Exposition eine T-Zell-Abweichung hin zu tolerogenen Th1- und Treg-Subtypen nach sich ziehe (Abb. 1).1
Abb. 1:Duale Allergenexposition: Ob das Allergen über die Haut oder über den Magen-Darm-Trakt aufgenommen wird, scheint entscheidend hinsichtlich einer möglichen Allergieentwicklung zu sein (mod. nach Brough HA et al., 2020)1
«Vereinfacht gesagt ist es bei Nahrungsmittelallergenen ungünstig, wenn diese über die Haut in Kontakt mit dem Immunsystem kommen, wohingegen eine Exposition über den Magen-Darm-Trakt toleranzfördernd ist», erläuterte PD Dr. med. Christina Schnopp, Oberärztin an der Klinik und Poliklinik für Dermatologie und Allergologie am Biederstein der Technischen Universität München. Jede Art von Barrierestörung der Haut – sei sie genetisch oder durch Ekzem bedingt – steigere die Sensibilisierungsrate.
Prävention von Nahrungsmittelallergien
Da sich Nahrungsmittelallergien bereits in den frühen Lebensmonaten entwickeln, gibt es nur ein begrenztes Zeitfenster, um eine Toleranz durch orale Exposition zu induzieren.1 Studien zur frühen Einführung hochallergener Nahrungsmittel seien laut Schnopp nur bedingt erfolgreich, da diese allergen-, dosis- und verarbeitungabhängig seien. Es zeigte sich jedoch zum Beispiel, dass durcherhitztes, aber nicht rohes oder pasteurisiertes Hühnerei ab dem 4. bis 6. Lebensmonat protektiv wirke, ebenso wie die regelmässige Gabe von Erdnussprodukten ab dem 4. bis 11. Lebensmonat in Ländern mit hoher Erdnussexposition. Bei manifester AD sollte dies jedoch erst nach einem negativen Test auf Erdnussallergie erfolgen. Generell fördere eine Vielfalt von Nahrungsmitteln im ersten Lebensjahr eine Toleranz.2,3 Aktuelle Daten zeigen, dass durch die orale Gabe von kurzkettigen Fettsäuren, sei es mit Sauermilch- und Vollkornprodukten, Früchten und Gemüse, die Darmflora günstig beeinflusst werden kann.2
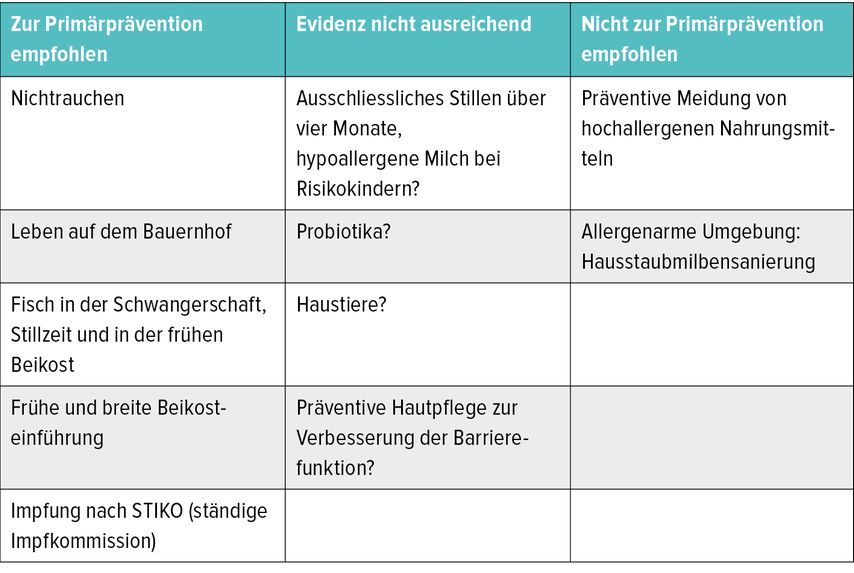
«Diese Art der frühen Ernährung führte in der Studie zu einer Verminderung von atopischer Sensibilisierung, Asthma und Nahrungsmittelallergien», ordnete Schnopp ein. Eine Veränderung des Darmmilieus könne somit das Darmmikrobiom beeinflussen. Eine frühe und möglichst breite Beikosteinführung ab dem 4. Lebensmonat empfiehlt auch die im November 2022 aktualisierte S3-Leitlinie Allergieprävention (Tab. 1).4 Hinsichtlich des Einsatzes von Prä- oder Probiotika sei die Datenlage schlecht, was sich auch in der Empfehlung der Leitlinie widerspiegele.
Tab. 1: Die S3-Leitlinie Allergieprävention empfiehlt u.a. eine frühe und breite Beikosteinführung inklusive Fisch zur Primärprävention von Allergien (nach Kopp MV et al., 2022)4
Vor allem bei Kindern mit einer frühen Manifestation eines schweren Ekzems in den ersten sechs Lebensmonaten, die zudem auf die Therapie schlecht ansprechen, treten Nahrungsmittelallergien auf. Auch Säuglinge und Kleinkinder mit einem exsudativen Ekzem im Gesicht scheinen häufiger betroffen zu sein.5 Eine frühe, proaktive Steroidtherapie könnte die Entstehung von Nahrungsmittelallergien vermindern.6 Für kortisonkritische Lokalisationen wie zum Beispiel Wangenekzeme empfiehlt die Expertin den Einsatz von Pimecrolimus. Die Zulassung ab dem 3. Lebensmonat habe die Verschreibungspraxis in diesem Bereich erleichtert.
Antikörpertherapie ab dem sechsten Lebensmonat
Seit März 2023 ist der gegen Interleukin (IL)-4 und IL-13 gerichtete monoklonale Antikörper Dupilumab für die Behandlung der schweren AD bei Kindern ab einem Alter von sechs Monaten, die für eine systemische Therapie infrage kommen, zugelassen. Das Dosierungsschema sieht bei einem Körpergewicht <15kg 200mg/q4w (alle 4 Wochen) vor, bei 15–30kg 300mg/q4w. In einer Phase-III-Studie glich das erzielte Ansprechen dem der älteren Kinder sowie der Adoleszenten.8 Auch hinsichtlich der Nebenwirkungen seien die Daten kongruent zu denen der Sechs- bis Zwölfjährigen, berichtete Schnopp. So entwickelten 4% der Studienteilnehmenden unter der vierwöchentlichen Gabe Dupilumab eine Konjunktivitis.8«Vor Beginn einer immunmodulatorischen Therapie von Kleinkindern ist es wichtig, primäre Immundefekte mit Ekzem auszuschliessen», empfahl die Dermatologin für die Praxis. Es gebe eine Reihe dieser Immundefekte, die mit einem ekzemartigen Bild einhergehen. Warnsignale hierfür seien eine sehr frühe Manifestation, ein schlechtes Ansprechen auf die Therapie sowie vermehrte und atypische Infektionen. Hinzu kämen Gedeihstörung und Diarrhö, führte Schnopp auf. «Bei Kindern mit einer frühen, schweren Manifestation sollte daher vor Beginn einer Therapie ein Basislabor durchgeführt werden», so die Expertin. Dies sollte ein Differenzialblutbild mit Absolutwerten, IgG, IgA, IgM, IgE sowie eventuell Lymphozytensubpopulationen umfassen. Zudem empfehle sich vor Behandlungseinleitung eine gezielte Planung der Impfungen, vor allem mit Lebendimpfstoffen. Ebenso sollten Nahrungsmittelallergien und Komorbiditäten im Blick behalten werden.
Psychosoziale Belastung von Kindern und Familie
Dass nun schwer von AD betroffene Kinder ab dem 6. Lebensmonat mit einem Antikörper behandelt werden können, sei laut Schnopp ein wichtiger Fortschritt: Eine effektive Therapie und die einhergehende Linderung der Symptomatik könnten gleichzeitig die psychosoziale Belastung der Familie reduzieren. Neben Hilflosigkeit, Schuldgefühlen und Ängsten der Eltern könne es auch zu einer gestörten Eltern-Kind-Interaktion, getriggert durch Schlafmangel, Erschöpfung und emotionalen Stress, kommen. Eine US-amerikanische Studie hat die Belastungen der Eltern durch AD mithilfe eines anonymen Fragebogens über Social Media erhoben.9 235 Eltern von Kindern mit AD beantworteten innerhalb eines Monats die 72 Fragen zu den Dimensionen Schlaf, soziale Isolation, Zeitaufwand, Lebensentscheidungen, Familiendynamik, Energie, Erschöpfung, Psyche sowie Zufriedenheit mit der medizinischen Versorgung. Das durchschnittliche Alter der erkrankten Kinder betrug 5,1 Jahre, 84% von ihnen wiesen eine moderate bis schwere AD auf. Neben einem gestörten Schlaf (60% ≥2-mal pro Nacht wach, 32% ≥3-mal pro Nacht) spielt vor allem die soziale Ausgrenzung eine wichtige Rolle: 48% haben Sorge, die Kinder in Betreuung anderer zu geben, während 51% in unangenehmer Weise auf die AD ihrer Kinder angesprochen werden und in der Folge solche Situationen wenn möglich vermeiden. 47% fühlen sich von anderen dafür verurteilt, dass sie die AD des Kindes nicht in den Griff bekommen. Darüber hinaus habe das Vorliegen einer schweren AD einen grossen Einfluss auf Lebensentscheidungen: So gaben 33% einen Einfluss auf die berufliche Tätigkeit und 34% auf weiteren Kinderwunsch an. Das spiegele den hohen Leidensdruck wider, der mit dieser Erkrankung einhergehe, so Schnopp.
In einer weiteren Studie, die die psychischen Auswirkungen der AD bei Kindern untersuchte, konnte gezeigt werden, dass Kinder, die in den ersten beiden Lebensjahren unter AD litten, im Alter von zehn Jahren Beeinträchtigungen in ihrer psychosozialen Entwicklung aufwiesen und Verhaltensauffälligkeiten zeigten.10 In diesem jungen Alter laufe viel über die Haut und das Taktile, erläuterte die Expertin. Daher sei es nachvollziehbar, dass in der Folge möglicherweise langfristige psychische Alterationen auftreten können.
Darüber hinaus gebe es einen Zusammenhang zwischen AD und der Entstehung einer Aufmerksamkeits-Defizit-Hyperaktivitäts-Störung (ADHS). Der Juckreiz und der daraus resultierende Schlafmangel erhöhen das Risiko, ADHS zu entwickeln, wie Studiendaten zeigen.11
Nutzen von digitalen Angeboten
Nicht nur in Zeiten der Pandemie erweisen sich Online-Angebote als geeignetes Instrument, um Patientinnen und Patienten bzw. deren Eltern zu schulen. Aufgrund der räumlichen Unabhängigkeit kann das Angebot von Personen in ländlicheren Regionen oder zum Beispiel von Alleinerziehenden leichter genutzt werden. Als nachteilig beurteilte Schnopp, dass der Austausch zwischen Eltern via Videokonferenz schwieriger sei, ebenso wie die Durchführung von praktischen Übungen. Zudem sei eine zusätzliche Qualifikation als Online-Trainer notwendig.
Ein nicht nur räumlich, sondern auch zeitlich unabhängiges digitales Angebot ist die Neurodermitis-App «Nia» als erste zugelassene Digitale Gesundheitsanwendung (DiGA) in dieser Indikation. Diese bietet neben einem Selbstbeobachtungs-Tool, das beispielsweise Triggerfaktoren und das Patienten-orientierte (PO) SCORAD (Scoring Atopic Dermatitis) erfasst, auch standardisierte Schulungsinhalte. Nachteilig sei jedoch, dass kein Austausch mit anderen Betroffenen stattfinde und es innerhalb der App keine Möglichkeit gebe, individuelle Fragen zu stellen. Derzeit laufe eine Studie in Deutschland, die den Nutzen der App evaluiere.
Quelle:
Vortrag «Aktuelle Erkenntnisse zum atopischen Ekzem im Kindesalter – was bedeuten sie für den Alltag?» von PD Dr. med. Christina Schnopp im Rahmen des Symposiums «Atopische Dermatitis», 52. DDG-Tagung am 28. April 2023, Berlin
Literatur:
1 Brough HA et al.: Epicutaneous sensitization in the development of food allergy: what is the evidence and how can this be prevented? Allergy 2020; 75(9): 2185-205 2 Roduit C et al.: High levels of butyrate and propionate in early life are associated with protection against atopy. Allergy 2019; 74(4): 799-809 3 de Silva D et al.: Preventing food allergy in infancy and childhood: systematic review of randomised controlled trials. Pediatr Allergy Immunol 2020; 31(7): 813-26 4 Kopp MV et al.: S3-Leitlinie Allergieprävention. AWMF-Registernummer 061-016. Stand: November 2022 5 Kawada S et al.: Association between sites and severity of eczema and the onset of cow’s milk and egg allergy in children. PLoS One 2020; 15(10): e0240980 6 Miyaji Y et al.: Earlier aggressive treatment to shorten the duration of eczema in infants resulted in fewer food allergies at 2 years of age. J Allergy Clin Immunol Pract 2020; 8(5): 1721-24.e6 7 Kulig M et al.: Long-lasting sensitization to food during the first two years precedes allergic airway disease. The MAS Study Group, Germany. Pediatr Allergy Immunol 1998; 9(2): 61-7 8 Paller AS et al.: Dupilumab in children aged 6 months to younger than 6 years with uncontrolled atopic dermatitis: a randomised, double-blind, placebo-controlled, phase 3 trial. Lancet 2022; 400(10356): 908-19 9 Capozza K et al.: Insights from caregivers on the impact of pediatric atopic dermatitis on families: «I’m tired, overwhelmed, and feel like I’m failing as a mother.» Dermatitis 2020; 31(3): 223-7 10 Schmitt J et al.: Infant-onset eczema in relation to mental health problems at age 10 years: results from a prospective birth cohort study (German infant nutrition intervention plus). J Allergy Clin Immunol 2010; 125(2): 404-10 11 Strom MA et al.: Association between atopic dermatitis and attention deficit hyperactivity disorder in U.S. children and adults. Br J Dermatol 2016; 175(5): 920-9
Das könnte Sie auch interessieren:
Tierbisse bei Reisenden in tropischen und subtropischen Ländern
Brehms Tierleben einmal anders: wieso Spinnenbisse nicht so häufig sind wie angenommen, wie Feuerameisen ihren doppelzangigen Angriff führen und warum einfach der gesunde ...
Aktuelle Studien der Dermatoonkologie
In dieser Übersicht werden die laufenden klinischen Studien der Dermatoonkologie am Universitätsspital Zürich zusammengefasst und neu entwickelte Therapieansätze besprochen.
Die menschliche Haut in der modernen Kunst
Dr. Ralph Ubl, Professor für neuere Kunstgeschichte an der Universität Basel, stellte sich der schwierigen Herausforderung, einem Raum voller erwartungsvoller Dermatologen das Organ Haut ...