Multidisziplinäre Programme zur Behandlung von Menschen mit Adipositas
Autorin:
Dr. med. Dominique Durrer
Ancien Médecin associée
Département Maladies Communautaires
et Enseignement Thérapeutique
Hôpitaux Universitaires Genève (HUG)
EUROBESITAS Center,
EASO Collaborating Centre for Obesity Management (COMs)
Présidente Association Eurobesitas
Médecine Interne Générale FMH
Quai Perdonnet 14, 1800 Vevey
E-Mail: dominique.durrer@bluewin.ch
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
In der Schweiz hat sich – wie in allen Industrieländern – die Prävalenz von Übergewicht und Adipositas in den letzten Jahrzehnten mehr als verdoppelt. Dennoch lässt sich sagen, dass die Zahl der Erwachsenen und Kinder mit zu hohem Körpergewicht in den letzten Jahren in der Schweiz relativ stabil geblieben ist. Nach den letzten Untersuchungen des Bundesamts für Gesundheit (BAG) haben knapp 42% der erwachsenen Bevölkerung Übergewicht, 11% davon Adipositas. Rund 15% der Kinder haben Übergewicht oder leiden unter Adipositas.
Adipositas ist eine chronische Erkrankung
In der Bevölkerung und selbst unter medizinischem Fachpersonal begegnet man immer wieder der Auffassung, Adipositas sei lediglich das Ergebnis fehlenden Willens, eines simplen Missverhältnisses zwischen der Kalorienzufuhr von Personen, die zu viel essen, und der fehlenden körperlichen Aktivität dieser Personen, die häufig als faul gelten. Doch dem ist nicht so. Vielmehr weiss man bereits seit einigen Jahren, dass die Adipositas eine chronische, komplexe, progrediente und rezidivierende Erkrankung1 mit äusserst vielfältigen und zahlreichen Ursachen ist. Es wurden mehr als 100 Faktoren identifiziert, die direkten oder indirekten Einfluss auf das Körpergewicht haben, wie unter anderem genetische, physiologische, psychologische, soziale und Umweltfaktoren, endokrine Disruptoren oder lebensmittelbezogene Faktoren ( www.foresight.gov.uk ).2 Die Adipositas ist somit eine «öko-bio-psycho-soziale» Erkrankung. Sie ist mit zahlreichen, teils schweren Komplikationen verbunden, etwa mit kardiovaskulären Erkrankungen, Typ-2-Diabetes und sogar mit bestimmten Krebserkrankungen. Adipositas und Übergewicht haben auch auf makroökonomischer Ebene erhebliche Auswirkungen. Dem BAG zufolge haben sich die Gesundheitsausgaben zwischen 2002 und 2012 verdreifacht, wenn die direkten und indirekten Ausgaben berücksichtigt werden. Aus diesen verschiedenen Gründen ist es von entscheidender Bedeutung, die Patienten wirksam betreuen und behandeln zu können. Eine komplexe Erkrankung erfordert jedoch auch eine komplexe therapeutische Antwort und die Betreuung durch ein multidisziplinäres Team. In der Schweiz wird eine solche Art der Behandlung der Adipositas für Kinder und Jugendliche von den Krankenkassen erstattet; für Erwachsene ist dies bisher allerdings nicht der Fall. Das bedeutet, dass diese Patienten aktuell nicht wirksam versorgt werden können.
Allianz Adipositas Schweiz (ALLOB)
Die Allianz Adipositas Schweiz ist ein Verein, der alle anerkannten Fachverbände vereint, die im Bereich Adipositas tätig sind: die SAMO (Schweizerische Arbeitsgemeinschaft für Metabolismus und Obesitas), den AKJ (Fachverband Adipositas im Kindes- und Jugendalter), die SMOB (Swiss Society for the Study of Morbid Obesity and Metabolic Disorders) und Eurobesitas (Schweizerische Vereinigung von Patienten mit Adipositas). Angesichts der kritischen Situation hat die ALLOB beschlossen, eine Arbeitsgruppe zu bilden, um den «Goldstandard» eines multidisziplinären Adipositas-Managements zu definieren. Das letztliche Ziel besteht darin, die Ergebnisse dieser Studie dem BAG sowie den Krankenkassen zu präsentieren, um eine Erstattung durchzusetzen. Die Arbeit an diesem Projekt läuft und wir hoffen, bis Ende 2023/2024 die Erstattung entsprechender Programme zu erreichen.
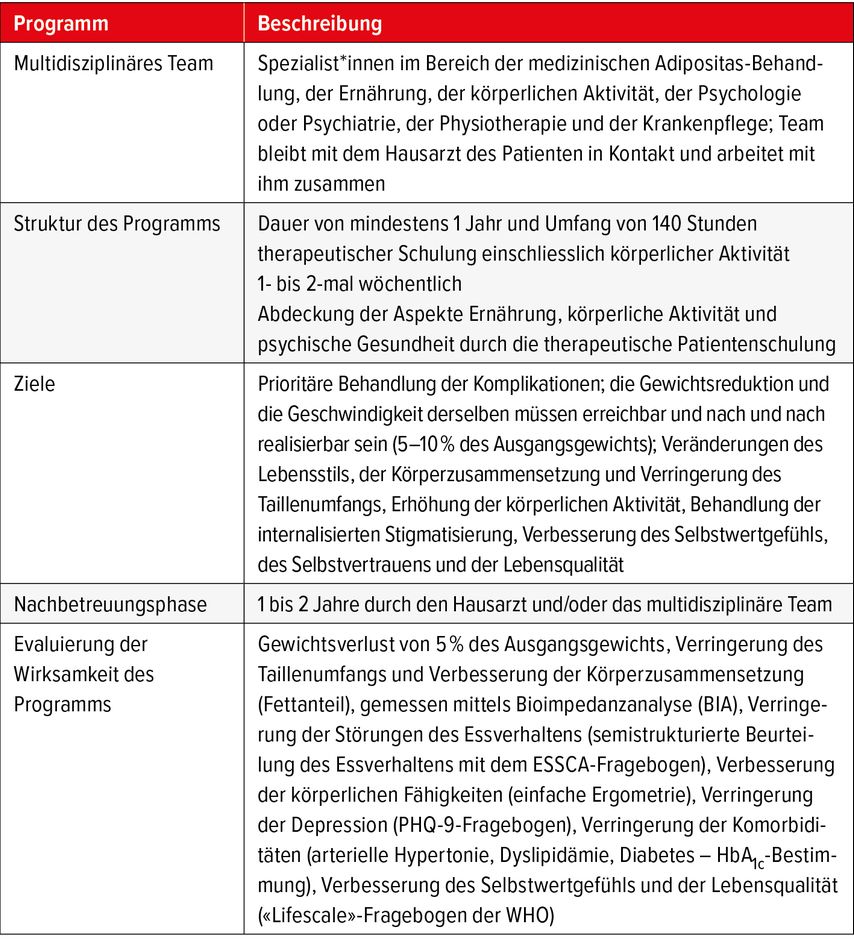
Multidisziplinäre Programme zur Behandlung von Erwachsenen mit Adipositas (Tab. 1)
Team
Es gibt nicht nur die eine Adipositas, sondern verschiedene Adipositas-Formen, deren Ätiologien sehr unterschiedlich sein können, weshalb sie auch unterschiedlich zu behandeln sind. Bei einer einfachen, moderaten Adipositas ohne psychologische Problematik kann eine basale Ernährungs- und Bewegungstherapie ausreichen. Bei allen anderen Formen besteht die optimale Therapie in einem spezifischen Programm mit einem multidisziplinären Team, das im Bereich Adipositas speziell geschult ist.3,4
Das multidisziplinäre Team setzt sich zusammen aus Spezialist*innen im Bereich der medizinischen Adipositas-Behandlung, der Ernährung, der körperlichen Aktivität, der Psychologie oder Psychiatrie, der Physiotherapie und der Krankenpflege. Dieses Team soll mit dem Hausarzt des Patienten zusammenarbeiten und in Kontakt bleiben. Dieser spielt mittelfristig in der Phase der Nachbetreuung des Patienten eine essenzielle Rolle.5 Die Patienten können auch vom Beitritt zu einer Selbsthilfegruppe oder Patientenvereinigung und deren Unterstützung profitieren, falls es entsprechende Möglichkeiten gibt.
Struktur
Die optimale Dauer der ersten Phase eines solchen multidisziplinären Programms scheint bei einem Jahr zu liegen. Der AKJ hat für Programme mit einer Dauer von mindestens 9 Monaten und 140 Stunden therapeutischer Schulung mit körperlicher Aktivität 2- bis 3-mal wöchentlich die vollständige Erstattung gemäss KVG erreicht. Wenn wir uns am Modell des AKJ orientieren, werden wir bessere Chancen haben, dass die Versicherungen unseren Vorschlag annehmen, weil sich die beiden Programme ähneln. Ferner stützen auch Wirksamkeitsstudien eine solche Dauer und Struktur.
Evaluierung des Programms
Um die Erstattung des Programms zu erreichen, ist natürlich eine Evaluierung seiner Wirksamkeit und Effizienz nötig. Um die Wirksamkeit des Programms zu bestimmen, werden vor seinem Beginn und nach seinem Abschluss die folgenden Variablen gemessen:6 Gewichtsverlust von 5% des Ausgangsgewichts, Verringerung des Taillenumfangs und Verbesserung der Körperzusammensetzung (Fettanteil), gemessen mittels Bioimpedanzanalyse (BIA), Verringerung der Störungen des Essverhaltens (semistrukturierte Beurteilung des Essverhaltens mittels ESSCA-Fragebogen), Verbesserung der körperlichen Fähigkeiten (einfache Ergometrie), Verringerung der Depression (PHQ-9-Fragebogen), Verringerung der Komorbiditäten (arterielle Hypertonie, Dyslipidämie, Diabetes – HbA1c-Bestimmung), Verbesserung des Selbstwertgefühls und der Lebensqualität («Lifescale»-Fragebogen der WHO).7,8
Mittelfristiges Nachbetreuungsprogramm
Die Nachbetreuung der Patienten nach Abschluss des Hauptprogramms kann alle 3 bis 6 Monate durch den Hausarzt sichergestellt werden. Dieser kann den Patienten an den Spezialisten zurückverweisen, falls das Körpergewicht innert 1 bis 2 Jahren um mehr als 3–5kg zunimmt. Während dieser Nachbetreuung im Anschluss an das Programm sollte es die Möglichkeit geben, die körperliche Aktivität in der Gruppe fortzusetzen (evtl. unter Beteiligung der Zusatzversicherung). Eine Nachbetreuung durch das multidisziplinäre Team kann in Form von 2 bis 4 Terminen pro Jahr organisiert werden.9
Ziele
Das Hauptziel besteht darin, dem Patienten dabei zu helfen, bestmöglich mit dieser Erkrankung zu leben, ihn zu befähigen, sich mit ihr auseinanderzusetzen, und neue persönliche und soziale Kompetenzen zu entwickeln. Die weiteren Ziele hinsichtlich Gewichtsverlust und Geschwindigkeit der Gewichtsreduktion müssen erreichbar und nach und nach realisierbar sein (5–10% des Ausgangsgewichts). Das Augenmerk liegt eher auf Veränderungen des Lebensstils, der Körperzusammensetzung, der Verringerung des Taillenumfangs und der Erhöhung der körperlichen Aktivität als auf dem Gewichtsverlust per se, und es wird vorrangig eine Verbesserung des Selbstwertgefühls, des Selbstvertrauens und der Lebensqualität angestrebt.10
Der Patient wird als «Experte» für sich und seinen Körper betrachtet und bestimmt selbst, in welchem Bereich er sein Verhalten mit der Unterstützung seines Hausarztes oder eines Adipositas-Spezialisten verändern möchte.
Im Rahmen dieser Betreuung ist die therapeutische Schulung der Patienten ein geeignetes Mittel, um ihnen dabei zu helfen, sich Wissen über ihre Erkrankung anzueignen, die Behandlung möglichst genau umzusetzen und den maximalen Nutzen aus ihr zu ziehen. Sie stellt einen Eckpfeiler der Behandlung dar.
Bei der Betreuung müssen die 5 Dimensionen der Person berücksichtigt werden:
-
Kognitive Dimension (ihre Krankheit, ihre Behandlung, ihre Komplikationen, ihr eigenes Ausgangsverhalten)
-
Affektive Dimension (ihre Gefühle, ihre Ängste, ihre Leiden)
-
Perzeptive Dimension (psychisches, körperliches Empfinden)
-
Metakognitive Dimension (ihre Werte, ihr Blick auf ihre Gesundheit, ihr Lebensentwurf)
-
Infrakognitive Dimension (ihre innersten Gedankengänge, ihre Überzeugungen, ihre unausgesprochenen Vorbehalte, ihre automatischen Gedanken)
Es ist daran zu erinnern, dass die Stigmatisierung und Diskriminierung von Personen mit Adipositas allgegenwärtig sind und zahlreiche negative Folgen für ihre geistige und körperliche Gesundheit haben. Wenn den Patienten die Schuld für ihr Gewicht gegeben wird und sie wiederholt stigmatisierenden Erlebnissen ausgesetzt sind, verinnerlichen sie schlussendlich, dass tatsächlich nur sie allein die Verantwortung für ihre Adipositas tragen und es somit ganz selbstverständlich ist, dass ihnen die Schuld daran gegeben wird. Dies geht so weit, dass sich die Betroffenen selbst stigmatisieren. Dies wird als internalisierte Stigmatisierung bezeichnet. Ein Patient, der darunter leidet, ist nicht in der Lage, sich für die Behandlung seiner Adipositas zu engagieren. Entsprechend muss betont werden, dass vor sämtlichen anderen therapeutischen Massnahmen eine psychologische Behandlung angezeigt ist, um dieses spezifische Problem zu lösen und eine Therapieblockade in der Zukunft zu vermeiden. Eine solche Blockade hätte erhebliche Konsequenzen, kann sie doch eine weitere Gewichtszunahme, eine Verstärkung der kardiometabolischen Komplikationen und eine schwere Depression nach sich ziehen. Darüber hinaus geht sie häufig mit einer schwierigen und weniger wirksamen Behandlung und einem erhöhten Risiko für eine erneute Gewichtszunahme einher.11
Um die Behandlung und ihre Erfolgsaussichten zu optimieren, ist es zudem erforderlich, über eine motivierende Gesprächsführung an der Motivation des Patienten zu arbeiten, bevor aktiv Massnahmen ergriffen werden.
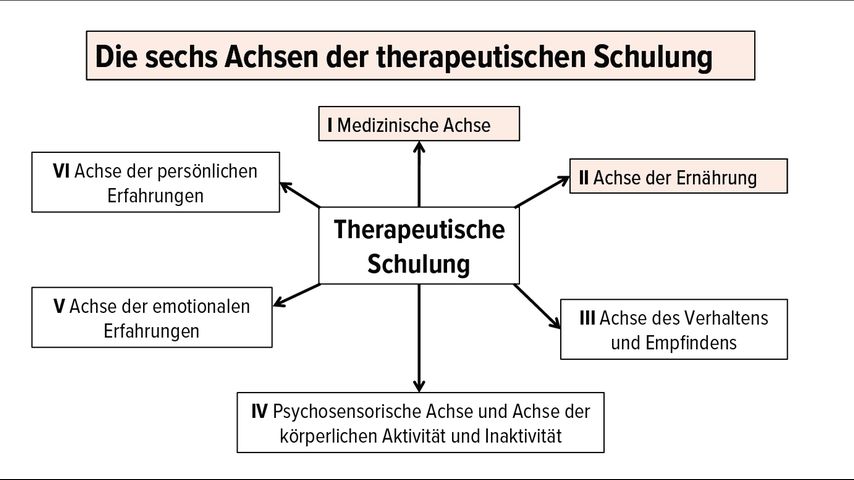
Therapeutische Schulung (Abb. 1)
Abb. 1: Die sechs Achsen des Inhalts einer therapeutischen Schulung zum Thema Adipositas
Achse I: medizinische Achse der Adipositas: In den Workshops geht es unter anderem um die Ätiologie der Adipositas, Adipositas als Krankheit, kardiovaskuläre Risikofaktoren und Typ-2-Diabetes. Auch der medizinische Nutzen einer Gewichtsreduktion wird behandelt.
Achse II: Achse der Ernährung: Gesprochen wird über eine Auswahl an Gerichten mit einem Diätassistenten, ausgewogene Ernährung, das Auswählen von Lebensmitteln im Supermarkt und das Lesen der Etiketten, sichtbaren und versteckten Zucker in Lebensmitteln, sichtbare und versteckte Fette in Lebensmitteln …, die Begriffe der Energiedichte (kcal/g eines Lebensmittels) und der Nährstoffdichte (Nährstoffmenge pro verzehrter kcal), den glykämischen Index usw.
Achse III: Achse des Verhaltens und Empfindens: Die körperlichen Gefühle von Hunger und Sättigung sowie die Geschwindigkeit der Nahrungsaufnahme werden erkundet. In Kleingruppen werden die Themen bewusstes Essen, Freude am Essen, ausreichendes Kauen zum Freisetzen der Geschmacksaromen, Essen mit allen fünf Sinnen und Essen mit verbundenen Augen zur Schärfung der Sinne behandelt. Schliesslich wird über die Auslöser von Essanfällen oder Nascherei, die Gründe der Gewichtszunahme usw. nachgedacht.
Achse IV: Psychosensorische Achse und Achse der körperlichen Aktivität und Inaktivität: Praktisches Umsetzen und Spüren moderater Anstrengung, psychomotorischer Ansatz mit Erkundung der Empfindungen bei Remobilisierung des Körpers, aber auch in Entspannungsphasen mit vollem Bewusstsein für die körperlichen Sinneswahrnehmungen, Freude an der Bewegung zurückgewinnen, körperliche Inaktivität bewusst wahrnehmen usw.
Achse V: Achse der emotionalen Erfahrungen: Die Erfahrungen mit der Adipositas samt ihren Schwierigkeiten, die in allen Facetten besprochen werden, und die Ressourcen des Patienten werden ans Licht gebracht; Schreib-Workshops, Kunsttherapie-, Collage- oder «Fotosprache»-Einheiten, Theater, Rollenspiele.
Achse VI: Achse der persönlichen Erfahrungen: Gespräch über die persönlichen Erfahrungen des Patienten, Identifikation seiner Werte, seiner bewusst und unbewusst getroffenen Lebensentscheidungen, seiner Überzeugungen, seiner Erfahrungen mit Stigmatisierung. Rollenspiele zum besseren Umgang mit Situationen, in denen der Patient Stigmatisierung erfährt.
Das durch die therapeutische Schulung vermittelte Wissen hebt die zahlreichen Facetten der Adipositas hervor und hilft dem Patienten und seinen Angehörigen dabei, die Krankheit zu verstehen. Die therapeutische Schulung verkörpert einen humanistischen Ansatz, der auf den Patienten und seine Bedürfnisse ausgerichtet ist und Teil jedes multidisziplinären Programms sein sollte. Das Ziel der Schulung besteht darin, den Patienten in die Lage zu versetzen, im Rahmen seiner Behandlung aktiv zu werden, seiner Krankheit Herr zu werden und sie sich zu eigen zu machen, indem er Selbstmanagementfähigkeiten entwickelt, die langfristig im Alltag genutzt werden können. Der Patient wird somit zum Co-Therapeuten und Behandlungspartner. Er wird empathisch unterstützt und führt echte Veränderungen seines Lebensstils herbei, die notwendig sind, um das Auftreten der mit Adipositas verbundenen Komplikationen zu verhindern. Die therapeutische Schulung verbessert die Therapietreue, doch nicht nur das: Sie ermöglicht es dem Patienten auch, seine Lebensqualität zu verbessern und seinen Lebensweg selbst zu wählen.
-
Das primäre Ziel besteht darin, dem Patienten die Möglichkeit zu geben, sich objektive Kenntnisse über seine Erkrankung anzueignen, ihren Ursprung, ihre verschiedenen wahrscheinlichen Ätiologien und die Auswirkungen erlebter Herausforderungen auf die Gewichtsentwicklung zu verstehen, um so besser zu begreifen, welche Folgen bestimmte Ereignisse hatten, die die Entwicklung des Gewichts beeinflusst haben könnten; das bedeutet auch, die Geschichte des eigenen Körpergewichts im Lebensverlauf zu verstehen. Dies versetzt den Patienten in die Lage, seine Erkrankung besser zu akzeptieren und erreichbare Ziele zu definieren, ohne sich dabei zu hohem psychischem Druck auszusetzen.
-
Die Ernährung spielt eine wichtige Rolle, allerdings eine weniger wichtige als das Essverhalten und das Wiedererlangen der körperlichen Wahrnehmung von Hunger und Sättigung. Denn ein Patient, der nach seinem Hunger- und Sättigungsgefühl isst, isst langsam (da das Sättigungsgefühl erst nach etwa 20 Minuten einsetzt) und wird bei sich eine allmähliche Gewichtsreduktion beobachten können. Ein Screening auf Störungen des Essverhaltens und deren Behandlung im Rahmen einer kognitiven Verhaltenstherapie sind ebenfalls von entscheidender Bedeutung.
-
Ebenso unverzichtbar ist es, sich seinen Körper wieder zu eigen zu machen. Denn Patienten mit Adipositas sind entkoppelt von ihrem Körper, schauen sich nicht mehr im Spiegel an und haben häufig kein Gefühl mehr für ihren Körper. Es ist wichtig, dass sie die Freude an der Bewegung wiederfinden. In diesem Zusammenhang kann ein körpertherapeutischer, co-konstruktiver Ansatz, der die Patienten in den Veränderungsprozess einbindet, entscheidende Impulse geben. Er kann die Selbstwahrnehmung verbessern und auch die Fähigkeit, loszulassen und sich auf sich selbst, auf die Koordination von Gesten, das Gleichgewicht, die Atmung, das Rhythmusgefühl und die Orientierung im Raum zu konzentrieren, und die Auseinandersetzung mit dem eigenen Körperbild fördern. Seine körperlichen Empfindungen zu erspüren und sie mit seinen Gefühlen und Gedanken in Beziehung zu setzen, ist von wesentlicher Bedeutung. Danach gilt es, die Freude an der Bewegung wiederzuentdecken und ein aktiveres Leben zu führen.
-
Ein weiteres zentrales Element ist die Auseinandersetzung mit der Stigmatisierung: Wir leben in einer Gesellschaft, die die Adipositas begünstigt, sie aber gleichzeitig ablehnt. Sie steht unter dem Einfluss des Schlankheitsideals, und wer von diesem abweicht, muss mit Stigmatisierung rechnen. Die Stigmatisierung ist überall anzutreffen: in den Medien, in der Öffentlichkeit, am Arbeitsplatz, in der Familie, im Freundeskreis und selbst im medizinischen und paramedizinischen Umfeld. Die Folgen der Stigmatisierung sind dramatisch. Sie verringert das Selbstwertgefühl und fördert Depressionen, die bis hin zu Suizidgedanken oder suizidalem Verhalten führen können. Geschlossen wird der Teufelskreis dadurch, dass ein geringes Selbstwertgefühl eine Zunahme von Störungen des Essverhaltens und Bewegungsmangel nach sich zieht, was wiederum das Ausmass der Adipositas verstärkt und eine Abnahme der Lebensqualität zur Folge hat.12 Der Soziologe Jeffrey Sobal hat dieses Phänomen viele Jahre untersucht. Er schlägt ein Modell mit vier Elementen vor, um Patienten im Umgang mit Stigmatisierungssituationen zu unterstützen.13
-
Die therapeutische Patientenschulung sollte also Teil der multidisziplinären Behandlung von Patienten mit Adipositas sein. Sie fördert die langfristige Motivation, ohne sich dabei allein auf die Gewichtsreduktion zu konzentrieren, indem die kognitiven, aber auch die emotionalen und sensorischen Dimensionen der Person angesprochen werden.14 Durch sie kann der Patient auch auf den Umgang mit Stigmatisierung vorbereitet werden, welche verheerende Auswirkungen haben und insbesondere zu einer Verstärkung der Adipositas führen kann.15,16
Motivierende Gesprächsführung: der Schlüssel zur Veränderung
Jede einmal übernommene dysfunktionale Verhaltensweise, sei sie noch so schädlich, ist mit einem sekundären Nutzen verbunden, der die Betroffenen davon abhält, Veränderungen herbeizuführen. Die motivierende Gesprächsführung erweist sich in diesem Zusammenhang als ein sehr hilfreicher Schlüssel.17 Ihr Ton ist empathisch, nicht urteilend und ermutigend. Sie soll eine herzliche Stimmung und eine Atmosphäre gegenseitigen Vertrauens schaffen. Das primäre Ziel besteht darin, eine Allianz mit dem Patienten einzugehen. Es handelt sich um eine Kommunikationstechnik, die dem Patienten eine zentrale Stellung einräumt. Sie fordert seine aktive Beteiligung ein und berücksichtigt seine Überzeugungen. Sie ermöglicht es, Konfrontationen zu vermeiden, und baut den Widerstand gegenüber Veränderungen ab. Zwischen Therapeut und Patient sollte ein partnerschaftliches Verhältnis bestehen und der Arzt sollte es vermeiden, sich als der «Experte» zu positionieren, was bei der Ausübung seiner Tätigkeit nicht unbedingt die Regel ist. Darüber hinaus kann durch die motivierende Gesprächsführung Stigmatisierung vermieden werden.
Schlussfolgerungen
In mehreren Studien konnte beobachtet werden, dass nicht mit einem einfachen ernährungstherapeutischen Ansatz, sondern mit kombinierten Programmen unter der Leitung eines multidisziplinären Teams, die auf das Essverhalten, ausreichend körperliche Aktivität und die Behandlung psychischer Probleme ausgerichtet sind und die sich die therapeutische Patientenschulung und motivierende Gesprächsführung zunutze machen, die grössten Gewichtsreduktionen sowie eine Verbesserung der Lebensqualität erzielt werden können. Sie führen bei den Patienten zu einer echten Veränderung ihrer Lebens- und Denkweise und einer langfristig höheren Motivation. Die mit der Adipositas verbundenen Komplikationen nehmen deutlich ab oder verschwinden sogar ganz. Die Möglichkeit, ein solches Programm mit einer der aktuell verfügbaren spezifischen medikamentösen Therapien zu kombinieren, die auch ein sehr wirksames Mittel darstellen, ist ebenfalls von grossem Wert.
Vor diesem Hintergrund rechnen wir damit, bis Ende 2023/2024 die Erstattung des multidisziplinären Programms der ALLOB durch die Krankenkassen zu erreichen, stellt es doch für zahlreiche Patienten in einer häufig hoffnungslosen Situation einen echten Grund zur Hoffnung dar.
Literatur:
1 Bray GA et al.: Obesity: a chronic relapsing progressive disease process. A position statement of the World Obesity Federation. Obesity review 2017; 18: 715-23 2 Vandenbroeck P et al.: Foresight Tackling Obesities: Future Choices – Obesity System Atlas. Government Office for Science2007. https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/295153/07-1177-obesity-system-atlas.pdf 3 Malatesta D et al.: Programme interdisciplinaire pour le traitement de l’obésité en Suisse. 2021. https://www.bag.admin.ch/dam/bag/de/dokumente/npp/forschungsberichte/forschungsberichte-e-und-b/programmes-multiprofessionnels-obesite.pdf.download.pdf/Rapport_Programmes%20mutiprofessionels%20ob%C3%A9sit%C3%A9_mai21.pdf 4 Mendes A et al.: Multidisciplinary programs for obesity treatment in Brazil: a systematic review. Rev Nutr 2016; 29 5 Durrer Schutz D et al.: European practical and patientcentred guidelines for adult obesity management in primary care. Obes Facts 2019; 12: 40-66 6 Ruiz V et al.: Effectiveness of an interdisciplinary program performed on obese people regarding nutritional habits and metabolic comorbidity: a randomized controlled clinical trial. Int J Environ Res Public Health 2020; 17: 336 7 Bischoff SC et al.: Multicenter evaluation of an interdiscipkinary 52 week weight loss program for obesity with regard to body weight, comorbidities and quality of life-a prospective study. Int J Obes 2012; 36: 614-24 8 Johns DJ et al.: Diet or exercise Interventions vs combined behavioral weight management programs: a systematic review and meta analysis of direct comparisons. J of Acad Nutr Diet 2014; 114: 1557-68 9 Montesi L et al.: Long term weight loss maintenance for obesity: a multidisciplinary approach. Diabetes Metab Syndr Obes 2016; 9: 37-46 10 Yumuk V et al.: An EASO Position Statement on multidisciplinary obesity management in adults. Obes Facts 2014; 7: 96-101 11 Puhl R et al.: Health consequences of weight stigma: implications for obesity prevention and treatment. Current Obes Rep 2015; 4: 182-90 12 Rubino F: Joint international consensus statement for ending stigma of obesity. Nat Med 2020; 26: 485-97 13 Sobal J: Obesity and nutritional sociology: a model for coping with the stigma of obesity. Clin Soc Rev 1991; 9: 125-41 14 Albano M et al.: Therapeutic patient education in obesity: analysis of the 2005-2010 literature. Educ Ther Patient 2012; 4: S101-10 15 Correia C et al.: Effectiveness of therapeutic patient education interventions in obesity and diabetes: a systematic review and meta-analysis of randomized controlled trials, Nutrients 2022; 14: 3807 16 Durrer D: l’éducation thérapeutique. In: Lecerf JM et al.: Les obésités. Médecine et chirurgie. Elsevier Masson, 202117 Durrer-Schutz D, Schutz Y: Comment aborder l’éducation thérapeutique d’un patient obèse? La motivation du patient… et du médecin: une des clés du succès thérapeutique? Obésité 2009; 4: 23-7
Das könnte Sie auch interessieren:
L’inspection des pieds et des chaussures est l’alpha et l’oméga
Les patients atteints du syndrome du pied diabétique n’ont pas seulement besoin d’un traitement des ulcères, mais aussi d’un bon suivi en médecine interne. Le traitement des facteurs de ...
La découverte du traitement par glucocorticoïdes …
Comme chaque année, les endocrinologues et diabétologues suisses se sont réunis pendant deux jours à Berne en novembre 2019. L’assemblée annuelle, dont le programme fourmillait de sujets ...