Kritische Analyse der Umfrageergebnisse
Gesprächspartner:
Dr. Anne Kleiner
Assistent*innenvertreterin der ÖGOuT
Prim. Dr. Vinzenz Auersperg
Präsident der ÖGO
Das Interview führte und dokumentierte
Ap. Prof. Priv.-Doz. Dr. Lukas L. Negrin
Medizinische Universität Wien Zukunftsreferent der ÖGOuT
Dr. Anne Kleiner, Assistent:innenvertreterin der Österreichischen Gesellschaft für Orthopädie und Traumatologie (ÖGOuT), und Prim. Dr. Vinzenz Auersperg, Präsident der Österreichischen Gesellschaft für Orthopädie und orthopädische Chirurgie (ÖGO), erklärten sich bereit, im Zusammenhang mit der ÖGOuT-Umfrage „Blick in die Zukunft“ ein Interview zu geben. Dieses wurde von Prof. Lukas Negrin geführt und zusammengefasst.
Welches Auswertungsergebnis des Fragebogens hat Sie am meisten überrascht?
A. Kleiner: Es hat mich positiv überrascht, dass 77,1% der Befragten, von denen sich der Großteil bereits im Facharztstadium befindet, ein Fellowship absolvieren möchten, was in der Regel mit einem Ortswechsel verbunden ist. Dieses Ergebnis hätte ich nicht erwartet, da viele der Fachärzt:innen bereits eine Ordination und/oder Familie haben und daher ortsgebunden sind. Positiv überrascht bin ich auch, dass sich 78,3% der Befragten in der Akutversorgung von Traumata ausreichend ausgebildet fühlen, wobei aber nicht feststellbar ist, ob sich die individuelle Einschätzung zum Beispiel auf die Standardversorgung von Frakturen oder die Behandlung komplexer Verletzungen als Zielkriterium bezieht.
V. Auersperg: Der Ausdruck im Fragebogen, der mich am meisten überrascht bzw. irritiert hat, war, dass da irgendjemand den Wunsch nach einem Sabbatical haben könnte. Diese Auszeit sollte man in der Mitte des Arbeitslebens oder im zweiten bis letzten Drittel ansiedeln, um neue Impulse für sein Leben zu bekommen und seinen Blick zu erweitern. Ich glaube nicht, dass man ein Sabbatical nach dem Ende seiner Ausbildung benötigt. Stattdessen kann ein längerer Besuch eines Krankenhauses im Ausland den eigenen Horizont erweitern. Prinzipiell ist es gut, dass man sich zum Beispiel durch Rotation anderen Einflüssen aussetzt. Sich in verschiedenen Umgebungen bewähren zu müssen öffnet auch die Fantasie, wie man mit den eigenen Problemen umgeht. Überrascht hat mich auch, dass Geld doch immer wieder eine so große Rolle spielt. Das erlebe ich im täglichen Leben nicht so stark, da überwiegen die Probleme mit den Herausforderungen wie Dienstpläne und ganz besonders die schwer zu erreichende Erfüllung des Curriculums. In meinem Umfeld bemerke ich hingegen auch, dass die Rahmenbedingungen (hauseigene Kinderbetreuungsplätze, Anzahl der Urlaubstage etc.) nicht immer optimal sind und daher Änderungswünsche bestehen.
Spiegeln die Ergebnisse des Fragebogens die Erfahrungen aus Ihrem klinischen Alltag wider?
A. Kleiner: Insgesamt stimmen die Ergebnisse mit meiner Einschätzung und meiner subjektiven Wahrnehmung, die ich in zahlreichen Gesprächen mit meinen Kolleg:innen erhalten habe, überein. Das Erlernen von Fertigkeiten ist im Alltag aus Zeitmangel oft schwierig. Eine Adaptierung der OP-Zahlen wird von vielen gewünscht, wobei die Probleme bei der Erfüllung bestimmter Zahlen von Haus zu Haus variieren. Insbesondere junge Kolleg:innen würden gerne mehr Diskussionen über aktuelle, herausfordernde Fälle führen. Viele Fachärzt:innen bevorzugen ein Mischmodell aus Klinik und Niederlassung. Gründe für das Verbleiben in der Klinik sind hauptsächlich die Möglichkeit, sich individuell zu entwickeln, sowie die Komplexität der Fälle und die Vielseitigkeit der Tätigkeit, während als Gründe für das Abwandern in die Niederlassung überwiegend „keine Nachtdienste“ und „freie Zeiteinteilung“ genannt werden. Dass die im Fragebogen erhobene Spezialisierungsrate so gering ist, liegt meiner Meinung nach an den vorgegebenen Auswahlmöglichkeiten. Ich glaube, dass sich viele Kolleg:innen schlussendlich ein bis zwei Gelenke oder Körperregionen aussuchen, mit denen sie sich beschäftigen möchten.
V. Auersperg: Etwas weniger als die Hälfte der Befragten kann sich vorstellen, in die Niederlassung zu gehen und im Krankenhaus gebunden zu bleiben. Da denke ich an Häuser, in denen ein Großteil der Ärzt:innen nur in Teilzeit angestellt ist und viele von ihnen die Patient:innen aus ihrer eigenen Ordination mitbringen. Dieses „Geschäftsmodell“ birgt jedoch große Nachteile für die Ausbildung, da die (in der Regel allgemeinversicherten) Patient:innen erwarten, dass auch einfachere Operationen von „ihrem Arzt/ihrer Ärztin“ und nicht von einem Assistenten/einer Assistentin durchgeführt werden. Für Letztere ist es daher ausgesprochen schwierig, die notwendigen OP-Zahlen zu erreichen. Dieses System ist für Krankenhausträger vorteilhaft, denn die Ambulanz wird geschont und die OP-Säle werden gefüllt, aber die Ausbildung ist damit wesentlich erschwert. Wo der Mittelweg ist, der Kompromiss, den angestellten Ärzten auch die Möglichkeit zur Ordinationstätigkeit zu geben, ist sicher regional sehr unterschiedlich und von lokalen Gegebenheiten abhängig, wie zum Beispiel vom Anteil der Akutversorgung im Gegensatz zur elektiven Versorgung.
Die Frage nach der ausreichenden Vermittlung von Skills zur späteren Leitung eines Traumateams halte ich für unglücklich formuliert, da niemand unmittelbar nach dem Abschluss seiner Ausbildung ein Team leitet. Ich entnehme aber der Fragestellung, dass es offen ist, ob das Curriculum genügend Skills vermittelt, um Trauma wirklich versorgen zu können. Wenn Zweifel bestehen, müssen wir daran arbeiten, dass die richtigen Fertigkeiten unterrichtet werden. Meiner Meinung nach sollten „Basisfachärzt:innen“ ausgebildet werden, die mit allen Notfällen in einem Standardkrankenhaus, wo eine Person alleine Dienst macht – wie zum Beispiel einer Extremitätenverletzung, einem septischen Gelenk und dem Erkennen von Plegien und Caudasymptomatiken –, zurechtkommen. Wenn der Arzt/die Ärztin ein septisches Gelenk operieren oder einen Kopf-Inlay-Wechsel durchführen können soll, dann müssen ihm/ihr diese Fähigkeiten vermitteln werden, was bis dato so nicht der Fall ist. Ein Traumateam kann ich erst dann leiten, wenn ich mir die notwendigen Kompetenzen dafür angeeignet habe, was in der Regel erst nach der Ausbildung wirklich gelingt und ganz sicher durch ein Fellowship-System wie im angloamerikanischen Bereich gut unterstützt würde. Grundsätzlich müssen Schwerpunkte sowohl in der Orthopädie als auch in der Traumatologie im Laufe der Zeit erlernt werden.
Welche Aussagen bereiten Ihnen in Hinblick auf die Zukunft der Orthopädie und Traumatologie die größten Sorgen bzw. in welchen Aspekten sehen Sie das größte Potenzial für positive Veränderungen?
A. Kleiner: Der Personalmangel sowohl bei uns Ärzt:innen als auch in den anderen Berufsgruppen, vor allem in der Pflege, bereitet mir die größten Sorgen, weil dadurch der Druck auf unsere täg-liche Arbeit erhöht wird. Da wir immer häufiger zusätzliche Arbeiten übernehmen müssen, bleibt nicht nur weniger Zeit pro Patient:in, sondern auch für Teaching im klinischen Alltag. Dass 61% der Umfrageteilnehmer:innen meinen, nach ihrer Ausbildung (eher) nicht über die für die Leitung eines Traumateams notwendigen Skills zu verfügen, spiegelt wider, dass uns in Österreich in einigen Jahren ein Problem mit der Akutversorgung drohen könnte. Das größte Potenzial für Verbesserungen sehe ich bei der Ausbildungsordnung, über die sowohl bei den Ausbildner:innen als auch bei den Auszubildenden große Unzufriedenheit herrscht. Als positiv erachte ich es, dass – anders als direkt nach der Zusammenlegung von Orthopädie und Unfallchirurgie – das gemeinsame Fach zunehmend akzeptiert wird und von beiden Seiten die Bereitschaft vorhanden ist, die Ist-Situation zu verbessern. Die gemeinsamen Bestrebungen sind meiner Meinung nach darauf ausgerichtet, die Ausbildung zu vereinfachen, die Facharztprüfung aufzuwerten und mehr kompetenzorientierte Inhalte zu vermitteln.
V. Auersperg: Der größte positive Effekt, den wir auslösen können, ist, dass wir mit der ÖGOuT eine große Gesellschaft kreieren, indem wir alle an einem Strang ziehen und Dinge, die in den beiden „alten“ Gesellschaften ÖGO und ÖGU (Österreichische Gesellschaft für Unfallchirurgie) gut funktionieren, in der ÖGOuT erfolgreich weiterentwickeln. Unser gemeinsamer Workshop in Salzburg hat mir gezeigt, dass wir bereits auf einem guten Weg sind, wobei aber noch viel Leben hineinkommen muss. Wir müssen lernen, uns auszutauschen und sowohl über strukturelle als auch medizinisch-fachliche Probleme zu diskutieren, denn jede Art von Vernetzung hilft uns beim Lösen von Problemen in der Zukunft.
Die Umfrageteilnehmer:innen haben die Abhaltung von Operationskursen, Kongressen und Fortbildungsveranstaltungen sowie die Etablierung von Strukturen, die das Fachwissen aus den Bereichen Orthopädie und Traumatologie auf höchstem Niveau aufrechterhalten, als die wichtigsten Aufgaben der ÖGOuT eingestuft. Dem stimme ich voll und ganz zu. Bedingt sowohl durch das lokale Behandlungsspektrum als auch die Seltenheit spezieller Diagnosen können sich Asisstenzärzt:innen nicht alles Wissen in dem Haus, in dem sie arbeiten, aneig-nen. Mit der Bereitstellung einer ordentlichen externen Wissensvermittlung durch die Organisation von Fortbildungsveranstaltungen kann die ÖGOuT nicht nur diese Lücke schließen, sie bietet ihren Mitgliedern auch die Möglichkeit der eigenen Standortbestimmung im Rahmen der Ausbildung.
Sorgen bereitet mir hingegen das Wording „Work-Life-Balance“, das zunehmend an Bedeutung gewonnen hat. „Work“ wird als das Gegenteil von „Life“ interpretiert und nicht mehr in das Leben integriert. Für junge Ärzt:innen soll es nicht das Ziel sein, die Arbeit auf ein Mi-nimum zu reduzieren. Sie sollen lernen, mit den Belastungen ihres Berufes positiv umzugehen und Freude an der Arbeit haben. Diese soll nicht als Fegefeuer für den Himmel in der Pension erachtet werden. Ich hoffe, dass sich die Kolleg:innen durch die Verbesserung von Rahmenbedingungen und Strukturen zunehmend mit ihrer Arbeit identifizieren können.
Frau Dr. Kleiner, haben Sie das Gefühl, dass Ihre Probleme als Jungärztin von den arrivierten Kolleg:innen ernst genommen werden und Sie genügend Unterstützung erhalten?
A. Kleiner: Ich glaube, dass man in unserer Berufsgruppe im Vergleich zu anderen Feldern doch eher proaktiv handeln muss, wenn man Unterstützung benötigt. Wenn man den richtigen Zeit-punkt wählt und sich an die richtige Person wendet, habe ich jedoch schon das Gefühl, dass man bei Problemen die notwendige Unterstützung erhält. Ich habe es noch nicht erlebt, dass ein Kollege oder eine Kollegin, der/die Hilfe benötigt hat, diese nicht erhalten hat.
Herr Prim. Auersperg, was macht für Sie mit Ihrer jahrzehntelangen Berufserfahrung die derzeitige Generation der Ärzt:innen so besonders?
V. Auersperg: Ich erlebe die jungen Ärzt:innen in meinem Haus eigentlich als leistungswillig. Die derzeitige Generation der Ärzt:innen weist durchwegs sehr gute Kenntnisse im Umgang mit den modernen digitalen Medien und Plattformen auf, sodass auch in der Orthopädie und Unfallchirurgie die soziale Vernetzung nicht nur mit Kolleg:innen, sondern auch mit Patient:innen zunehmen wird. Hoffentlich gelingt es uns in Zukunft besser, die Erfordernisse des klinischen Alltags in den Krankenhäusern durch Ordinationstätigkeiten nicht zu erschweren, sondern zu ergänzen und zu verbessern.
Ich bedanke mich für das Interview.
Das könnte Sie auch interessieren:
Kritische Analyse der Umfrageergebnisse
Dr. Anne Kleiner, Assistent:innenvertreterin der Österreichischen Gesellschaft für Orthopädie und Traumatologie (ÖGOuT), und Prim. Dr. Vinzenz Auersperg, Präsident der Österreichischen ...
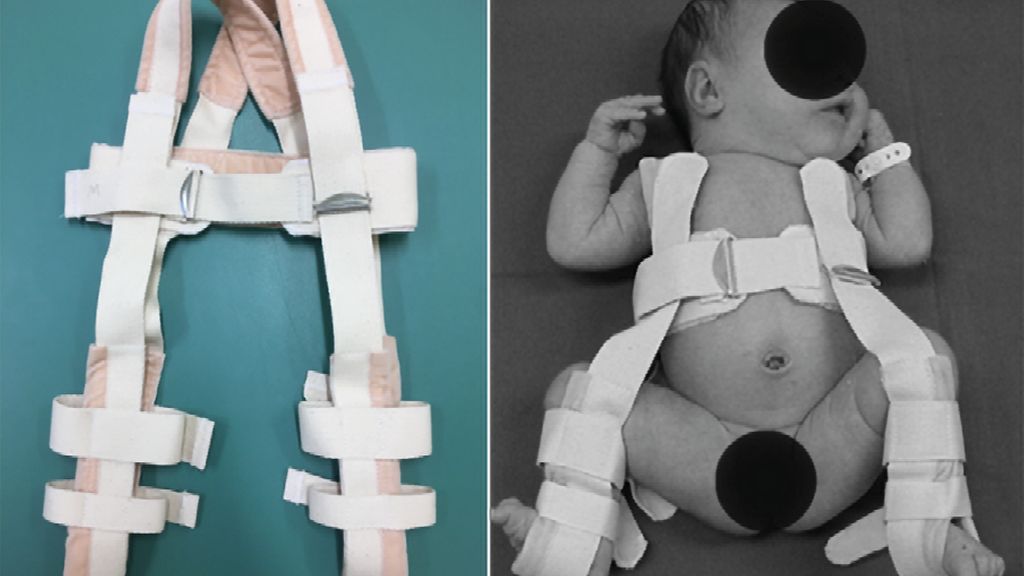
Die Pavlik-Riemenbandage
Seit dem Jahr 1991 ist in Österreich eine orientierende Hüftsonografie des Neugeborenen in der 1. sowie in der 6.–8. Lebenswoche ein fester Bestandteil der routinemäßigen Untersuchungen ...
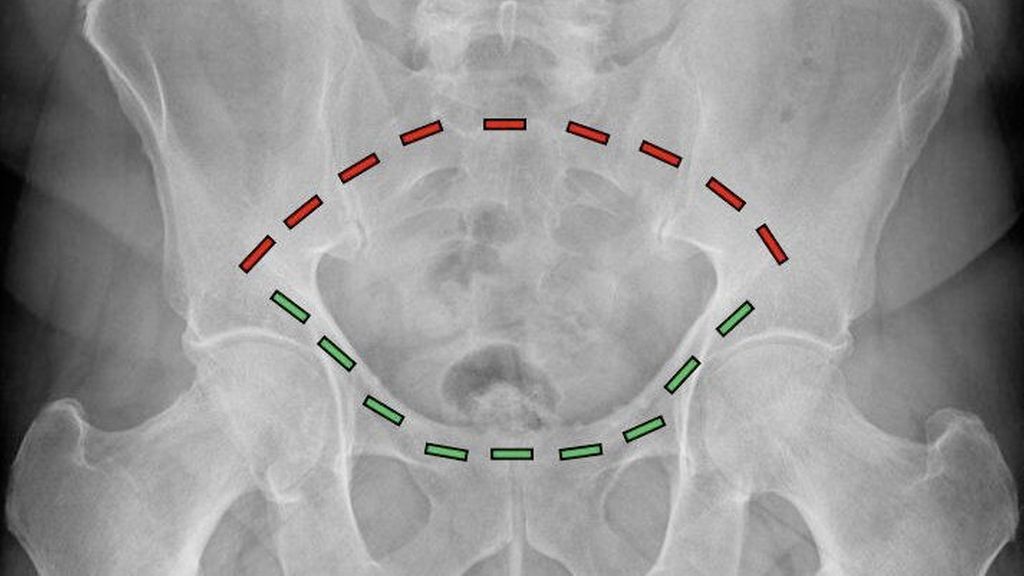
Therapie von Fragilitätsfrakturen des Beckenringes
FFP-Frakturen („fragility fractures of the pelvis“) entsprechen in Morphologie und Entstehungsmechanismus den osteoporotischen Beckenbrüchen – so wurden diese Frakturen über Jahrzehnte ...