Schuppung an Füßen, Knien und Händen – nur ein therapierefraktäres Ekzem?
Autorin:
Dr. Hannah Penelope Hannert
Abteilung für Dermatologie und Venerologie
Landesklinikum Wiener Neustadt
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Wenn Kinder unter hartnäckigen Hautveränderungen an den Händen und Füßen leiden, führt der erste Gedanke oft zu bekannten Ekzemformen. Doch was passiert, wenn die Standardtherapien versagen? Eine genauere Untersuchung könnte der Schlüssel sein, wie dieser Fall eines 6-jährigen Jungen eindrucksvoll zeigt.
Keypoints
-
Die akrale Peeling-Skin-Erkrankung ist eine seltene autosomal-rezessive Verhornungsstörung, welche durch Mutation im Transglutaminase-5-Gen und seltener im Cystatin-A-Gen verursacht wird.
-
Klinisch ist die Erkrankung gekennzeichnet durch schmerzlose oberflächliche Blasenbildung mit anschließender Abschuppung in mechanisch beanspruchten Bereichen wie Händen, Füßen und Knien.
-
Symptomatische Maßnahmen und Triggervermeidung bilden das Fundament der Behandlung. Vor allem glycerolhaltige, rückfettende Externa zur Stärkung der Hautbarriere, das Tragen von bequemen Schuhen und das Meiden von feucht-heißen Milieus können das klinische Bild erheblich bessern.
-
Klinisch ist eine Differenzierung von anderen Ursachen akraler Schuppung und Blasenbildung, wie der lokalisierten Epidermolysis bullosa simplex und dem keratolytischen Wintererythem, kaum möglich – daher sind für die Diagnosesicherung molekulargenetische Untersuchungen notwendig.
Ein Blick auf die Anamnese und Klinik
Ein 6-jähriger Bub wurde vorgestellt, da er seit dem sechsten Lebensmonat wiederkehrende Hautveränderungen zeigte. Diese betrafen primär die Füße, weniger ausgeprägt waren sie an Knien und Händen. Von den Eltern beschrieben wurde zunächst eine dezente Blasenbildung, die in schuppende Ausschläge überging. Neben leichtem Juckreiz bestanden keine Beschwerden und ein guter Allgemeinzustand. Mechanische Belastung und Thermenaufenthalte verschlimmerten die Symptome. Vorangegangene Behandlungen mit topischen Kortikosteroiden und Calcineurin-Inhibitoren brachten weder eine schnellere Heilungstendenz noch eine Verminderung der Schübe. Bei der klinischen Untersuchung zeigten sich multiple nummuläre Erytheme mit groblamellärer Schuppung und fokal kleinen Erosionen an den Fußrücken und Fußrändern sowie auch an den Händen. Hier waren insbesondere die Fingerstreckseiten betroffen. Weiters zeigten sich eine grobe Abschuppung und einzelne Erosionen präpatellar beidseits (Abb. 1).
Abb. 1: Klinische Präsentation unseres Patienten mit groblamellärer Schuppung und fokalen Erosionen im Bereich der Hände, Knie und Füße
Mundschleimhaut, Hautanhangsgebilde, Anogenitalregion sowie restliches Integument zeigten außer einer Keratosis pilaris keine Auffälligkeiten. Ein weißer Dermographismus konnte ausgelöst werden.
Differenzialdiagnosen
Folgende Differenzialdiagnosen kommen in Betracht:
-
Dyshidrosis lamellosa sicca (Minimalvariante des dyshidrotischen Ekzems):typischerweise flüssigkeitsgefüllte Bläschen an den Handflächen, welche eintrocknen und eine feine halskrausenartige Schuppung hinterlassen. Meist schubhaft mit Juckreiz. Gutes Ansprechen auf topische Kortikosteroide.
-
Atopisches Hand- und Fußekzem:begleitet von starkem Juckreiz, atopische Diathese in der Anamnese und/oder Familienanamnese. Auch hier gutes Ansprechen auf topische Kortikosteroide.
-
Irritative oder allergische Kontaktdermatitis: Verschlechterung durch Wasserkontakt und mechanische Reize. Kontaktallergien oder irritative Ekzeme sind häufig begrenzt auf die Kontaktareale und bessern sich nach Allergen- oder Irritanzienkarenz.
-
Tinea pedis et manus: meist einseitig bzw. plantar beidseitig und palmar nur einseitig („two feet-one hand syndrome“, TFOHS) vorkommende feinlamelläre Schuppung. Keine Schübe. Eine mykologische Testung mittels Kultur oder PCR ist wegweisend.
Auch an seltenere genetische Erkrankungen sollte in diesem Fall gedacht werden:
-
Lokalisierte Epidermolysis bullosa simplex (Typ Weber-Cockayne): Blasenbildung unter mechanischer Belastung, meist schmerzhaftere Effloreszenzen. Autosomal-dominanter Erbgang. Mutation im Keratin-5-, Keratin-14- oder Integrin-Beta-4-Gen.
-
Akrale Peeling-Skin-Erkrankungen: rezidivierende oberflächliche Schuppung sowie teils superfizielle schlaffe Blasenbildungen, vorwiegend dorsalseitig an Händen und Füßen. Verhornungsstörung, bedingt durch autosomal-rezessive Mutationen im Transglutaminase-5-Gen (TGM5) oder im Cystatin-A-Gen (CSTA).
-
Keratolytisches Wintererythem: episodische, im Winter auftretende Rötungen und Abschuppungen palmoplantar. Autosomal-dominanter Erbgang. Genetische Veränderungen führen zur Hochregulation der Protease Cathepsin B.
Letztere genetisch bedingte Differenzialdiagnosen rückten nach Ausschluss häufiger Ursachen durch negative mykologische Untersuchungen, fehlende Besserung durch antientzündliche Therapien und unter Berücksichtigung der frühkindlichen Manifestation in den Fokus. Die Laborbefunde (Blutbild, Differenzialblutbild, Serumchemie, CRP, Diagnostik bullöser Dermatosen) waren unauffällig. Das Gesamt-IgE war mit 194U/ml leicht erhöht, was in Zusammenschau mit einem weißen Dermographismus und einer Keratosis pilaris für eine atopische Disposition spricht. Es wurden weitere molekulargenetische Untersuchungen durchgeführt und eine homozygote Sequenzveränderung im TGM5-Gen nachgewiesen. Damit konnte als Ursache der jahrelang bestehenden Beschwerden eine akrale Peeling-Skin-Erkrankung identifiziert werden.
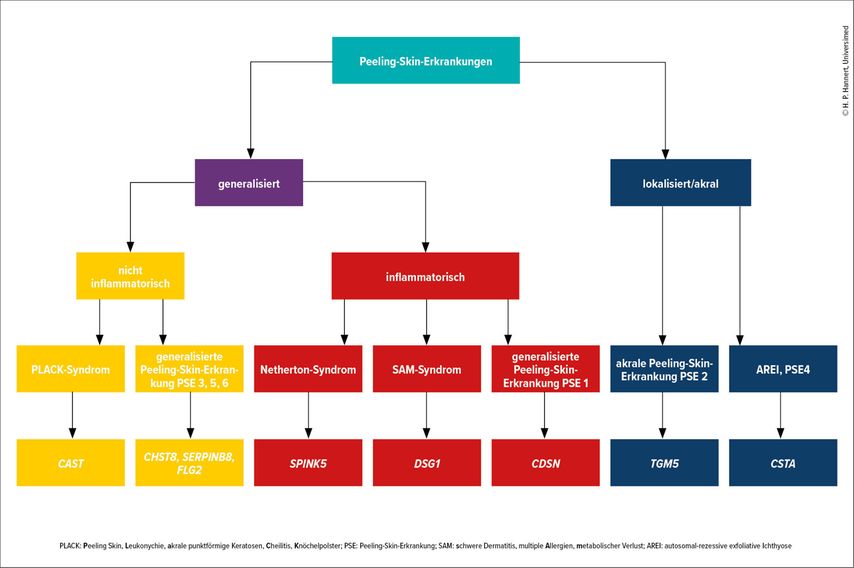
Peeling-Skin-Erkrankungen
Peeling-Skin-Erkrankungen umfassen eine Gruppe sehr seltener autosomal-rezessiv vererbter Verhornungsstörungen und werden in zwei Hauptformen unterteilt: generalisierte Peeling-Skin-Erkrankungen und akrale Peeling-Skin-Erkrankungen (siehe Abb.2). Letztere werden durch eine homozygote Mutation im TGM5-Gen, seltener im CSTA-Gen, verursacht und manifestieren sich in der Regel bei der Geburt oder in der frühen Kindheit. Mutationen im CSTA-Gen sind auch bei der lokalisierten autosomal-rezessiven exfoliativen Ichthyose (AREI) beschrieben.1–3
Abb. 2: Baumdiagramm der Einteilung von Peeling-Skin-Erkrankungen mit den dazugehörigen veränderten Genen
Die generalisierten Peeling-Skin-Erkrankungen werden in inflammatorische und nichtinflammatorische Erkrankungen unterteilt, wobei die inflammatorischen schwerere Verläufe mit Erythrodermie, Pruritus, Atopie und Gedeihstörung zeigen. Der oft noch in der Literatur gefundene Begriff „akrales Peeling-Skin-Syndrom“ sollte bei den akral lokalisierten Formen vermieden werden, da nur eine Hautbeteiligung ohne weitere Symptome auftritt und die Erkrankung somit kein Syndrom darstellt.4
Pathophysiologie und Therapieoptionen der akralen Peeling-Skin-Erkrankung
Mutationen im TGM5-Gen, wie es bei der akralen Peeling-Skin-Erkrankung der Fall ist, führen zu einem Mangel des Enzyms Transglutaminase.5 Dieses Protein ist wichtig für die Bildung des Stratum corneum der Epidermis durch Quervernetzung der Corneodesmosomen mit den Korneozyten durch deren Einbau in die „cornified envelopes“.4,5 Die Folge ist eine erhöhte Fragilität der Haut in mechanisch beanspruchten Arealen, insbesondere in akralen Lokalisationen, was sich klinisch durch rezidivierende schmerzlose Abschälung (Peeling) der Haut zeigt. Histologisch ist eine oberflächliche Blasenbildung zwischen dem Stratum granulosum und dem Stratum corneum zu beobachten.6
Eine kurative Therapie existiert bislang leider nicht. Stattdessen wird auf symptomatische Maßnahmen gesetzt sowie auf eine Vermeidung der Exazerbationsfaktoren. Tägliches Auftragen von glycerol- oder ureahaltigen Emollienzien kann die Hautbarriere unterstützen und somit zu einer Symptomlinderung führen. Triggerfaktoren wie Hitze, Kälte, Durchfeuchtung, mechanische Beanspruchung und übermäßiges Schwitzen sollten minimiert werden. Zudem sind eine individuelle Anpassung der Freizeitaktivitäten sowie bequemes Schuhwerk essenziell. Darüber hinaus ist eine ausführliche Beratung der Eltern hinsichtlich der chronischen Natur der Erkrankung sowie der limitierten Therapieoptionen entscheidend, um die Therapieadhärenz und das Verständnis für prophylaktische Maßnahmen zu fördern.
Neue Ansätze, wie der Einsatz von Botulinumtoxin Typ A, zeigten in Fallberichten vielversprechende Ergebnisse zur Verminderung der Transpiration und Verbesserung der Lebensqualität.7 Aufgrund der Schmerzhaftigkeit stellt diese Therapie bei Kindern keine Option dar, kann aber bei Jugendlichen und Erwachsenen in Betracht gezogen werden.
Eine Pilotstudie der Universitätsklinik Salzburg aus dem Jahr 2022 unterstreicht die Auswirkungen der Erkrankung auf die Lebensqualität.8 Einschränkungen bei sportlichen Aktivitäten (89%) und der Wahl von Kleidung und Schuhen (56%) sind nur einige Beispiele. Besonders im Kindesalter sollte daher nicht nur die körperliche, sondern auch die psychosoziale Betreuung ein zentraler Bestandteil der Behandlung sein.
Fazit
Dieser Fall verdeutlicht, wie wichtig es ist, bei therapierefraktären vermeintlichen Ekzemen bei Säuglingen und Kindern an die seltene akrale Peeling-Skin-Erkrankung und deren genetische Differenzialdiagnosen zu denken und molekulargenetische Untersuchungen einzuleiten.
Literatur:
1 Has C: Peeling skin disorders: a paradigm for skin desquamation. J Invest Dermatol 2018; 138(8): 1689-91 2 Sprecher E, Samuelov L: Peeling skin syndromes. Last updated: 26.11.2024. https://www.uptodate.com/contents/peeling-skin-syndromes ; zuletzt aufgerufen am 10.12.2024 3 Sarika GM et al.: Acral peeling skin syndrome resulting from a novel homozygous mutation in the CSTA gene-a report of two cases. Pediatr Dermatol 2021; 38(6): 1546-8 4 Gruber RW: Corneodesmosomen und ihre Rolle bei Peeling-Skin-Erkrankungen. JATROS Dermatologie & Plastische Chirurgie 2022; 25(2): 24-6 5 Sprecher E et al.: Peeling skin syndrome: a genetic defect in the stratum corneum cell envelope, involving corneodesmosomes. J Am Acad Dermatol 2004; 50(3): 371-7 6 Sticová E et al.: Acral peeling skin syndrome: an underdiagnosed skin disorder. Indian J Dermatol Venereol Leprol 2019; 85: 316-8 7 Stjernbrandt AL et al.: Acral peeling skin syndrome: two unusual cases and the therapeutic potential of botulinum toxin. Acta Derm Venereol 2024; 104: adv24305 8 Yildiz S et al.: LB1725 Clinical characteristics and quality of life in patients with acral peeling skin syndrome: a pilot study. J Invest Dermatol 2023; 143(9): B21
Das könnte Sie auch interessieren:
Long-Acting-Konzepte als Meilenstein in der HIV-Therapie
In den letzten vier Jahrzehnten erfuhr die HIV-Therapie eine enorme Entwicklung und die Optionen für Menschen mit HIV haben sich grundlegend verändert. Aktuell dominiert ein neues ...
Das Mikrobiomvon Wunden und was Probiotika für uns tun können
Unser Darm steht mit einer Vielzahl an Mikroorganismen über unterschiedlichste Funktionsachsen, wie jener zwischen Darm und Haut, mit dem gesamten Organismus in Verbindung. Das Mikrobiom ...
Sexuell übertragbare Infektionen bei Kindern und Jugendlichen
Seit 2019 berichten die World Health Organization (WHO) und die Centersfor Disease Control and Prevention (CDC; USA) regelmäßig über einen dramatischen Anstieg der sexuell übertragbaren ...