
Interdisziplinäres Management bei Divertikulitis
Autorin:
Dr. Valeria Wagner
Universitätsklinik für Innere Medizin I
Landeskrankenhaus Innsbruck
E-Mail: valeria.wagner@tirol-kliniken.at
Priv.-Doz. Dr. Reinhold Kafka-Ritsch
Universitätsklinik für Visceral-, Transplantations- und Thoraxchirurgie
Landeskrankenhaus Innsbruck
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Bei der Behandlung der Divertikulitis ist eine enge, interdisziplinäre Zusammenarbeit zwischen Gastroenterologen und Chirurgen unerlässlich. Eine enge Kooperation ermöglicht eine individuelle patientenorientierte Behandlung, insbesondere im Hinblick auf den Paradigmenwechsel, welcher in den letzten Jahren nicht nur im konservativen Setting, sondern auch bei der chirurgischen Vorgehensweise stattgefunden hat.
Keypoints
-
Die meisten Komplikationen im Zusammenhang mit Divertikulitis treten während der Erstepisode auf.
-
Eine ballaststoffreiche bzw. vegetarische Ernährung wird empfohlen und eine intensive körperliche Aktivität sowie ein gesunder Body-Mass-Index senken das Divertikulitisrisiko.
-
Antibiotika sollten bei unkomplizierter Divertikulitis nur selektiv eingesetzt werden.
-
Mesalazin/Rifaximin sind nicht zur Verhinderung von Divertikulitisrezidiven bei SUDD indiziert. Ein möglicher Nutzen besteht bei symptomatischer, unkomplizierter Divertikelerkrankung.
Einleitung
Divertikelerkrankungen („diverticular diseases“; DD) sind in westlichen Ländern weit verbreitet; etwa 70% der Menschen entwickeln bis zum Alter von 80 Jahren Divertikulosen. In Entwicklungsregionen treten sie seltener auf. Das Risiko, DD zu bekommen, steigt mit dem Alter: In Industrieländern sind etwa 40% der über 60-Jährigen betroffen.1
Obwohl sie vor allem im höheren Lebensalter häufig vorkommen, nimmt die Inzidenz bei jüngeren Altersgruppen rapide zu, und so ist die DD eine der häufigsten Gründe für eine Vorstellung in einer Notfallaufnahme. Komplikationen der Divertikel können schwerwiegend sein und Schmerzen, Entzündungen, Infektionen oder Blutungen umfassen .2 Auch wenn die Mehrheit asymptomatisch bleibt, erleben zwischen 10% und 25% mindestens eine Episode einer akuten Divertikulitis. 15% davon entwickeln eine komplizierte Divertikulitis mit ernsten Folgen wie Abszessen, Fisteln oder Perforationen (Abb. 1).3 Bis zu 25% davon leiden an chronischen Symptomen, was dann als symptomatische, unkomplizierte Divertikelerkrankung (SUDD) bezeichnet wird.4,5
Pathophysiologie der DD
Die Pathophysiologie ist komplex und multifaktoriell. Die genauen pathophysiologischen Vorgänge sind bis dato nicht zur Gänze verstanden.3 Studien zeigen, dass eine ballaststoffarme Ernährung in den westlichen Ländern das Risiko für die Entstehung von Divertikeln und DD sowie damit verbundene Krankenhausaufenthalte erhöht. Proinflammatorische Ernährungsfaktoren, insbesondere vermehrter Konsum von rotem Fleisch, sind mit einem erhöhten Risiko für Divertikulitis assoziiert. Weiters spielen Rauchen, Adipositas, Hyperlipidämie und ein überwiegend sitzender Lebensstil eine Rolle. Eine ballaststoffreiche Kost und regelmäßige körperliche Aktivität wirken hingegen schützend.6 Der regelmäßige Gebrauch von NSAR und Aspirin erhöht das Risiko für Divertikelblutungen.2 Kortikosteroide und Opioide steigern zudem das Perforationsrisiko bei Divertikulitis.
Divertikel entstehen an Schwachstellen der Kolonwand. Charakteristische strukturelle Veränderungen bei DD umfassen verkürzte Tänien, verdickte Muskelschichten und ein verengtes Lumen. Vermutlich tragen Anomalien in der Bindegewebsstruktur und im Kollagenstoffwechsel7 sowie abnorme Motilitätsmuster und erhöhter intraluminaler Druck zur Divertikelbildung bei.8 Auch bestimmte Bindegewebserkrankungen sind mit DD assoziiert. Familien- und Zwillingsstudien unterstützen die Annahme eines genetischen Einflusses.
Ballaststoffreiche Ernährung fördert eine diversere Darmflora. Erste Hinweise deuten darauf hin, dass bei DD eine veränderte Mikrobiombesiedelung vorliegt, bei der antientzündliche Bakterien reduziert und proinflammatorische vermehrt sind. Die vorhandenen Daten sind jedoch begrenzt und ein kausaler Zusammenhang ist bislang nicht eindeutig belegt. Der traditionelle Ausschluss von Nüssen und Körnern ist dabei nicht mehr gerechtfertigt.5
Therapie der akuten unkomplizierten Divertikulitis
Tab. 1: Indikationen für Antibiotika bzw. stationäre Behandlung bei akuter unkomplizierter Divertikulitis
Die ambulante Behandlung einer akuten unkomplizierten Divertikulitis hat sich als sicher und effektiv erwiesen.3 Hinsichtlich des Therapieversagens wurden dabei keine Unterschiede festgestellt, und die Gesamtkosten pro Episode sind in der ambulant behandelten Gruppe niedriger. Die entsprechenden Studien zeigten zudem keine signifikanten Unterschiede in Bezug auf Erholungszeit, Komplikationen, Rückfälle und Operationsnotwendigkeit zwischen Gruppen mit oder ohne Antibiotikatherapie.10 Darüber hinaus konnten randomisiert-kontrollierte Studien und inzwischen zahlreiche Metaanalysen einer antibiotikafreien Behandlung der akuten unkomplizierten Divertikulitis einerseits die Sicherheit und andererseits ein vergleichbares Outcome zeigen.9,11 Dies ermöglicht einen sparsamen Umgang mit Antibiotika, senkt Kosten, verhindert Antibiotika-assoziierte Nebenwirkungen und trägt zur Eindämmung von Antibiotikaresistenzen bei.1,12 Die in Tabelle 1 aufgelisteten Patienten- und Erkrankungs-assoziierten Faktoren stellen Indikationen für eine antibiotische Behandlung bzw. eine stationäre Aufnahme bei akuter unkomplizierter Divertikulitis dar.
Es gibt keine Empfehlungen zum Einsatz von Rifaximin bei der akuten unkomplizierten Divertikulitis, was weniger auf einem fehlenden Nutzen, sondern vielmehr auf einer fehlenden Datenlage basiert. Im Hinblick auf den antiinflammatorischen und eubiotischen Effekt von Rifaximin kann nicht ausgeschlossen werden, dass es eine Behandlungsoption in der akuten unkomplizierten Divertikulitis wäre, dennoch sollte Rifaximin hinsichtlich der zunehmenden Evidenz für Resistenzentwicklung zurückhaltend rezeptiert werden.11,13
Komplizierte Divertikulitis
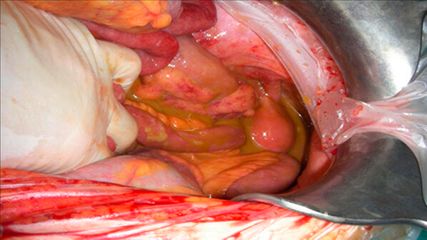
Kommt es zu einer Makroperforation mit perikolonischer freier Luft und evtl. Abszessbildung, kann bei stabilen Patienten ein nonoperatives Management mit Antibiotika und Drainage des Abszesses bei einer Größe >4cm versucht werden. Wichtig ist eine engmaschige Überwachung und eine Besserung der klinischen Situation innerhalb von 72Stunden.14 Bei freier Peritonitis oder instabilem Patienten sollte eine sofortige chirurgische Sanierung angestrebt werden. Um einen künstlichen Darmausgang zu vermeiden, kann ein „Damage control“-Konzept (Abb.2) mit „second look“ die Rate an primärer Anastomosierung erhöhen.15
Definition SUDD
In den letzten Jahren hat sich die Klassifikation der DD weiterentwickelt. Neben den akuten Formen (kompliziert/unkompliziert) werden Krankheitsbilder wie segmentale Kolitis assoziiert mit Divertikulose (SCAD) und die symptomatische unkomplizierte Divertikelerkrankung (SUDD) unterschieden.3 SUDD ist durch wiederkehrende abdominelle Schmerzen gekennzeichnet, ohne Hinweis auf klinische und laborchemische Inflammationsparameter (Fieber, CRP-Erhöhung etc.), was uns im ersten Moment an ein Reizdarmsyndrom (IBS) denken lässt.16 Obwohl es verschiedene Definitionen für SUDD gibt, besteht Einigkeit darüber, dass es sich um ein eigenständiges klinisches Syndrom handelt, das sich vor allem von IBS durch folgende Merkmale unterscheidet: SUDD tritt häufiger bei älteren Männern auf, ist eher durch Durchfall als durch Obstipation geprägt, und der Schmerz ist länger anhaltend, überwiegend im linken Unterbauch lokalisiert ohne Besserung der Symptomatik nach dem Stuhlgang. Zudem zeigen Patienten mit SUDD ein erhöhtes fäkales Calprotectin, das mit der Schmerzstärke und dem Ausmaß der Divertikulose korreliert.17,18 Insgesamt hat die SUDD einen chronischen Verlauf, beeinträchtigt die Lebensqualität erheblich und ist trotz ähnlicher Symptomatik klar vom IBS abzugrenzen.19
Pathophysiologisch spielen eine niedriggradige Entzündung der Dickdarmschleimhaut, Veränderungen des Darmmikrobioms, abnorme Darmmotilität sowie eine Störung der neuroimmunen Interaktion im Darm wahrscheinlich eine Rolle. Die Durchführung einer Bildgebung (Ultraschall, CT) und Koloskopie im Rahmen der Diagnostik ist zum Ausschluss anderer Erkrankungen sinnvoll. Weiters sollte die Einschränkung der Lebensqualität mittels spezieller Lebensqualitätsinstrumente20 erfolgen, um eine geeignete Therapieentscheidung treffen zu können.21,22
SUDD-Therapie
Ziel der SUDD-Behandlung sind die Linderung von Symptomen, Verbesserung der Lebensqualität und Vermeidung von Komplikationen. Neben einer ballaststoffreichen Ernährung sind Probiotika, nicht resorbierbare Antibiotika (v.a. Rifaximin) und Mesalazin untersucht worden:23
-
Ballaststoffe: empfohlen, jedoch ist die Evidenz begrenzt.
-
Probiotika: können manche Symptome lindern, aber die Evidenz ist uneinheitlich.
-
Mesalazin: Eine zyklische Anwendung kann die Symptome der SUDD reduzieren, Langzeitanwendung ist jedoch nicht klar belegt.23,24
-
Rifaximin (in Kombination mit Ballaststoffen): Mehrere Studien zeigen eine signifikante Besserung der Symptome und eine Reduktion von Komplikationen bei zyklischer Anwendung.
-
In zwei zwar kleinen, aber randomisierten Studien konnte eine Verbesserung der Lebensqualität kurz- und langfristig durch eine elektive Sigmaresektion im Intervall gezeigt werden. Zu beachten ist allerdings, dass auch bei elektiver Sigmaresektion aufgrund von Komplikationen ein geringer Anteil an Patienten mit einem permanenten Stoma rechnen muss. Darauf sollte unbedingt im Rahmen der Patientenaufklärung eingegangen werden.25,26
Literatur:
1 Schultz JK et al.: European Society of Coloproctology: guidelines for the management of diverticular disease of the colon. Colorectal Dis 2020; 22(2): 5-28 2 Peery AF et al.: AGA clinical practice update on medical management of colonic diverticulitis: Expert Review. Gastroenterol 2021; 160(3): 906-11.e1. https://doi.org/10.1053/j.gastro.2020. 09.059; zuletzt aufgerufen am 16.12.2024 3 Stollman N, Raskin JB: Diverticular disease of the colon. Lancet 2004; 363(9409): 631-9 4 Williams S et al.: Diverticular disease: update on pathophysiology, classification and management. Frontline Gastroenterol 2024; 15(1): 50-8 5 Fugazzola P et al.: The WSES/SICG/ACOI/SICUT/AcEMC/SIFIPAC guidelines for diagnosis and treatment of acute left colonic diverticulitis in the elderly. World J Emerg Surg 2022; 17(1): 5 6 Peery AF et al.: Constipation and a low-fiber diet are not associated with diverticulosis. Clin Gastroenterol Hepatol 2013; 11(12): 1622-7 7 Bode MK et al.: Type I and III collagens in human colon cancer and diverticulosis. Scand J Gastroenterol 2000; 35(7): 747-52 8 Ma W et al.: Association between inflammatory diets, circulating markers of inflammation and risk of diverticulitis. Clin Gastroenterol Hepatol 2020; 18(10): 2279-86.e3 9 Tursi A et al.: International consensus on diverticulosis and diverticular disease. Statements from the 3rd International Symposium on Diverticular Disease. J Gastrointestin Liver Dis 2019; 28(4): 57-66 10 Biondo S et al.: Outpatient versus hospitalization management for uncomplicated diverticulitis: A prospective, multicenter randomized clinical trial (DIVER trial). Ann Surg 2014; 259(1): 38-44 11 Isacson D et al.: Long-term follow-up of the AVOD randomized trial of antibiotic avoidance in uncomplicated diverticulitis. Br J Surg 2019; 106(11): 1542-8 12 Jackson JD, Hammond T: Systematic review: Outpatient management of acute uncomplicated diverticulitis. Int J Colorectal Dis 2014; 29(7): 775-81 13 Piccin A et al.: Diverticular disease and rifaximin: an evidence-based review. Antibiotics 2023; 12(3): 1-17 14 Cirocchi R et al.: State-of-the-art surgery for sigmoid diverticulitis. Langenbeck’s Arch Surg 2022; 407(1): 1-14 15 Kafka-Ritsch R et al.: Prospectively randomized controlled trial on damage control surgery for perforated diverticulitis with generalized peritonitis. World J Surg 2020; 44(12): 4098-105 16 Tursi A et al.: The natural history of symptomatic uncomplicated diverticular disease: a long-term follow-up study. Ann Gastroenterol 2021; 34(2): 208-13 17 Tursi A, Scarpignato C: Symptomatic uncomplicated diverticular disease: chronic abdominal pain in diverticulosis is not enough to make the diagnosis. Clin Gastroenterol Hepatol 2018; 16(12): 2001-2 18 Tursi A et al.: Moderate to severe and prolonged left lower-abdominal pain is the best symptom characterizing symptomatic uncomplicated diverticular disease of the colon: a comparison with fecal calprotectin in clinical setting. J Clin Gastroenterol 2015; 49(3): 218-21 19 Comparato G et al.: Quality of life in uncomplicated symptomatic diverticular disease: is it another good reason for treatment? Dig Dis 2007; 25(3): 252-9 20 Spiegel BMR et al.: Development and validation of a disease-targeted quality of life instrument for chronic diverticular disease: the DV-QOL. Qual Life Res 2015; 24(1): 163-79 21 Calini G et al.: Symptomatic uncomplicated diverticular disease (SUDD): Practical guidance and challenges for clinical management. Clin Exp Gastroenterol 2023; 16: 29-43 22 Salem TA et al.: Prospective, five-year follow-up study of patients with symptomatic uncomplicated diverticular disease. Dis Colon Rectum 2007; 50(9): 1460-4 23 Iannone A et al.: Mesalazine for people with diverticular disease: A systematic review of randomized controlled trials. Can J Gastroenterol Hepatol 2018; 2018: 5437135 24 Nespoli L et al.: Effect of oral mesalamine on inflammatory response in acute uncomplicated diverticulitis. World J Gastroenterol 2015; 21(27): 8366-72 25 Garfinkle R, Boutros M: Current management of diverticulitis. Adv Surg 2024; 58(1): 87-106 26 Sabbagh C, Regimbeau JM: Ghost anastomosis: a new option for coloanal anastomosis. Tech Coloproctol 2024; 28(1): 24
Das könnte Sie auch interessieren:
Das Mikrobiom und das metabolische Syndrom: Henne oder Ei?
Untersuchungen weisen darauf hin, dass das intestinale Mikrobiom ein wichtiger Faktor bei der Entstehung und Progression des metabolischen Syndroms sein könnte. Diese mögliche ...
Klinik, Diagnostik und konservative Therapieoptionen der Gastroparese
Die Magenentleerungsstörung bringt zahlreiche diagnostische und therapeutische Herausforderungen mit sich. Nach gesicherter Diagnose sollte ein individualisiertes multimodales ...
Schwere Pankreatitis – intensivmedizinische Therapiekonzepte
Die schwere akute Pankreatitis geht mit einer hohen Mortalität einher. Da häufig Organversagen und lokale Komplikationen mit ihr assoziiert sind, ist die intensivmedizinische Behandlung ...

_Valeria%20Wagner.jpg)


