Die mediale Sprunggelenksinstabilität
Autoren:
Prof. Dr. med. Beat Hintermann
Dr. med. Roxa Ruiz
Kantonsspital Baselland, Liestal
Korrespondierender Autor:
Prof. Dr. med. Beat Hintermann
E-Mail: beat.hintermann@ksbl.ch
Akute Verletzungen der medialen Bänder werden häufig primär verkannt oder unterschätzt. Noch immer sind sie Domäne einer primär konservativen Behandlung. Fortschritte in der Bilddiagnostik und erweiterte Kenntnisse der Morphologie und Funktion der einzelnen Bandanteile des Deltoid-Spring-Ligament-Komplexes haben aber aufgezeigt, dass eine frühzeitige operative Behandlung nachfolgende Bandinstabilitäten, Funktionsstörungen und progressive Destabilisierungsprozesse, wie beispielsweise die Plattfussentwicklung beim Erwachsenen, verhindern oder zumindest einschränken könnte.
Keypoints
-
Das Lig. deltoideum und das Spring-Ligament bilden eine funktionelle Einheit; dessen Integrität ist für die Stabilität des medialen Sprunggelenks essenziell.
-
Verletzungen des Deltoid-Spring-Ligament-Komplexes sind häufiger als bisher angenommen und können Ursache einer anteromedialen Rotationsinstabilität sein.
-
Bei fehlender Ausheilung führt die Insuffizienz dieser Bänder zu einer Pronationsdeformität des Fusses, die sich zu einer Plattfussdeformität weiterentwickeln kann.
-
Neben der Rekonstruktion der betroffenen Bandstrukturen sind häufig zusätzliche knöcherne Eingriffe notwendig, um die entstandene Fussdeformität zu korrigieren.
Neuere anatomische Studien deuten darauf hin, dass das Ligamentum deltoideum (DELT) und das Spring-Ligament (SL) keine getrennten Einheiten sind, sondern dass sie vielmehr ein grosses konfluierendes Band, das sogenannte Lig. tibiocalcaneonaviculare (TCNL), bilden.3,5 Als solches arbeiten sie als eine funktionale Einheit, wobei jeder Anteil seine spezifische Rolle wahrnimmt. Das DELT vermittelt in erster Linie die Stabilität gegen eine Valgusabkippung und Aussenrotation des Talus,7,10 während das SL eine zentrale Rolle in der Stabilisierung des Talonavikulargelenkes und des medialen Längsgewölbe des Fusses spielt.1,18
Anatomie der medialen Sprunggelenksbänder
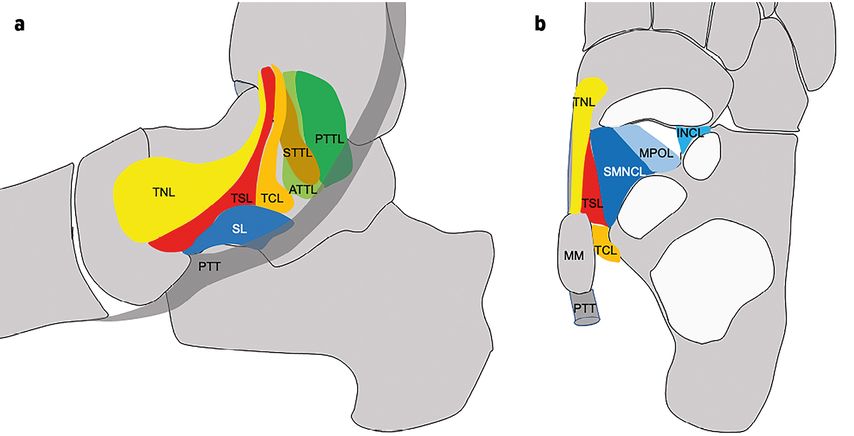
Nachdem in der Vergangenheit das DELT kontrovers beschrieben wurde, besteht heute Übereinstimmung, dass dieses aus einem oberflächlichen und einem tiefen Anteil gebildet wird.2,3,10,17,19 Der oberflächliche Anteil des DELT besteht aus dem Lig. tibionaviculare (TNL), dem Tibiospring-Ligament (TSL), dem Lig. tibiocalcaneare (TCL) und oberflächlichen Lig. tibiotalare posterius (STTL), wohingegen das Lig. tibiotalare anterius (ATTL) und das tiefe Lig. tibiotalare posterius (PTTL) den tiefen Anteil des DELT bilden (Abb. 1a). Allerdings sind Varianten mit fehlenden Komponenten beschrieben.2,23
Das SL setzt sich aus dem Lig. calcaneonaviculare superius (SMCNL) und dem Lig. calcaneonaviculare inferius (ICNL) zusammen (Abb. 1b). Das SMCNL zieht vom Sustentaculum tali zum Os naviculare und bildet mit dem TSL eine schlingenförmige Aufhängung des Taluskopfes (Abb. 1a).9,19 Im Kontaktbereich mit dem Taluskopf ist das SMCNL mit faserknorpeligem Gewebe bedeckt. Das ICNL-Band zieht mit 2 Bündeln weiter lateral vom Kalkaneus zum Os naviculare, dem medioplantaren schrägen Band (MPOL) und inferoplantaren Längsband (IPLL).30
Abb. 1: Der Deltoid-Spring-Ligament-Komplex (Erklärungen siehe Text). a) In der medialen Ansicht ist die unmittelbare Nachbarschaft der PT-Sehne zu erkennen. b) Dorsale Ansicht, nach Entfernung des Talus. Das SL bildet zusammen mit dem anterioren DELT und der Gelenkfläche des Os naviculare die sogenannte Coxa pedis zur dynamischen Lagerung des Taluskopfes. MM = medialer Malleolus
Biomechanik der medialen Sprunggelenksbänder
Bei Innen- und Aussenrotation des unbelasteten Fusses tragen sowohl das DELT wie auch die lateralen Sprunggelenksbänder zur Stabilisierung des Talus in der Malleolengabel bei (Takao 2020). Während das Lig. fibulotalare anterius (LFTA) den Talus in Plantarflexion und das DELT den Talus in neutraler und dorsalextendierter Fussstellung gegen eine Innenrotation stabilisieren, wirkt das Lig. fibulocalcaneare (LFC) einer Aussenrotation entgegen.29 Dies deutet darauf hin, dass die lateralen Bänder und das DELT gemeinsam zur Rotationsstabilität des Talus in der Malleolengabel beitragen.18
Bei sequenzieller Durchtrennung der verschiedenen Anteile des DELT zeigten sich nach Durchtrennung des TCL die grössten Auswirkungen auf die Integrität des oberen Sprunggelenkes (OSG): Die Kontaktfläche nahm um 43% ab und der Spitzendruck nahm um 30% zu.7 Diese Beobachtungen unterstreichen die zentrale Rolle des TCL in der Führung des Talus auf der medialen Seite, analog zum LFC auf der lateralen Seite. Die zentrale Rolle des DELT in der mechanischen Koppelung von Fuss und Unterschenkel zeigte sich auch, indem nach Durchtrennung des gesamtem DELT die Bewegungsübertragung vom Unterschenkel auf den Fuss signifikant abnahm, nicht aber nach Durchtrennung der lateralen Bänder.11
Das SL trägt hauptsächlich zur Stabilisierung der peritalaren (talocalcaneonavicularen) Gelenke bei. Darüber hinaus bildet es in Verbindung mit dem oberflächlichen DELT (TSL und TNL) einen schlingenförmigen Bandkomplex, der den Taluskopf umfasst und dadurch den medialen Sprunggelenkskomplex stabilisiert.1,18 Damit wirken SL und der oberflächliche Anteil des DELT gemeinsam der Pronation entgegen und übernehmen auch eine zentrale Rolle in der Stabilisierung des medialen Längsgewölbes des Fusses.4,21 Während der M. tibialis posterior (TP) mit seiner in unmittelbarer Nachbarschaft verlaufenden Sehne diese Bandfunktion dynamisch unterstützt, ist seine Kraft bei Insuffizienz dieser Bandstrukturen nicht ausreichend, um den Fuss gegen eine progressive Plattfussentwicklung zu schützen.6,18,28
Verletzungen der medialen Sprunggelenksbänder
Verletzungen des DELT treten häufig in Kombination mit anderen Verletzungen wie Sprunggelenksfrakturen und Verletzungen der Syndesmosenbänder und lateralen Bänder auf.15 Die Häufigkeit von isolierten Verletzungen des DELT nach Distorsion des Sprunggelenks wurde mit 5–15% angegeben,32 dürfte aber höher liegen. Typische Unfallmechanismen sind eine forcierte Pronation mit Aussenrotation des Fusses beim Treppenhinunterlaufen oder beim Tanzen, wenn sich der Körper in die entgegengesetzte Richtung dreht. Eine übermässige Aussenrotation des Fusses kann neben dem anterioren Anteil des Deltoids auch die Syndesmosenbänder betreffen. Komplette Rupturen des medialen Bandapparates finden sich am häufigsten bei Sprunggelenksfrakturen.13,31
Eine chronische Insuffizienz des Deltoid-Spring-Ligament-Komplexes wird meist infolge chronischer Überlastung bei einer Plattfussdeformität gesehen, wobei es zu einer graduellen Abflachung des Längsgewölbes kommt. Kritisch ist es, wenn dabei die TP-Sehne insuffizient wird, womit der Patient nicht mehr in der Lage ist, der Fehlstellung aktiv entgegenzuhalten.6,12,24
Klinik der medialen Bandinstabilität
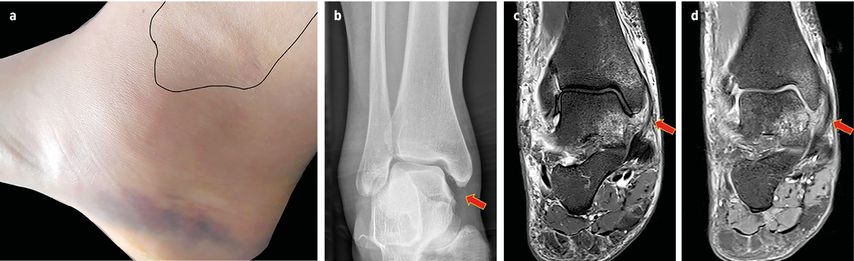
Nach einer akuten Verletzung des DELT haben lokale Schmerzen, Schwellung und Hämatombildung sowohl eine relativ niedrige Sensitivität und Spezifität wie auch einen niedrigen positiven Prädiktionswert für die Instabilität des medialen OSG (Abb. 2).25 Eine sorgfältige klinische Untersuchung sollte trotzdem nicht unterlassen werden. Nach Möglichkeit sollten die Inspektion und die Palpation mit einem Aussenrotations- und Eversionstest ergänzt werden.8
Abb. 2: 25-jährige Patientin nach einem akuten Pronationstrauma bei Sturz auf der Treppe. a) Ein Tag nach dem Trauma zeigt sich eine diffuse Schwellung im Bereich des medialen Malleolus mit Hämatomverfärbung distal davon. b) Im unbelasteten Rx-Bild sind die Verbreiterung des medialen Kompartimentes (Pfeil) sowie eine Aussenrotationsstellung des Talus in der Malleolengabel zu erkennen. c) In der MRT-Untersuchung 3 Tage nach dem Trauma kommt eine grössere Ruptur des DELT an seiner proximalen Insertion zur Darstellung (Pfeil); beachte die intakte oberflächliche Schicht. d) Nach konservativer Behandlung wurde wegen anhaltender Beschwerden und Instabilitätsgefühl ein erneutes MRT durchgeführt. Dieses zeigt ein inadhärentes Narbengewebe in der Tiefe und eine Verdickung der vernarbten oberflächlichen Schicht ohne Anspannung (Pfeil). Der «bone bruise» kann als Zeichen der anteromedialen Rotationsinstabilität mit anteriorer Shiftbewegung des Talus unter Belastung gewertet werden
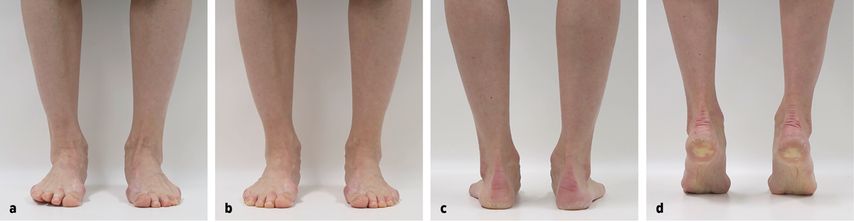
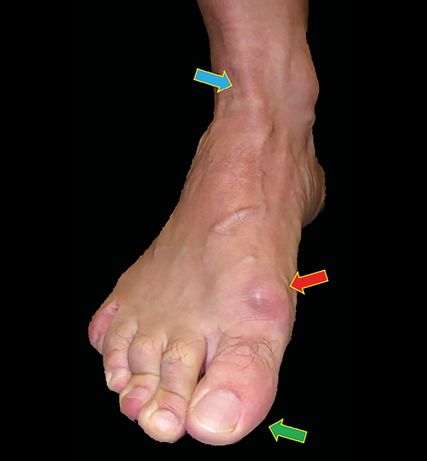
Für eine chronische Verletzung des DELT sprechen ein «Give Way» des medialen OSG, typischerweise bei Gehen auf unebenem Grund, Bergab- und Treppabgehen. Ein Palpationsschmerz am anteromedialen Eck des OSG wurde bei allen 52 Patienten mit einer medialen Sprunggelenksinstabilität gefunden.15 Eine erhöhte Einwärtsknick- und/oder erhöhte Valgusstellung des Fusses im Stehen, die durch Aktivierung des TP-Muskels oder Bewegen in den Zehenspitzenstand korrigiert werden, deuten auf eine Insuffizienz des medialen Bandapparates hin (Abb. 3).14 Korrigiert sich die Fusstellung dabei aber nicht, müssen das Vorliegen einer Dysfunktion der TP-Sehne, eine Inkompetenz des tiefen DELT und eine Coalitio talocalcanearis vermutet werden. Bei Insuffizienz der TP-Sehne können sich alle möglichen Formen eines Plattfusses zeigen, namentlich auch eine Abduktion und Supination des Vorfusses. Letztere ist Folge einer kompensatorischen Überfunktion des M. flexor hallucis longus (FHL), dessen Sehne mit ihrem Verlauf unter dem Sustentaculum tali des Kalkaneus zur medialen Stabilisierung des Sprunggelenkskomplexes eingesetzt wird.25 Typische Zeichen sind eine dorsale Exostose am MetatarsalköpfchenI und eine Verschwielung am medialen Endglied der Grosszehe, die zudem beim Abrollen in eine Valgus- und Pronationsstellung abweicht (Abb.4). Letztendlich können sich Krallenzehen bilden, einschliesslich der Kleinzehen.
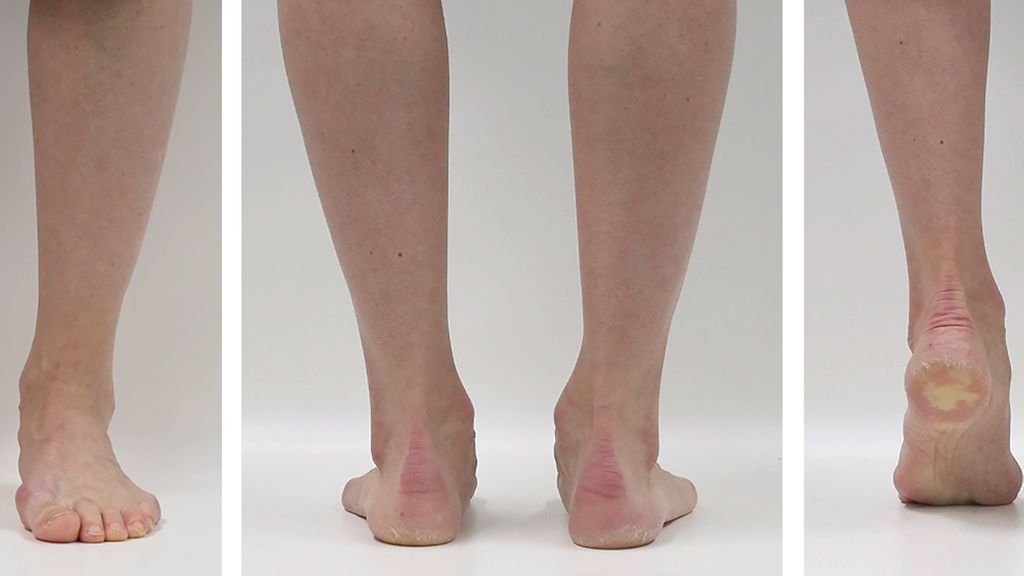
Abb. 3: Diese 36-jährige Patientin mit beidseitigen Knick-senk-Füssen klagt über ein mediales Instabilitätsgefühl mit lokalen Schmerzen knapp 2 Jahre nach einem Pronationstrauma des rechten OSG beim Joggen. a) Im entspannten Stehen zeigen sich eine Einwärtsknickstellung des Fusses mit medialer Prominenz sowie eine Überlastung der Grosszehe mit Abweichung in eine Pronations- und Valgusstellung sowie ein Abheben des lateralen Vorfusses. b) Bei Aktivierung des TP-Muskels normalisiert sich die Fussstellung, insbesondere auch die Stellung der Grosszehe. c) Von posterior imponiert im entspannten Zustand neben der Einknickstellung mit verstärkter medialer Prominenz eine leichte Abduktion des Vorfusses. d) Im Zehenspitzenstand richtet sich der Rückfuss seitengleich auf
Klinische Stresstests werden am besten im Sitzen bei hängenden Füssen vorgenommen.25 Bei Halten des Fusses in leichter Plantarflexion kann ein erhöhter Talusvorschub in Aussenrotationsstellung, nicht aber in der Innenrotationsstellung nachgewiesen werden.
Bilddiagnostik
Neben dem Frakturausschluss dienen Standard-Röntgenaufnahmen, wenn immer möglich unter Belastung, dem Nachweis eines medialen Abkippens des Talus in der Malleolengabel und eingetretener Fussdeformität. Im MRT können akute Verletzungen des DELT, des SL und auch der Syndesmosenbänder im Frühstadium hinsichtlich der Schwere nachgewiesen werden.22 Im späteren Stadium ist dessen Aussagewert häufig eingeschränkt. Neue Perspektiven hat die belastete CT-Untersuchung eröffnet, namentlich zum Nachweis einer peritalaren Subluxationsstellung infolge Inkompetenz von DELT und SL.19
Verletzungsmuster
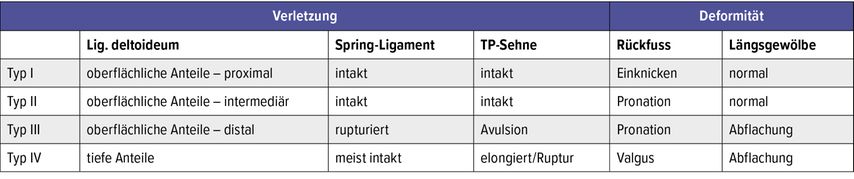
Die Verletzungen des DELT-SL-Komplexes wurden neulich in 4 Typen klassifiziert (Tab. 1).19
Behandlung der medialen Bandinstabilität
Abb. 4: Dieser 42-jährige Patient stellt sich wegen eines Hallux rigidus und Krallenzehen vor. Ursächliches Problem ist jedoch die mediale Sprunggelenksinstabilität, die der Patient mit einer verstärkten Aktivierung des Tibialis-anterior-Muskels (blauer Pfeil) sowie des FHL- und Flexor-digitorum-longus-Muskels zu korrigieren versucht. Neben der Krallenstellung der Kleinzehen kommt es zu einer erhöhten Druckbildung unter der distalen Grosszehe (grüner Pfeil) mit konsekutiver Elevation des ersten Strahles. Die Folge ist eine Pseudoexostose am dorsalen Metatarsalköpfchen I (roter Pfeil)
Die Behandlung der akuten Verletzungen der medialen Bänder wird noch immer kontrovers diskutiert. Aufgrund der Evidenz, dass der Talus bei Belastung des Fusses seinen Halt gegen eine Aussenrotation und womöglich gegen eine Eversion verloren hat, muss jedoch eine konservative Behandlung bei einer signifikanten Verletzung des DELT infrage gestellt werden.27 Dies trifft namentlich bei einer gleichzeitigen Verletzung der Syndesmosenbänder zu. Es konnte nachgewiesen werden, dass eine alleinige Rekonstruktion des DELT hinsichtlich Stabilität der Malleolengabel günstigere Ergebnisse liefert als eine Stabilisierung der Syndesmose mittels Schraube oder Suture-Button.20,26 Deshalb ist zu fordern, dass bei einer Malleolarfraktur primär das DELT rekonstruiert und eine zusätzliche Stabilisierung der Syndesmose nur dann erwogen wird, wenn sich das distale tibiofibulare Gelenk bei Aussenrotationsstress weiterhin instabil zeigt.
Die Behandlung der chronischen Verletzung hat sich nach dem Verletzungsmuster auszurichten. Im Vordergrund steht eine Rekonstruktion mittels Naht und/oder Refixation an der knöchernen Ausrissstelle.19 Bei kritisch verbleibenden Bandstrukturen muss eine zusätzliche Augmentation mit Sehnen oder Internal Brace erwogen werden, wobei allerdings nicht anatomische Rekonstruktionen strikt vermieden werden sollten. Namentlich die naviculo-tibiale Tenodese ist hinsichtlich schmerzhafter Blockierung des medialen Fusses als kritisch zu werten. Eine besondere Herausforderung stellt die Typ-IV-Verletzung dar, bei der der Talus seinen Halt in der Malleolengabel verloren hat und in eine Valgusstellung gekippt ist. Wenn eine suffiziente Bandrekonstruktion nicht mehr möglich ist, muss eine tibiotalocalcaneare Arthrodese erwogen werden.
Hat sich im Rahmen einer chronischen Instabilität eine sekundäre Deformität entwickelt, genügen Rekonstruktionen der betroffenen Bandstrukturen im Allgemeinen nicht, um die Stabilität und Funktionalität wiederherzustellen. Dazu bedarf es häufig zusätzlicher knöcherner Korrektureingriffe, wie Osteotomien des Kalkaneus oder Arthrodesen. Letzteres trifft namentlich für das untere Sprunggelenk bei einer fortgeschrittenen peritalaren Subluxation mit Sinus-tarsi- oder gar subfibulärem Impingement zu.16
Literatur:
1 Bastias GF et al.: Spring ligament instability. Foot Ankle Clin 2018; 23(4): 659-78 2 Boss AP, Hintermann B: Anatomical study of the medial ankle ligament complex. Foot Ankle Int 2002; 23(6): 547-53 3 Campbell KJ et al.: The ligament anatomy of the deltoid complex of the ankle: a qualitative and quantitative anatomical study. J Bone Joint Surg Am 2014; 96(8): e62 4 Cifuentes-De la Portilla C et al.: Biomechanical stress analysis of the main soft tissues associated with the development of adult acquired flatfoot deformity. Clin Biomech (Bristol, Avon) 2019; 61: 163-71 5 Cromeens BP et al.: An attachment-based description of the medial collateral and spring ligament complexes. Foot Ankle Int 2015; 36(6): 710-21 6 Deland JT et al.: Posterior tibial tendon insufficiency: which ligaments are involved? Foot Ankle Int 2005; 26(6): 427-35 7 Earll M et al.: Contribution of the deltoid ligament to ankle joint contact characteristics: a cadaver study. Foot Ankle Int 1996; 17(6): 317-24 8 Gibson PD et al.: Physiologic widening of the medial clear space: What’s normal? J Clin Orthop Trauma 2019; 10(Suppl 1): S62-S64 9 Golano P et al.: The anatomy of the navicular and periarticular structures. Foot Ankle Clin 2004; 9(1): 1-23 10 Harper MC: Deltoid ligament: an anatomical evaluation of function. Foot Ankle 1987; 8(1): 19-22 11 Hintermann B et al.: Influence of ligament transection on tibial and calcaneal rotation with loading and dorsi-plantarflexion. Foot Ankle Int 1995; 16(9): 567-71 12 Hintermann B et al.: Lengthening of the lateral column and reconstruction of the medial soft tissue for treatment of acquired flatfoot deformity associated with insufficiency of the posterior tibial tendon. Foot Ankle Int 1999; 20(10): 622-9 13 Hintermann B et al.: Arthroscopic findings in acute fractures of the ankle. J Bone Joint Surg Br 2000; 82(3): 345-51 14 Hintermann B: Medial ankle instability. Foot Ankle Clin 2003; 8(4): 723-38 15 Hintermann B et al.: Medial ankle instability: an exploratory, prospective study of fifty-two cases. Am J Sports Med 2004; 32(1): 183-90 16 Hintermann B et al.: Peritalar instability. Foot Ankle Int 2012; 33(5): 450-4 17 Hintermann B, Golanó P: The anatomy and function of the deltoid ligament. Tech Foot Ankle Surg 2014; 13(2): 67-72 18 Hintermann B, Ruiz R: Biomechanics of medial ankle and peritalar instability. Foot Ankle Clin 2021; 26(2): 249-67 19 Hintermann B, Ruiz R: Medial ankle instability (incl. spring ligament). In: Hintermann B, Ruiz R: Foot and Ankle Instability. Springer, 2021. 127-234 20 Jones CR, Nunley JA: Deltoid ligament repair versus syndesmotic fixation in bimalleolar equivalent ankle fractures. J Orthop Trauma 2015; 29(5): 245-9 21 Kelly M et al.: Spring ligament tear decreases static stability of the ankle joint. Clin Biomech (Bristol, Avon) 2019; 61: 79-83 22 Mengiardi B et al.: Spring ligament complex: MR imaging anatomic correlation and findings in asymptomatic subjects. Radiology 2005; 237(1): 242-9 23 Milner CE, Soames RW: The medial collateral ligaments of the human ankle joint: anatomical variations. Foot Ankle Int 1998; 19(5): 289-92 24 Nelson DR, Younger A: Acute posttraumatic planovalgus foot deformity involving hindfoot ligamentous pathology. Foot Ankle Clin 2003; 8(3): 521-37 25 Ruiz R, Hintermann B: Clinical appearance of medial ankle instability. Foot Ankle Clin 2021; 26(2): 291-304 26 Schottel PC et al.: Anatomic ligament repair restores ankle and syndesmotic rotational stability as much as syndesmotic screw fixation. J Orthop Trauma 2016; 30(2): e36-40 27 Slullitel G, Calvi JP: Current concepts in treatment of acute deltoid instability. Foot Ankle Clin 2021; 26(2): 315-27 28 Smyth NA et al.: Adult-acquired flatfoot deformity. Eur J Orthop Surg Traumatol 2017; 27(4): 433-9 29 Stormont DM et al.: Stability of the loaded ankle. Relation between articular restraint and primary and secondary static restraints. Am J Sports Med 1985; 13(5): 295-300 30 Taniguchi A et al.: Anatomy of the spring ligament. J Bone Joint Surg Am 2003; 85(11): 2174-8 31 Tornetta P: Competence of the deltoid ligament in bimalleolar ankle fractures after medial malleolar fixation. J Bone Joint Surg Am 2000; 82(6): 843-8 32 Waterman BR et al.: Risk factors for syndesmotic and medial ankle sprain: role of sex, sport, and level of competition. Am J Sports Med 2011; 39(5): 992-8
Das könnte Sie auch interessieren:
«Auch Patienten mit Demenz profitieren von einer chirurgischen Stabilisierung»
Patienten mit Hüftfraktur und einer leichten, mittelschweren oder schweren Demenz haben ein geringeres Risiko zu sterben, wenn sie operiert werden – vor allem wenn es sich um Kopf-Hals- ...
Management periprothetischer Frakturen am Kniegelenk
Mit steigenden Versorgungszahlen der Knieendoprothetik und dem höheren Lebensalter entsprechend der Alterspyramide nimmt auch die Zahl der periprothetischen Frakturen zu und stellt die ...
Patellofemorale Instabilität
In diesem Übersichtsartikel möchten wir ein Update über die aktuelle Diagnostik und die konservativen wie auch operativen Behandlungsmöglichkeiten der patellofemoralen Instabilität geben.