Management periprothetischer Frakturen am Kniegelenk
Autor:
Dr. med. Philipp Inden
Chefarzt Abteilung für Orthopädie und Unfallchirurgie
Allgemeine Klinik Segeberger Kliniken GmbH
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Mit steigenden Versorgungszahlen der Knieendoprothetik und dem höheren Lebensalter entsprechend der Alterspyramide nimmt auch die Zahl der periprothetischen Frakturen zu und stellt die behandelnden Unfallchirurgen mitunter vor Herausforderungen.
Unter den periprothetischen Frakturen am Kniegelenk ist die suprakondyläre Femurfraktur mit Abstand am häufigsten, gefolgt von der proximalen Tibiafraktur. Die periprothetische Patellafraktur kommt seltener vor.1
Klassifikation
Mit der UCS-Klassifikation (Unified Classification System) steht eine differenzierte Einteilung zur Verfügung, die insbesondere für Studien zur Anwendung kommen sollte. Im klinischen Alltag sind am distalen Femur die Einteilung nach Lewis-Rorabeck oder nach Su, an der proximalen Tibia nach Felix verbreitet.
Behandlungsoptionen distales Femur
In Abhängigkeit von der Festigkeit der Endoprothese erfolgt in der Regel die operative Versorgung mittels Osteosynthese oder Wechsel der Prothese. Bei geeignetem Femurschild eines Oberflächenersatzes kommt ein retrograder Nagel zur Osteosynthese in Betracht oder häufiger die winkelstabile, nach Möglichkeit eingeschobene Platte oder Doppelplatte, gegebenenfalls in Kombination mit Cerclagen. Alternativ kommt ein Wechsel der Knie-TEP, in der Regel auf ein stielgeführtes Implantat, zum Einsatz.
Wenn möglich sollte der Doppelplattenosteosynthese der Vorzug gegeben werden, da in der Regel eine belastungsstabile Osteosynthese erforderlich ist; Teilbelastung oder Einschränkung der Mobilität werden bei den häufig betagten Patienten nicht gut toleriert. Durch die Verwendung von Cones oder Sleeves zur metaphysären Verankerung einer Wechselendoprothese werden die Möglichkeiten eines Knie-TEP-Wechsels auch bei periprothetischen Frakturen erheblich erweitert.
Es kommen die Prinzipien zur zonalen Verankerung der TEP nach Morgan-Jones zur Anwendung. (Analog zum TEP-Wechsel bei Lockerung kann auch bei periprothetischen Frakturen die AORI-Klassifikation zur Einschätzung der Versorgungsmöglichkeiten herangezogen werden.)
Da mit dem distalen Femurersatz (DFE) eine technisch relativ einfache Alternative zum TEP-Wechsel zur Verfügung steht, sollten die OP-Dauer und die Eingriffsmorbidität beim Rekonstruktionsversuch oder Wechsel im Hinblick auf den DFE im Auge behalten werden. Bei passender und ungelockerter Tibiakomponente bietet der TEP-Wechsel den Vorteil, dass nur das Femur adressiert werden muss.
Neben der Schonung des Streckapparates ist beim distalen Femurersatz insbesondere die korrekte Einstellung der Rotation und der Gelenklinie zu beachten.
Komplikationsrisiko beachten
Aktuelle Registerdaten zeigen, dass auch der technisch relativ einfache distale Femurersatz bei periprothetischen Frakturen mit einem hohen Risiko für Komplikationen einhergeht. Nach vier Jahren postoperativ ist jeder vierte Patient verstorben und bei jedem fünften Patienten wurde eine Revision notwendig. Mit 12,8% war die periprothetische Infektion der häufigste Revisionsgrund. Die Mortalität ist vergleichbar mit der Hüft-Endoprothetik bei Frakturen.2
Beim Hinweis auf eine periprothetische Infektion ist eine Gelenkpunktion direkt bei Aufnahme des Patienten sinnvoll. Auch wenn eine rasche Versorgung der häufig betagten Patienten wünschenswert ist, erfolgt die Versorgung sinnvollerweise häufig nicht notfallmäßig, sondern werktags, mit geeignetem Team, eventuell ist auch eine Materialbestellung erforderlich. Daher liegt häufig ein 48-Stunden- oder 72-Stunden-Ergebnis der Punktion zur Operation schon vor, welches bei positivem Keimnachweis erheblichen Einfluss auf die Versorgungsoptionen hat.
Behandlungsoptionen proximale Tibia
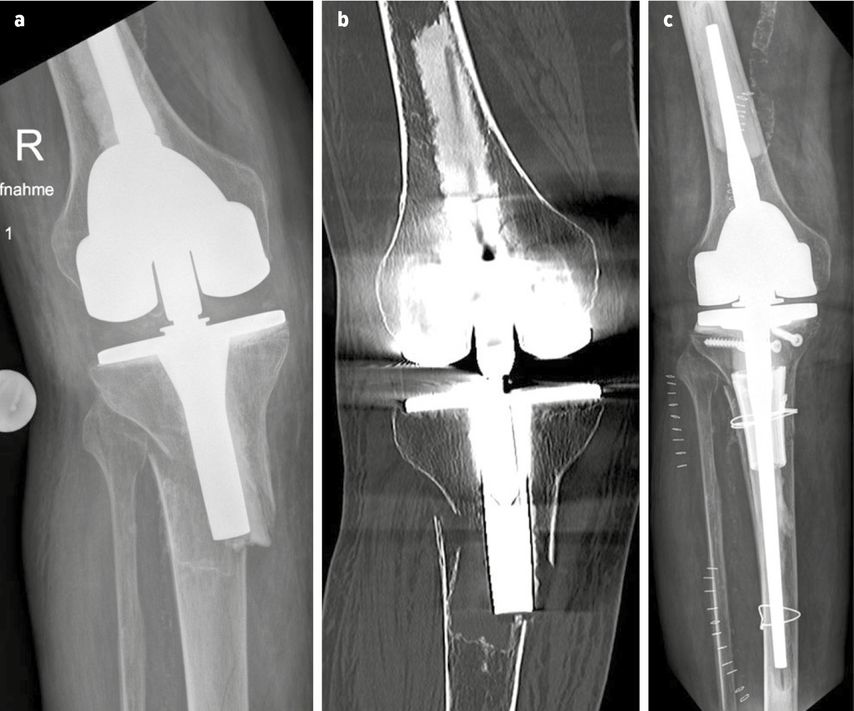
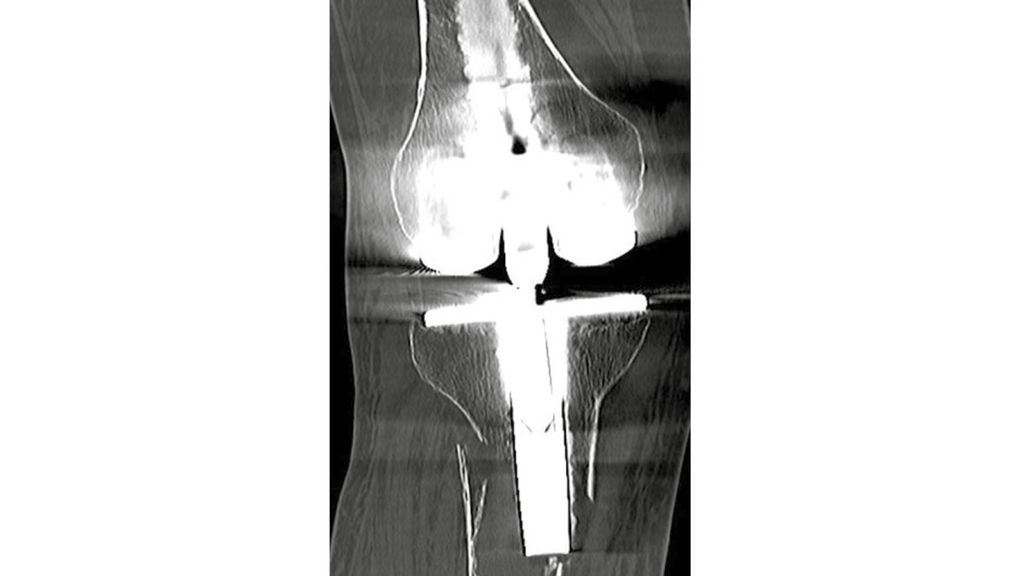
Die periprothetischen Frakturen der proximalen Tibia sind seltener, als die des distalen Femurs, hier ist die Klassifikation nach Felix verbreitet (Abb. 1a). Es gelten die gleichen Versorgungsprinzipien wie am Femur, auch hier sollte eine belastungsstabile Versorgung angestrebt werden (Abb. 1b, c).
Abb. 1a–1c: a) periprothetische Tibiafraktur Typ Felix IIa; b) CT mit tibialer Osteolyse; c) Versorgung mit Knie-TEP-Wechsel + Cones + Cerclage
Aufgrund der deutlich dünneren Weichteildeckung der proximalen Tibia im Vergleich zum Femur kommt der Weichteilschonung eine besondere Bedeutung zu. Zugänge für eine offene Reposition und Plattenosteosynthese können nicht frei gewählt werden, sondern unter Einbeziehung vorgegebener Zugangsnarben oder mit ausreichendem Sicherheitsabstand zu diesen. Minimalinvasive Zugänge mit eingeschobenen Platten sind zu bevorzugen. Midline-Zugänge zur Endprothese bieten zwar eine gute Übersicht zur Beurteilung der Endoprothese, für eine laterale oder mediale Plattenosteosynthese über diesen Zugang ist aber häufig eine erweiterte Weichteilpräparation erforderlich mit erhöhtem Risiko für eine Wundheilungsstörung und Infektion. Mediale oder laterale Zugänge lassen oft keine ausreichende Beurteilung der Stabilität der Endoprothese zu.
Bei kritischen Weichteilen oder Hautdefekt sollte möglichst zügig eine lappenplastische Deckung erfolgen, um eine periprothetische Infektion zu vermeiden.
Bei Beteiligung des Streckapparates und der Tuberositas tibiae (Felix Typ IV) ist die Schrauben- oder Plattenosteosynthese der Tuberositas erforderlich, gegebenenfalls Sehnenaugmente etc., um die Funktion des Streckapparates zu rekonstruieren.3
Bei gelockertem Implantat ist der Prothesenwechsel notwendig, auch hier kommen in der Regel modulare Revisionsendoprothesen mit Augmenten, Sleeves oder Cones zum Einsatz; eventuell in Kombination mit einer Osteosynthese.
Nicht zuletzt aufgrund der Weichteilproblematik kommt der proximale Tibiaersatz bei periprothetischen Frakturen nur selten zum Einsatz.
Periprothetische Fakturen der Patella
Periprothetische Frakturen der Patella sind rare, aber mitunter kastatrophale Komplikationen der Primär- und Revisionsendoprothetik am Kniegelenk, welche hauptsächlich nach Patella-Rückflächenersatz vorkommen. Der Prävention dieser Frakturen kommt eine wichtige Rolle zu.4
Die Klassifikationen nach Goldberg und Ortiguera und Berry sind gebräuchlich.
Aufgrund der sehr hohen Komplikationsrate der operativen Revision sollte die Behandlung konservativ erfolgen, wenn nicht eine Lockerung des Implantates oder die Ruptur des Streckapparates eine Revision erforderlich macht.
Osteosynthesen können mit Zuggurtung, Schrauben oder Platten erfolgen, gegebenenfalls mit einer McLaughlin-Sicherungscerclage. Auch ein Implantatwechsel mit Knochenaufbau ist eine mögliche Option. Eine vollständige Patellektomie geht in der Regel mit einer deutlichen Funktionseinschränkung des Streckapparates einher.
Als Salvage-Option bei nicht rekonstruierbarem Streckapparat bleibt die Arthrodese, bei nicht beherschbarem Weichteildefekt oder Infektion die Amputation.
Fazit
Bei zunehmender Inzidenz geht die Behandlung von periprothetischen Frakturen am Kniegelenk nach wie vor mit einer hohen Komplikationsrate einher. Die Behandlungsprinzipien: Unterscheidung zwischen fester und gelockerter Endoprothese, Erkennen einer vorliegenden periprothetischen Infektion, möglichst belastungsstabile Osteosynthese oder Endoprothesenwechsel, möglichste Schonung und/oder Rekonstruktion von Weichteilen und Streckapparat sind zu beachten.
Literatur:
1 Al-Jabri T et al.: Periprothetic distal femur fractures around total knee replacements: a comprehensive review. Injury 2023; 54(4): 1030-8 2 Lützner J et al.: High revision rates and mortality after distal femur replacement for periprothetic distal femur fractures: analysis from the German Arthroplasty Registry EPRD. European J of Orthopaedic Surgery & Traumatology 2024; 34(1): 331-8 3 Kremer M: Periprothetische Tibiafraktur. Knie J 2022; 4: 164-173 4 Masoni V et al.: Periprosthetic patella fractures in total knee replacement and revision surgery: how to diagnose and treat this rare but potentially devasting complication - a review of the current literature. European Journal of Orthopaedic Surgery & Traumatology 2023; 33(7): 2765-72
Das könnte Sie auch interessieren:
Schenkelhalsfrakturen bei Menschen mit Demenz
Patienten mit Hüftfraktur sollten zeitnah operiert werden, wenn es die Indikation zulässt – auch im Falle einer Demenz. Denn ein konservatives Vorgehen geht vor allem bei Kopf-Hals- ...
«Auch Patienten mit Demenz profitieren von einer chirurgischen Stabilisierung»
Patienten mit Hüftfraktur und einer leichten, mittelschweren oder schweren Demenz haben ein geringeres Risiko zu sterben, wenn sie operiert werden – vor allem wenn es sich um Kopf-Hals- ...
Patellofemorale Instabilität
In diesem Übersichtsartikel möchten wir ein Update über die aktuelle Diagnostik und die konservativen wie auch operativen Behandlungsmöglichkeiten der patellofemoralen Instabilität geben.