Funktionsverbessernde Sehnentransfers am Fuß
Autor:
Prof. Dr. Walter Michael Strobl, MBA
Institut MOTIO für Kinder- und
Neuroorthopädie, Wien
E-Mail: walter.strobl@motio.org
Kräfteimbalancen der Sehnen des Fußes führen je nach Schweregrad der ursächlichen Muskelschwäche zu schmerzhaften Fehlbelastungen, Fehlhaltungen, progredienten Fehlstellungen und ausgeprägten Fehlformen. Bereits durch geringe Fehlstellungen verändern sich die Hebelarme der ansetzenden Sehnen und es können logarithmisch zunehmende Fehlformen entstehen. Präventiv wirkt eine rechtzeitige Balancierung mittels Sehnentransfers. Eigene Erfahrungen werden der verfügbaren Literatur zu den wichtigsten Operationen an Sehnen gegenübergestellt.
Bei zahlreichen Krankheitsbildern verursacht eine chronische Abschwächung oder Lähmung von Fußmuskeln eine dauerhafte Kräfteimbalance an den Fußgelenken. Bei Kindern tritt dies regelhaft bei den sehr häufigen sensomotorischen Reifungsverzögerungen (z.B. unreifer Knicksenkfuß und Spitzfußgang) und bei nicht korrigierten kongenitalen Fußfehlbildungen (z.B. Sichel- und Klumpfuß), in jedem Lebensalter posttraumatisch (z.B. Fall- und Hohlfuß nach Nerven- oder Muskelläsionen) und bei Kollagen- und Muskelerkrankungen, zerebralen (z.B. Spitzklumpfuß nach Insult, bei MS) und spinalen Bewegungsstörungen (z.B. nach Diskusprolaps), angeborenen und erworbenen Neuropathien (z.B. Hohlfuß bei Charcot-Marie-Tooth, diabetischer Fuß) und bei muskulärer Hypotonie im Rahmen der meisten Syndrome (z.B. Down-Syndrom) auf.
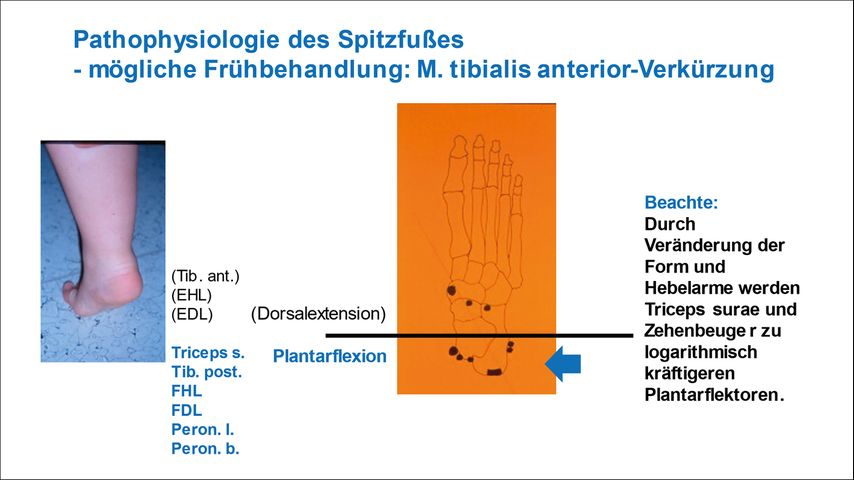
Spitzfuß
Eine sehr häufige Symptomatik ist der Spitzfuß bzw. Pes equinus, der entweder durch eine primäre Schwäche der Fußheber und zunehmendes Überwiegen der Kraft der Plantarflexoren oder durch eine schwere primäre Verkürzung der Wadenmuskulatur mit relativer Schwäche der Dorsalextensoren verursacht wird. Physiologisch tritt er während der sensomotorischen Reifung der Beinmuskulatur beim Gehbeginn und in den ersten Lebensjahren auf. Bei Menschen mit hypotoner Rumpfmuskulatur, wie bei Syndromen, hochgradiger generalisierter Bandlaxizität, Akinesie bei Morbus Parkinson und Schwäche der tonischen Haltemuskulatur bei Kognitionsstörungen, kompensiert er eine Fallneigung nach ventral (Abb. 1).
Bei primärer Verkürzung des Triceps surae ist die Behandlung orthetisch oder operativ mittels dosierter Verlängerung des Muskels einfach möglich. Eine Verlängerung der Achillessehne, die immer mit einer anteilsmäßigen Verkürzung und Schwäche des Muskels und nicht selten mit Entwicklung eines Hakenfußes einhergeht, sollte möglichst vermieden werden und ist nur in sehr schweren Fällen unumgänglich.
Bei primärer chronischer Schwäche mit bereits eingetretener Überdehnung der Dorsalextensoren kann eine operative Verkürzung des M. tibialis anterior indiziert sein. Der Hautschnitt erfolgt proximal des Sehnenansatzes, wo die Sehne dargestellt, mobilisiert und mittels modifizierter Kirchmayr-Naht armiert wird. In Neutralstellung des oberen Sprunggelenks (OSG) wird die verkürzte Sehne im Ansatzbereich periostal oder mittels Anker fixiert. Postoperativ können die Patienten im Unterschenkel-Gehcast vollbelastend mobilisiert werden und erhalten 6 Wochen postoperativ neben einem regelmäßigen Kräftigungsprogramm vorübergehend noch eine stabile Fußheberorthese, Konfektions- oder zugerichtete Schuhversorgung sowie eine 5–10° überkorrigierende Nachtlagerungsorthese bis zum Nachweis einer ausreichenden Kraftentwicklung nach etwa 6–12 Monaten.
Nach eigenen Erfahrungen führt die Operation kurzfristig zu einer besseren Voraussetzung für eine nachfolgende Kräftigungstherapie der Dorsalextensoren. Komplikationen sind nicht bekannt, langfristig sind Rezidive jedoch nicht selten. Eine Unterschenkel-Lagerungsorthesenversorgung vermindert das Rezidivrisiko.
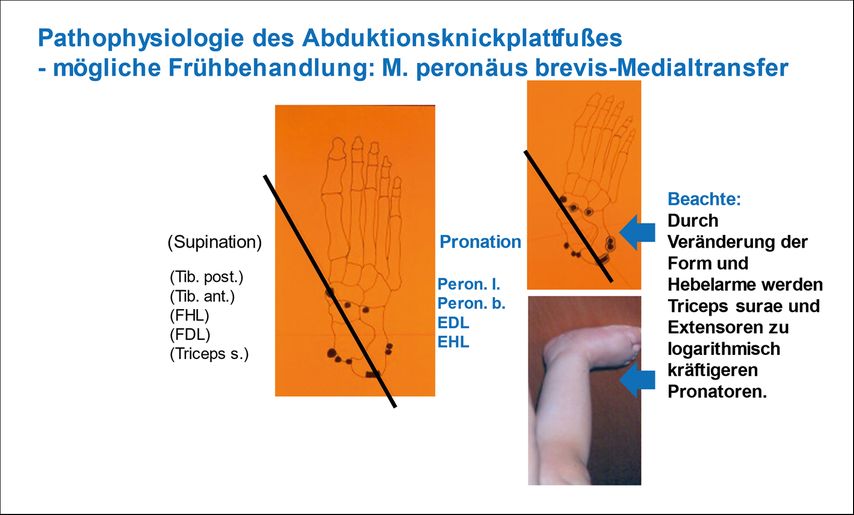
Knick-/Senk-/Plattfuß
Sehr häufig zu beobachten ist auch eine Instabilität des unteren Sprunggelenks (USG). Eine Abschwächung der Supinatoren, vor allem des M. tibialis posterior, der das USG in der Standphase sichert, führt zu einer vermehrten Pronation und Abflachung mit Überlastung des medialen Fußrandes. Phänotypisch erscheint bei Belastung ein Senk- oder Plattfuß, meist mit einer zusätzlichen Spitzfuß- und Abduktionskomponente des Mittel- und Vorfußes.
Der Pes planovalgus abductus ist in der Zeit der sensomotorischen Reifung der Fußmuskulatur in den ersten 3–6 Lebensjahren als physiologisch zu betrachten, er persistiert bei Reifungsverzögerung, generalisierter Bandlaxizität, Bindegewebserkrankungen, zerebralen und neuromuskulären Bewegungsstörungen und bedarf dann einer Führung des Rückfußes mittels Knöchelfußorthese. Ohne orthetische Versorgung verursacht die dauerhafte Fehlstellung eine langsam progrediente strukturelle Formveränderung. Die überdehnten Supinatoren werden aufgrund ungünstiger Hebelverhältnisse allmählich schwächer. Die zunehmend verkürzten Pronatoren werden aufgrund des verbesserten Hebelarms kräftiger: Ehemals am USG neutral wirkende Muskelgruppen, wie Zehenextensoren und M. triceps surae werden zu immer kräftigeren Pronatoren, je mehr die Knickplattfuß-Fehlstellung zunimmt, und bewirken die logarithmische Entwicklung der Fehlform (Abb. 2).
Alternativ zur dauerhaften Orthesenversorgung ist ein kräftebalancierender Sehnentransfer möglich. Je nach Schweregrad erfolgt dieser in Kombination mit einer minimalinvasiven, mittels propriozeptiver Reize auf das talokalkaneal gelegene Nervengeflecht wirkenden, supinierenden subtalaren extraartikulären Schraubenarthrorise (SESA nach Pellegrin), einer mechanischen Arthrorise mittels eines intraartikulären Bolzens, einer Kalkaneusverlängerung, einer Kalkaneokuboid-Verlängerungsarthrodese, einer Talonavikular-Verkürzungs- oder einer Closed-Wedge-Chopart- oder Triple-Arthrodese. Die ursächliche Verkürzung des Triceps surae bedarf einer dosierten intramuskulären oder aponeurotischen Verlängerung.
Ein kompletter Transfer des Ansatzes des M. peroneus brevis auf den Ansatz des M. tibialis anterior bewirkt eine Stabilisierung des USG während der Stand- und Schwungphase in Neutralstellung. Operationstechnisch erfolgt der Zugang über zwei kleine laterale und mediale Hautinzisionen. Die Sehne wird mit einer modifizierten Kirchmayr-Naht armiert, in ihrer Sehnenscheide nach proximal, dann dorsal der Fibula und Tibia und ventral des Triceps surae und der neurovaskulären Strukturen, jeweils unter den Retinacula in der Sehnenscheide des M. tibialis posterior nach distal durchgezogen und periostal oder mittels Schraubenanker befestigt.
Wenn keine Arthrodese erfolgt, können die Patienten postoperativ im Unterschenkel-Gehcast vollbelastend mobilisiert werden und erhalten 6 Wochen postoperativ eine stabile Konfektions- oder zugerichtete Schuhversorgung sowie eine 5–10° überkorrigierende Nachtlagerungsorthese für etwa 6–12 Monate. Diese Zeit benötigt das sensorisch-afferente System mit dem neuen Input der Dehnungs- und Druckrezeptoren für das Erlernen eines sicheren Gangbildes. Je nach Grunderkrankung, Wachstum und Reifung können die stabilisierenden Hilfsmittel abgebaut werden.
Diese Operation wird von uns seit 1995 mit hoher Patientenzufriedenheit durchgeführt. Komplikationen treten nicht auf. Das langfristige Outcome ist vom Alter, vom Schweregrad der Fußfehlstellung und von der entsprechenden Kombination mit einer SESA oder einem knöchernen Stabilisierungsverfahren abhängig.
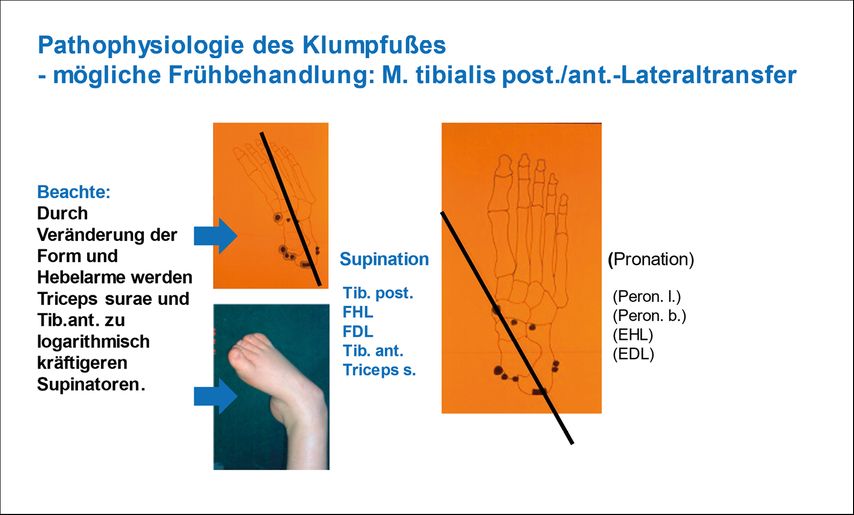
Klump-/Hohlfuß
Seltener wird eine Instabilität des USG aufgrund einer Peroneusschwäche beobachtet. Eine Abschwächung der Pronatoren, vor allem der Mm. peroneus longus und brevis, die das USG in der Stand- und Schwungphase sichern, führt zu einer vermehrten Supination mit Überlastung des lateralen Fußrandes und Kipptendenz mit der Gefahr eines Supinationstraumas. Phänotypisch erscheint bei Belastung ein Klumpfuß, meist mit einer zusätzlichen Spitzfuß- und Adduktionskomponente des Mittel- und Vorfußes.
Der Pes equinovarus adductus liegt beim kongenitalen Klumpfuß ohne bekannte Ursache und bei Arthrogryposen und zahlreichen genetisch bedingten Syndromen als embryonale Fehlbildung bereits hochgradig strukturell fixiert vor und wird sofort nach Geburt mit Gipsen und perkutaner Achillessehnentenotomie nach Ponseti behandelt. Nach frühkindlichen Insulten und Insulten des Erwachsenenalters ebenso wie bei Ausfall der Peronealmuskulatur im Rahmen von neuromuskulären Erkrankungen oder Schädigungen entwickelt sich regelhaft eine progrediente sekundäre Klumpfußfehlstellung, die einer frühen Führung mittels Unterschenkelorthese bedarf.
Unbehandelt verursacht die dauerhafte Fehlstellung eine langsam progrediente strukturelle Formveränderung. Die überdehnten Pronatoren werden aufgrund ungünstiger Hebelverhältnisse allmählich schwächer. Die zunehmend verkürzten Supinatoren werden aufgrund des verbesserten Hebelarms kräftiger: Ehemals am USG neutral wirkende Muskelgruppen, wie M. tibialis anterior und M. triceps surae, werden zu immer kräftigeren Supinatoren, je mehr die Klumpfuß-Fehlstellung zunimmt und bewirken die logarithmische Entwicklung der Fehlform (Abb. 3).
Alternativ zur dauerhaften Orthesenversorgung ist ein kräftebalancierender Sehnentransfer möglich. In fortgeschrittenen Fällen erfolgt dieser in Kombination mit einer Kalkaneokuboid-Verkürzungsarthrodese, einer Talonavikular-Verlängerungs- oder einer dorsolateralen Closed-Wedge-Chopart- oder Triple-Arthrodese.
Ein kompletter oder hälftiger Transfer des Ansatzes des schwungphasenaktiven M. tibialis anterior auf den lateralen Fußrücken bewirkt eine Verbesserung der Fußposition in der Schwungphase. Ein hälftiger Transfer des standphasenaktiven M. tibialis posterior auf den Ansatz des M. peroneus brevis bewirkt als funktionelle Arthrodese ohne knöchernen Eingriff eine Stabilisierung des USG während der Standphase in Neutralstellung (Dussa C et al. 2022).
Die Operationstechnik ist ähnlich der beim Peroneustransfer und erfolgt in die umgekehrte Richtung über zwei kleine laterale und mediale Hautinzisionen. Die hälftige Sehne wird mit einer modifizierten Kirchmayr-Naht armiert, in ihrer Sehnenscheide nach proximal durchgezogen und dabei gespalten, dann dorsal der Fibula und Tibia und ventral des Triceps surae und der neurovaskulären Strukturen, jeweils unter den Retinacula in der Sehnenscheide des M. peroneus brevis nach distal durchgezogen und periostal oder mittels Schraubenanker befestigt.
Wenn keine Arthrodese erfolgt, können die Patienten postoperativ im Unterschenkel-Gehcast vollbelastend mobilisiert werden und erhalten 6 Wochen postoperativ eine stabile Konfektions- oder zugerichtete Schuhversorgung sowie eine 5–10° überkorrigierende Nachtlagerungsorthese für etwa 6–12 Monate.
Eine rezente Metaanalyse (Hochstetter-Owen J et al. 2023) von 17 Studien mit 566 Füßen von Kindern und Erwachsenen mit Zerebralparese bestätigt eigene Erfahrungen hinsichtlich 87% erfolgreicher Tibialis-anterior- und Tibialis-posterior-Transfers mit einer Varus-Rezidivrate von 15% und Komplikationen bei 3%.
Bei einer strukturellen neuromuskulären Klumpfuß- oder Hohlfußfehlstellung mit komplettem Ausfall der Fußheber kann der Ansatz des aktiven M. tibialis posterior vollständig auf das Os cuneiforme laterale verlagert werden, um die Fußheberfunktion wiederherzustellen. Dabei wird die gesamte armierte Sehne zwischen dorsal der Tibia und ventral der Fibula in der Sehnenscheide der Mm. extensor digitorum nach distal durchgezogen. Obwohl dieser Sehnentransfer zu einer im Vergleich mit der Gegenseite deutlich schwächeren Dorsalextension (33%) führt, wird er in zwei Studien mit 17 bzw. 16 Patienten mit einer Nachuntersuchung nach 3 bzw. 5 Jahren als effektive Methode zur Verbesserung der Gangfunktion und der Alltagsaktivitäten beschrieben (Byung-Ki Cho et al. 2017; Mehling I et al. 2012). Die hohe Patientenzufriedenheit wird auch in einer aktuellen Metastudie beschrieben (Stevoska S et al. 2023). Dies entspricht auch unseren Erfahrungen.
Fallfuß
Bei einem Fallfuß mit Ausfall aller Fußheber und des M. tibialis posterior kann ein vollständiger Transfer des M. flexor digitorum auf den Fußrücken als motorische Ersatzoperation zu einer Wiederherstellung der Fußheberfunktion beitragen. Die Patientenzufriedenheit liegt im eigenen Kollektiv bei 73%.
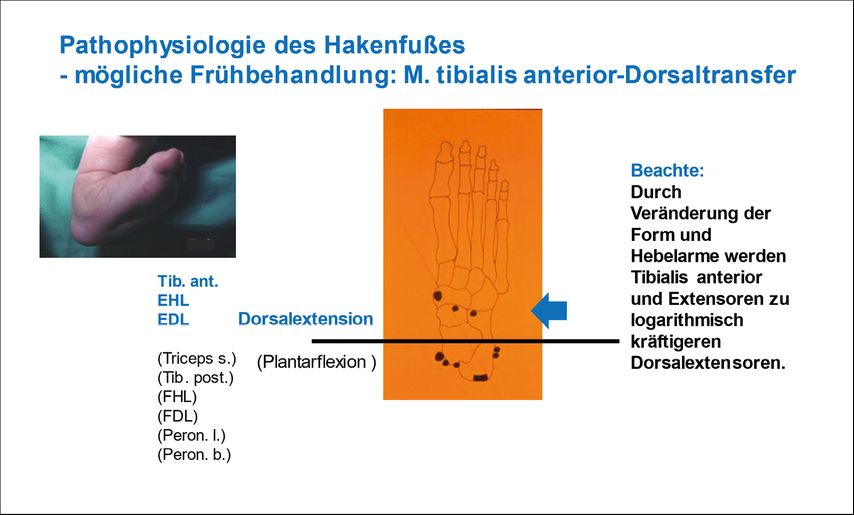
Hakenfuß
Eher selten ist, beispielsweise bei Kindern mit einer lumbosakralen Myelomeningozele, ein chronischer Totalausfall des Triceps surae zu beobachten. Durch die fehlende Aktivität der Plantarflektoren entsteht eine Instabilität des OSG in der Standphase mit Überlastung der Fußsohle des Kalkaneus, die bis zur Hautulkusbildung mit Verlust der Gehfähigkeit führen kann. Funktionell stört die fehlende Kraft beim Push-off am Ende der Standphase. Phänotypisch erscheint bei Belastung ein Hakenfuß bzw. Pes calcaneus, meist mit einer zusätzlichen Abduktions-Knickplattfuß-Fehlstellung, bei der das Abrollen über den medialen Fußrand erfolgt. Er bedarf einer Teilstabilisierung des OSG und einer Führung des Rückfußes mittels Orthese und Abrollhilfe.
Ohne orthetische Versorgung verursacht die dauerhafte Fehlstellung eine langsam progrediente strukturelle Formveränderung. Bereits schwache und überdehnte Plantarflektoren werden aufgrund ungünstiger Hebelverhältnisse noch schwächer. Die zunehmend verkürzten Fußheber, vor allem der M. tibialis anterior, werden aufgrund des verbesserten Hebelarms kräftiger: Ehemals am OSG relativ neutral wirkende Muskelgruppen, wie Mm. peronei und M. tibialis posterior, werden zu immer kräftigeren Dorsalextensoren, je mehr die Knickhakenfuß-Fehlstellung zunimmt, und bewirken die logarithmische Entwicklung der Fehlform (Abb.4).
Alternativ zu einer sehr früh beginnenden, dauerhaften Orthesenversorgung ist ein kräftebalancierender Sehnentransfer möglich. Ein kompletter Transfer des Ansatzes des M. tibialis anterior auf den Ansatz des M. triceps surae am Kalkaneus bewirkt eine Stabilisierung des OSG während der Standphase in Neutralstellung. Operationstechnisch erfolgt der Zugang über je eine kleine Hautinzision über dem Ansatz des M. tibialis anterior und des M. triceps surae. Die abgelöste und armierte Sehne wird zwischen Fibula und Tibia nach dorsal zum Achillessehnenansatz durchgezogen und dort periostal oder mittels Schraubenanker befestigt. Um eine Instabilität des USG mit Knickplattfußentwicklung zu vermeiden, wird zusätzlich ein Transfer des M. peroneus brevis auf den Ansatz des M. tibialis posterior, wie oben beschrieben, durchgeführt.
Postoperativ können die Patienten in einem Unterschenkel-Gehcast in maximal möglicher Spitzfußstellung vollbelastend mobilisiert werden und erhalten 6 Wochen postoperativ eine stabile Maßschuhversorgung sowie eine maximal überkorrigierende Nachtlagerungsorthese in Spitzfußstellung bis zur nachgewiesenen Kraftentwicklung nach etwa 12–24 Monaten. Je nach Grunderkrankung, Wachstum und Reifung können die stabilisierenden Hilfsmittel abgebaut werden.
Eigene Erfahrungen zeigen, dass bei einer frühen Operation vor dem 4. Lebensjahr bessere Kurz- und Langzeitergebnisse als bei einer Operation in einem späteren Alter erreicht werden können. In der Literatur wird dieses Verfahren bei Kindern mit Myelomeningozele und 31 bzw. 39 Hakenfüßen als Methode zur besseren Druckverteilung am Kalkaneus bzw. als in 95% erfolgreiche Methode beschrieben (Kun Bo Park et al. 2008; Georgiadis GM, Aronson DD 1990).
Zusammenfassung
Wenn die Diagnose einer chronischen Muskelschwäche, Parese oder Plegie vorliegt, empfehlen wir:
-
die Vorstellung möglichst in einem erfahrenen Zentrum für neuromotorische Fußfehlstellungen bzw. Rare Diseases/Foot Disorders,
-
die frühzeitige exakte Analyse der Muskelkräfte und Hebelarme an den Gelenken,
-
die Beobachtung der Entwicklung unter Kräftigungstherapie und Orthetik,
-
anhand dieser Parameter eine Prognose für die weitere Entwicklung,
-
sobald eine einschränkende Funktionsstörung oder die Gefahr einer Progredienz besteht, das Abwägen, ob eine kräftebalancierende Sehnenoperation erforderlich ist.
Literatur:
beim Verfasser
Das könnte Sie auch interessieren:
«Auch Patienten mit Demenz profitieren von einer chirurgischen Stabilisierung»
Patienten mit Hüftfraktur und einer leichten, mittelschweren oder schweren Demenz haben ein geringeres Risiko zu sterben, wenn sie operiert werden – vor allem wenn es sich um Kopf-Hals- ...
Management periprothetischer Frakturen am Kniegelenk
Mit steigenden Versorgungszahlen der Knieendoprothetik und dem höheren Lebensalter entsprechend der Alterspyramide nimmt auch die Zahl der periprothetischen Frakturen zu und stellt die ...
Patellofemorale Instabilität
In diesem Übersichtsartikel möchten wir ein Update über die aktuelle Diagnostik und die konservativen wie auch operativen Behandlungsmöglichkeiten der patellofemoralen Instabilität geben.