Wenn die Depression zu viel oder zu wenig bewegt
Autoren:
Florian Wüthrich, MD
Prof. Dr. med. Sebastian Walther
Zentrum für Translationale Forschung
Universitätsklinik für Psychiatrie und Psychotherapie
Universität Bern
Korrespondierender Autor:
Florian Wüthrich, MD
E-Mail: florian.wuethrich@upd.unibe.ch
Psychomotorische Störungen – Retardierung und Agitation – sind häufige Begleitsymptome der Depression. Trotz ihrer klinischen Bedeutung werden sie nicht routinemässig erfasst. Ein Umstand, dem mehr Aufmerksamkeit geschenkt werden sollte. Während psychomotorische Störungen medikamentös kaum behandelbar sind, zeigen neueste Studien einen positiven Effekt der transkraniellen Magnetstimulation.
Keypoints
-
Psychomotorische Störungen sind ein häufiges Symptom der Depression.
-
Sie sind assoziiert mit schweren Depressionen und schlechtem Ansprechen auf Antidepressiva.
-
Psychomotorische Verlangsamung sagt eine gute Wirkung der Elektrokonvulsionstherapie vorher.
-
Instrumentelle Erhebungsmethoden können die Erfassung psychomotorischer Störungen erleichtern.
-
Transkranielle Magnetstimulation könnte ein neuer Therapieansatz bei psychomotorischer Verlangsamung werden.
Psychomotorische Störungen sind seit der Antike Teil des Krankheitskonzepts der Melancholie und später der Depression. Sie lassen sich unterteilen in Retardierung und Agitation. Die Retardierung ist dabei charakterisiert durch eine Reduktion von Tempo, Menge und Stärke von Aktivitäten, wie beispielsweise reduzierte Mimik, leise und langsame Sprache, gebeugte Haltung, verlangsamte Bewegungen oder verlangsamter Gang. Diese Merkmale, die das Bild eines durch eine unsichtbare Last niedergedrückten Menschen erzeugen, passen auch zum Begriff «Depression» aus dem lateinischen «deprimere» für niederdrücken. Der Retardierung steht die Agitation gegenüber, die eine innere und motorische Unruhe bezeichnet. Sie ist durch Anspannung, vermehrte und erratische Bewegungen oder die Unfähigkeit, still zu sitzen, charakterisiert. Retardierung und Agitation schliessen sich dabei nicht gegenseitig aus; Anteile beider Bereiche können gleichzeitig bei einem Patienten auftreten.
Auch heute sind psychomotorische Störungen Symptome, die bei Patienten mit Depressionen häufig beobachtet werden können. In der grossen Star*D-Studie hatten 60–70% der Patienten mit Depression eine psychomotorische Störung.1 Dieser Symptomkomplex bildet das Kernmerkmal der Unterteilung in melancholische und nicht melancholische Depressionen, wobei die melancholischen zumeist als die schwereren Erkrankungen betrachtet werden. Diese Sicht deckt sich mit der Beobachtung, dass psychomotorische Störungen mit schweren Depressionen nach ICD-10 und DSM-IV assoziiert sind.2 Das Ausmass psychomotorischer Störungen bei der Depression kann von leichten, kaum wahrnehmbaren Veränderungen bis hin zur ausgeprägten, lebensbedrohlichen Katatonie reichen. Wie viele Patienten mit Depressionen an einer Katatonie leiden, ist noch unklar, weil dieses Krankheitsbild lange eng mit Schizophrenien in Verbindung gebracht wurde. Viele Patienten mit einem katatonen Syndrom leiden jedoch an primär affektiven Erkrankungen.3,4 In den letzten Revisionen der Klassifikationssysteme wurde die Katatonie aus diesem Kontext gelöst und sowohl DSM-5 als auch ICD-11 erlauben die Diagnose einer katatonen Störung mit separater Kodierung. Es bleibt zu hoffen, dass damit die Diagnose, Therapie und Erforschung der Katatonie bei uni- und bipolaren Depressionen verbessert werden können.
Die Bedeutung psychomotorischer Symptome bei Depression
Die Beobachtung von Retardierung und Agitation bei Patienten mit Depressionen ist von grosser klinischer Bedeutung: Die Präsenz psychomotorischer Symptome gibt nicht nur Hinweise auf die Schwere der Erkrankung, sondern hat auch einen prognostischen Wert für das Gelingen einer Therapie. Psychomotorische Störungen sind vergesellschaftet mit geringeren Erfolgschancen von pharmakologischen Therapien, sagen jedoch ein besseres Ansprechen auf die Elektrokonvulsionstherapie (EKT) vorher.5,6 Viele Kollegen ahnen die Bedeutung dieser psychomotorischen Symptome, dennoch finden sie kaum Eingang in die Therapieplanungen und -entscheidungen. Die Gründe hierfür sind mannigfaltig, wir möchten konkret auf zwei eingehen.
Zum einen werden psychomotorische Symptome nicht routinemässig gemessen. Zwar ist die psychomotorische Störung in vielen Depressionsskalen enthalten, häufig aber nur als eine Globaleinschätzung. Zum anderen kombinieren diese Einzelitems zur Motorik ein Spektrum verschiedenster Verhaltensweisen von Verlangsamung bis Agitation, von Gangbild bis Sprechgeschwindigkeit und erlauben keine Feststellung paralleler Aspekte von Verlangsamung und Agitation. Die Erfassung motorischer Phänomene in der Depression mit spezifischen Skalen wie der Salpêtrière Retardation Rating Scale (SRRS), der Motor Agitation and Retardation Scale (MARS) oder dem CORE Assessment of Psychomotor Disturbance umgeht diese Probleme, bedingt aber ein spezifisches Training der Untersuchenden und ist zeitaufwendig.7–9
Analysemethoden der Zukunft
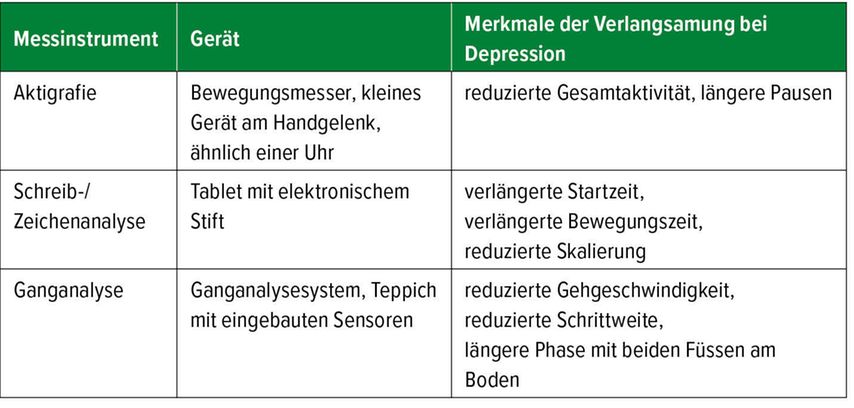
Eine Alternative zu diesen Skalen könnten in Zukunft technische Messungen sein, die objektive Daten liefern, sofern sie günstig, einfach in der Durchführung und repräsentativ für die psychomotorischen Störungen sind. Ein vielversprechendes Verfahren in diesem Sinn ist die Aktigrafie. Die kleinen Geräte können wie eine Uhr am Handgelenk getragen werden und messen mittels Bewegungssensoren das Ausmass der körperlichen Gesamtaktivität. Auch durch Schreib- und Zeichnungsanalysen, die auf einem Tablet durchgeführt werden, kann eine Verlangsamung der Feinmotorik, aber auch eine Störung der Bewegungsplanung und Störungen der Geschwindigkeitsskalierung gemessen werden. Viele Menschen nutzen zudem die Aktivitätsdaten aus dem Smartphone, wie die Anzahl täglicher Schritte oder die Dauer der Bildschirmaktivität. Ob diese ungezielt erfassten Daten aus Smartphones auch zur Information bei Depressionen hinzugezogen werden können, ist noch nicht abschliessend geklärt. In der klinischen Praxis kann der erfahrene Kliniker bereits am Gangbild nach wenigen Schritten eine depressive Person erkennen. Diese phänomenologische Betrachtung wird durch automatisierte Ganganalysen gestützt: In Studien mit druckempfindlichen Teppichen und Bildanalysen gingen Patienten mit Depressionen langsamer, mit kürzeren Schritten, längeren Phasen mit beiden Füssen am Boden und bewegten während des Gehens die Arme weniger und weniger synchron als Gesunde (Tab. 1).10–12
Die Ergebnisse dieser instrumentellen Messungen der Verlangsamung stimmen mit Expertenbeurteilungen überein und sind teilweise sogar sensitiver als diese.13,14 Aktigrafie und Schreibanalysen könnten somit als relativ unkomplizierte und günstige Instrumente Hinweise auf die Therapieprognose geben. So sprachen die Patienten mit psychomotorischen Störungen in der praxisnahen Star*D-Studie mit über 4000 Teilnehmenden schlechter auf Antidepressiva an und erreichten seltener eine Remission.5,15 Schwere psychomo-torische Störungen, gemessen durch die CORE-Skala oder durch Analysen der Schreibgeschwindigkeit, sagten in einer anderen Studie dagegen ein gutes Ansprechen auf EKT vorher, wobei Aktigrafiemessungen bei den besonders verlangsamten Patienten eine durch die Behandlung steigende Gesamtaktivität zeigten.6 Unklar ist hingegen, ob psychomotorische Störungen eng an die eigentlichen Episoden gekoppelt sind, über die depressive Episode hinaus persistieren oder ihr vorausgehen.16 Zukünftige Untersuchungen werden zeigen, ob instrumentelle Messungen auch als Marker für den Therapieerfolg oder sogar als Frühwarnsystem dienen können. Hierzu führen wir aktuell eine gross angelegte, durch das amerikanische National Insti-tute of Mental Health unterstützte Untersuchung in Zusammenarbeit mit der Northwestern University in Chicago durch, in der wir psychomotorische Störungen bei Patienten mit Depressionen über einen längeren Zeitraum mittels verschiedener subjektiver, objektiver und instrumenteller Erhebungen messen.
Psychomotorische Symptome sind medikamentös schwer behandelbar
Ein anderer Grund für das Fehlen des routinemässigen Einbezugs psychomotorischer Störungen in die Therapieplanung sind die eingeschränkten Therapiemöglichkeiten. Die pharmakologische Behandlung der (mittelgradigen und schweren) Depression ist seit der Einführung der Antidepressiva relativ gleichförmig und zielt nicht spezifisch auf die Verbesserung psychomotorischer Symptomatik ab. Während Agitation durch sedierende Medikamente wie Benzodiazepine oder Antipsychotika erfolgreich behandelt werden kann und Noradrenalin-Wiederaufnahmehemmer wie Reboxetin oder Venlafaxin bei vorhandener Retardation bessere Ergebnisse erzielen, fehlt eine spezifische Therapiemöglichkeit der Verlangsamung.17,18 Das liegt unter anderem daran, dass die Pathophysiologie der psychomotorischen Retardierung noch nicht vollständig geklärt ist. Es gibt Hinweise für einen hypodopaminergen Zustand, der mit Verlangsamung assoziiert ist.19 Davon geleitete Therapiestudien mit Dopaminagonisten zeitigten jedoch keinen überzeugenden Effekt auf Verlangsamung (z.B. Austin MP et al.20). In bildgebenden Studien fanden wir veränderte Aktivität in verschiedenen motorischen Hirnregionen und Veränderungen in den Verbindungen dieser Regionen in der weissen Substanz.21,22 Offenbar sind vor allem Regionen der Handlungsplanung bei Betroffenen mit psychomotorischer Verlangsamung bereits in Ruhe deutlich aktiver als bei Patienten ohne Verlangsamung oder Gesunden.
TMS wirkt positiv auf psychomotorische Symptome
Theoretisch könnte das ein Ausdruck von pathophysiologischen Veränderungen im motorischen System sein und durch hemmende transkranielle Hirnstimulation wieder korrigiert werden. Wir konnten in einer randomisierten, placebokontrollierten Studie zeigen, dass die wiederholte Anwendung einer hemmenden transkraniellen Magnetstimulation (rTMS) über dem prämotorischen Kortex tatsächlich zu einer Verbesserung der Verlangsamung bei Patienten mit Depression und Schizophrenie führen kann.23 Zurzeit führen wir eine weitere randomisierte, placebokontrollierte Studie durch, in der wir mittels rTMS die psychomotorische Verlangsamung zunächst bei Patienten mit Schizophrenie zu lindern suchen. Dabei sollen auch weitere Erkenntnisse zur Pathophysiologie dieser Symptomatik gewonnen werden.
Während also psychomotorische Störungen seit Langem als Symptom der Depression bekannt sind und sowohl die Diagnostik als auch die Therapieprognose informieren können, finden sie im klinischen Alltag noch zu wenig Beachtung. Neue Erhebungsmethoden und Therapieansätze ermöglichen vielleicht schon bald eine verbesserte Diagnostik, Therapie und damit Behandlungs- und Lebensqualität für Patienten mit Depressionen.
Literatur:
1 Novick JS et al.: Clinical and demographic features of atypical depression in outpatients with major depressive disorder: preliminary findings from STAR*D. J Clin Psychiatry 2005; 66(8): 1002-11 2 Parker G: Classifying depression: Should paradigms lost be regained? Am J Psychiatry 2000; 157(8): 1195-203 3 Walther S et al.: Structure and neural mechanisms of catatonia. Lancet Psychiatry 2019; 6(7): 610-9 4 Wilson JE et al.: The diagnostic criteria and structure of catatonia. Schizophr Res 2015; 164(1-3): 256-62 5 Ulbricht CM et al.: Changes in depression subtypes among men in STAR*D: a latent transition analysis. Am J Mens Health 2018; 12(1): 5-13 6 van Diermen L et al.: Can psychomotor disturbance predict ect outcome in depression? J Psychiatr Res 2019; 117: 122-8 7 Dantchev N, Widlocher DJ: The measurement of retardation in depression. J Clin Psychiatry 1998; 59(Suppl 14): 19-25 8 Sobin C et al.: The motor agitation and retardation scale: a scale for the assessment of motor abnormalities in depressed patients. J Neuropsychiatry Clin Neurosci 1998; 10(1): 85-92 9 Parker G et al.: Classifying depression by mental state signs. Br J Psychiatry 1990; 157: 55-65 10 Lemke MR et al.: Spatiotemporal gait patterns during over ground locomotion in major depression compared with healthy controls. J Psychiatr Res 2000; 34(4-5): 277-83 11 Radovanovic S et al.: Gait characteristics in patients with major depression performing cognitive and motor tasks while walking. Psychiatry Res 2014; 217(1-2): 39-46 12 Sloman L et al.: Gait patterns of depressed patients and normal subjects. Am J Psychiatry 1982; 139(1): 94-7 13 van Diermen L et al.: Observer-rated retardation but not agitation corresponds to objective motor measures in depression. Acta Neuropsychiatr 2018; 30(6): 359-64 14 Caligiuri MP, Ellwanger J: Motor and cognitive aspects of motor retardation in depression. J Affect Disord 2000; 57(1-3): 83-93 15 Ulbricht CM et al.: Changes in depression subtypes for women during treatment with citalopram: a latent transition analysis. Arch Womens Ment Health 2016; 19(5): 769-78 16 Walther S et al.: The utility of an RDoC motor domain to understand psychomotor symptoms in depression. Psychol Med 2019; 49(2): 212-6 17 Singh AB et al.: Psychomotor depressive symptoms may differentially respond to venlafaxine. Int Clin Psychopharmacol 2013; 28(3): 121-6 18 Ferguson JM et al.: Effects of reboxetine on Hamilton Depression Rating Scale factors from randomized, placebo-controlled trials in major depression. Int Clin Psychopharmacol 2002; 17(2): 45-51 19 Rogers D et al.: Bradyphrenia in Parkinson’s disease and psychomotor retardation in depressive illness. An experimental study. Brain 1987; 110(Pt 3): 761-76 20 Austin MP et al.: Effect of apomorphine on motor and cognitive function in melancholic patients: a preliminary report. Psychiatry Res 2000; 97(2-3): 207-15 21 Bracht T et al.: Cortico-cortical white matter motor pathway microstructure is related to psychomotor retardation in major depressive disorder. PLoS One 2012; 7(12): e52238 22 Walther S et al.: Neural correlates of disbalanced motor control in major depression. J Affect Disord 2012; 136(1-2): 124-33 23 Walther S et al.: Inhibitory repetitive transcranial magnetic stimulation to treat psychomotor slowing: a transdiagnostic, mechanism-based randomized double-blind controlled trial. Schizophrenia Bulletin Open 2020; 1(1)
Das könnte Sie auch interessieren:
Das «Feeling Safe»-Programm und eine neue postgraduale Fortbildungsmöglichkeit in der Schweiz
Evidenzbasierte Psychotherapie für Menschen mit Psychosen ist sehr wirksam. Sie gilt heute wie auch die Pharmakotherapie als zentraler Bestandteil einer modernen, Recovery-orientierten ...
Psychedelika in der Psychiatrie
Stellen Sie sich vor, Ihr Gehirn ist wie eine verschlungene Landkarte, auf der die immer gleichen Wege gefahren werden. Diese Strassen sind Ihre Denkmuster, Gefühle und Erinnerungen. ...
Klinische Interventionsstudie bei ME/CFS
An der Klinik für Konsiliarpsychiatrie und Psychosomatik des Universitätsspitals Zürich wird eine Sprechstunde für chronische Fatigue angeboten. Seit 2023 wird hier in Zusammenarbeit mit ...